- Характеристика психоза
- Кто в группе риска
- Причины возникновения
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Внимание! Употребление наркотиков наносит невосполнимый вред здоровью и представляет опасность для жизни!
Злоупотребление алкоголем является одной из главных причин заболеваний центральной нервной системы. Корсаковский алкогольный психоз – психотическое состояние, развивающееся в процессе длительного злоупотребления спиртным на второй и третьей стадии алкоголизма. Является одним из видов хронической энцефалопатии (органического поражения головного мозга).
Характеристика психоза
Корсаковский металкогольный психоз раннее был известен как полиневритический психоз, представляет собой расстройство психики у пациентов, страдающих хроническим алкоголизмом, сочетающееся с полиневритом. Характеризуется серьезными нарушениями памяти.
Патологию впервые описал психиатр Сергей Корсаков в 1887 г. Доктор охарактеризовал распространенное заболевание пациентов с алкоголизмом – поражение периферической нервной системы, сочетающееся с нарушениями памяти и пространственно-временной ориентации. В 1897 г. болезнь была признана на международном уровне и названа Корсаковским синдромом.
Кто в группе риска
Средний возраст пациентов, поступающих с алкогольным психозом – 50-60 лет. Отмечено, что среди заболевших преобладают женщины. Также в группе риска лица, достигшие третьей стадии зависимости, которые часто принимают разные суррогаты спиртного и низкокачественные алкогольные напитки.
Диагностика и лечение больных с кардиальным синдромом Х
О статье
17266
0
Регулярные выпуски «РМЖ» №14 от 26.06.2009 стр. 903
Рубрика: Кардиология
Авторы: Лупанов В.П. , Доценко Ю.В.
Для цитирования:
Лупанов В.П., Доценко Ю.В. Диагностика и лечение больных с кардиальным синдромом Х. РМЖ. 2009;14:903.
Эпидемиология Приблизительно у 10–20% больных, которым проводится диагностическая коронарография в связи с острым или хроническим кардиальным ишемическим синдромом, коронарные артерии оказываются интактными. Если даже предположить, что у части из них симптомы ишемии могут быть обусловлены другими кардиальными и некардиальными причинами, то, по крайней мере, у одного из десяти больных с наличием типичной стенокардии отсутствуют гемодинамически значимые стенозы коронарных артерий.
Эпидемиология Приблизительно у 10–20% больных, которым проводится диагностическая коронарография в связи с острым или хроническим кардиальным ишемическим синдромом, коронарные артерии оказываются интактными. Если даже предположить, что у части из них симптомы ишемии могут быть обусловлены другими кардиальными и некардиальными причинами, то, по крайней мере, у одного из десяти больных с наличием типичной стенокардии отсутствуют гемодинамически значимые стенозы коронарных артерий. Определение Наличие типичной стенокардии при неизмененных коронарных артериях впервые описал Н. Kemp в 1973 году [1]. Этот синдром получил название «синдром Х». Синдром Х диагностируется у больных с типичными загрудинными болями, положительными нагрузочными тестами, ангиографически нормальными эпикардиальными коронарными артериями и отсутствием клинических или ангиографических доказательств наличия спазма коронарных артерий. Кроме того, у больных не должно быть системной артериальной гипертонии с гипертрофией левого желудочка и без нее, а также нарушений систолической функции левого желудочка в покое. При нагрузке систолическая функция может быть нормальной или незначительно измененной. Довольно редко у больных с синдромом Х возникает блокада левой ножки пучка Гиса с последующим развитием дилатационной кардиомиопатии. Хотя большинство больных с типичной болью в грудной клетке при нагрузке и положительным нагрузочным тестом обычно имеют выраженную (обструктивную) коронарную болезнь сердца, особенно когда выявляются основные факторы риска, но приблизительно у 10–20% из них обнаруживают нормальные коронарограммы [2]. Этих пациентов относят к кардиальному (кардиологическому) синдрому Х, для которого нет универсального определения. При отсутствии изменений в коронарных артериях при ангиографии часто имеется окклюзионная патология дистальных сосудов (микроваскулярная стенокардия) [3]. Некоторые авторы используют термин «микроваскулярная стенокардия», подразумевая под этим наличие у больных с типичной стенокардией нормальной коронарограммы и сниженного коронарного резерва. Синдром Х обычно относят к одной из клинических форм ИБС, поскольку понятие «ишемия миокарда»’ включает все случаи дисбаланса поступления кислорода и потребности миокарда в нем, независимо от причин, его вызывающих. Следует отметить, что возможности метода ангиографии при оценке состояния коронарного русла, в частности, микрососудистого, ограничены. Поэтому понятие «ангиографически неизмененные коронарные артерии» весьма условно и свидетельствует только об отсутствии суживающих просвет сосудов атеросклеротических бляшек в эпикардиальных коронарных артериях. Анатомические особенности мелких коронарных артерий остаются «ангиографически невидимыми». Cиндром Х включает различные группы больных, среди них, по–видимому, преобладают женщины в менопаузе. У значительной части больных, особенно женщин, которым проводится коронарная ангиография для уточнения причины боли в груди, отсутствуют значимые изменения коронарных артерий. В таких случаях особенности боли позволяют рассматривать 3 возможности: 1) неангинальная боль; 2) атипичная стенокардия, в том числе вазоспастическая; 3) сердечный (кардиальный) синдром Х. Положительные результаты нагрузочных проб отмечаются у 10–20% лиц с нормальными коронарными артериями и жалобами на боли в груди [4]. Обычно это больные в возрасте 30–45 лет, чаще женщины, как правило, без факторов риска атеросклероза и с нормальной функцией левого желудочка. Этиология и патогенез Этиология синдрома Х остается до конца не выясненной. До сих пор установлены лишь некоторые патофизиологические механизмы, приводящие к развитию типичных клинико–инструментальных проявлений заболевания: увеличенная симпатическая активация, дисфункция эндотелия, структурные изменения на уровне микроциркуляции, изменения метаболизма (гиперкалиемия, гиперинсулинемия, «окислительный стресс» и др.), повышенная чувствительность к внутрисердечной боли, хроническое воспаление, повышенная жесткость артерий и др. Существует ряд гипотез, которые определяют патогенез синдрома Х. Согласно первой из них болезнь обусловлена ишемией миокарда вследствие функциональных или анатомических нарушений микроциркуляции в интрамускулярных (интрамуральных) преартериолах и артериолах, т.е. в сосудах, которые не могут быть визуализированы при коронароангиографии. Вторая гипотеза предполагает наличие метаболических нарушений, приводящих к нарушению синтеза энергетических субстратов в сердечной мышце. Третья гипотеза предполагает, что синдром Х возникает при повышении чувствительности к болевым стимулам (снижение болевого порога на уровне таламуса) от различных органов, включая сердце. Несмотря на интенсивные исследования в последние 35 лет относительно патогенеза коронарного синдрома Х, многие важные вопросы остаются без ответа. Среди них следующие: 1) имеют ли боли в грудной клетке кардиальное происхождение; 2) вызывает ли боль миокардиальную ишемию; 3) вовлекаются ли другие механизмы (помимо ишемии) в происхождение боли; 4) какова роль миокардиальной дисфункции и снижения болевого порога в отдаленном прогнозе заболевания. В последние годы интенсивно исследуются различные механизмы формирования ИБС. На клеточном и молекулярном уровне оценивается состояние эндотелиальных клеток, их метаболизм, роль рецепторного аппарата и т.д. Различные взаимодействия между болевым порогом и микроваскулярной дисфункцией могут объяснить гетерогенность патогенеза кардиального синдрома Х. Как болевой порог, так и микроваскулярная дисфункция имеют градации по тяжести и модулируются различными факторами, такими как дисфункция эндотелия, воспаление, автономные нервные влияния и психологические механизмы. Среди перечисленных причин дисфункция эндотелия при кардиальном синдроме Х, по–видимому, является самой важной и многофакторной, т.е. связанной с основными факторами риска, такими как курение, ожирение, гиперхолестеринемия, а также с воспалением. Например, высокий уровень в плазме С–реактивного белка – маркера воспаления и повреждения – коррелирует с «активностью» заболевания и выраженностью эндотелиальной дисфункции. Эндотелиальная дисфункция является самым ранним звеном в развитии атеросклероза, она определяется уже в период, предшествующий формированию атеросклеротической бляшки, до клинических проявлений болезни, а повреждение эндотелия, вызывая дисбаланс в синтезе вазоконстрикторных и вазорелаксирующих веществ, ведет к тромбообразованию, адгезии лейкоцитов и пролиферации гладкомышечных клеток в артериальной стенке. Эндотелиальная дисфункция со снижением биодоступности эндотелий–зависимого фактора релаксации – оксида азота (NO) и с увеличением уровня эндотелина–1 (ЕТ–1) может объяснить нарушенную микроциркуляцию при кардиальном синдроме Х. Кроме того, низкие показатели отношения NO/ET–1 прямо коррелируют с выраженностью болевого синдрома у этих больных. Изменение структуры сосудов с нарушением функции эндотелия ведет к таким осложнениям, как ишемия миокарда, инфаркт, инсульт. Больные с множественными факторами риска часто имеют начальную коронарную атерому (не выявляемую на коронарограмме), которая может ухудшать эндотелиальную функцию. Еще раз следует отметить преобладание (приблизительно 70%) женщин в постменопаузе в популяции пациентов с кардиальным синдромом Х. У них часто наблюдается атипичные боли в грудной клетке, которые длятся дольше, чем при типичной стенокардии, и могут быть резистентными к нитроглицерину. Иногда у этих женщин имеются психические заболевания. Дефицит эстрогенов является патогномоничным фактором, воздействующим на сосуды через эндотелий–зависимый и эндотелий–независимый механизмы. Симптомы Менее чем у 50% больных с кардиальным синдромом Х наблюдается типичная стенокардия напряжения, у большей части – болевой синдром в груди атипичен. Несмотря на атипичность, боли при этом синдроме бывают весьма интенсивными и могут существенно нарушать не только качество жизни, но и трудоспособность. У многих больных с кардиальным синдромом Х отмечаются: снижение внутреннего болевого порога, возникновение боли в груди во время внутривенного введения аденозина, склонность к спастическим реакциям гладких мышц внутренних органов. Сопутствующие кардиальному синдрому Х симптомы напоминают вегето–сосудистую дистонию. Нередко кардиальный синдром Х обнаруживают у людей мнительных, с высоким уровнем тревожности, на фоне депрессивных и фобических расстройств. Подозрение на эти состояния требует консультации у психиатра. Диагностика Хотя нет общепринятого определения синдрома Х, его клиническая картина предполагает наличие треx признаков: 1) типичная стенокардия, возникающая при нагрузке (реже – стенокардия или одышка в покое), 2) положительный результат ЭКГ с нагрузкой или других стресс–тестов (депрессия сегмента ST на ЭКГ, дефекты перфузии миокарда на сцинтиграммах), 3) нормальные или несуженные (начальные изменения) коронарные артерии на ангиограмме. Следовательно, синдром Х напоминает стабильную стенокардию. Однако клинические проявления у больных с синдромом Х весьма вариабельные, а помимо стенокардии напряжения могут наблюдаться и приступы стенокардии покоя. У пациентов с болью в груди и «нормальными» коронарными артериями часто определяется артериальная гипертония, сочетающаяся и не сочетающаяся с гипертрофией желудочков. Гипертоническое сердце характеризуется эндотелиальной дисфункцией, изменениями ультраструктуры миокарда и коронарного русла и снижением коронарного резерва. Вместе или отдельно эти изменения ухудшают коронарный кровоток и могут вызвать стенокардию. В таких случаях основное значение имеет контроль артериальной гипертонии, позволяющий восстановить функциональную и структурную целостность сердечно–сосудистой системы. С помощью адекватных провокационных проб (с ацетилхолином и др.) в клинике пытаются исключить спазм коронарных артерий. В определенных ситуациях, например, при наличии распространенного дефекта перфузии или очага асинергии стенки левого желудочка и ангиографически неизмененной артерии, возможно проведение интракоронарной эхокардиографии (внутрисосудистый ультразвук) для исключения обструктивных изменений сосуда. В таблице 1 приводятся рекомендации ЕОК (2006) по обследованию больных с классической триадой синдрома Х. Таким образом, кардиальный синдром Х диагностируется методом исключения. В первую очередь исключают коронарный атеросклероз и иные заболевания коронарных артерий. Следует тщательно собрать анамнез с анализом сопутствующих симптомов и факторов риска сердечно–сосудистых заболеваний, результатов неинвазивных нагрузочных проб, а также провести дифференциальный диагноз с заболеваниями и дисфункцией других органов (пищевод, позвоночник, легкие и плевра, органы брюшной полости), некоторыми заболеваниями и клапанными аномалиями сердца – вазоспастическая стенокардия, пролабирование митрального клапана. Следует дифференцировать кардиальный синдром Х от кардиалгий, связанных с нарушением моторики пищевода, фибромиалгией и остеохондрозом. Некоторые кардиологи считают, что дополнительно к типичным для стенокардии болям в грудной клетке и ишемическим изменениям ЭКГ (депрессия сегмента ST горизонтального или косонисходящего типа на 1 мм и более) либо другим доказательствам поражения сердца (например, выявление преходящего дефекта миокардиальной перфузии при сцинтиграфии с таллием–201), субэпикардиальные коронарные артерии должны быть ангиографически полностью неизмененными. Однако даже эти строгие ангиографические критерии имеют свои ограничения, поскольку известно, что коронарография может оказаться неинформативной (т.к. она не выявляет ранние атеросклеротические изменения в пределах артериальной стенки, недостаточно чувствительна при диагностике интракоронарного тромбоза, не помогает определить внутреннюю структуру бляшек и идентифицировать бляшки, склонные к разрыву и к изъязвлению). В то же время и нагрузочная ЭКГ–проба у некоторых пациентов с синдромом Х может оказаться неинформативной из–за преждевременного ее прекращения на низкой нагрузке в связи с усталостью, появлением одышки или дискомфорта в грудной клетке. В этих случаях для выявления ишемии миокарда может применяться проба с чреспищеводной электрической стимуляцией предсердий или внутривенная проба с добутамином. Было показано, что при кардиальном синдроме Х преходящие дефекты перфузии наблюдаются в областях, кровоснабжаемых малопораженными артериями. Однофотонная эмиссионная компьютерная томосцинтиграфия миокарда наряду с оценкой перфузии миокарда позволяет определить и параметры сокращения левого желудочках [5,6]. У некоторых больных выявляются локальные нарушения подвижности стенки сердца при стресс–ЭХО– кардиографии, магнитно–резонансном исследовании либо определяются нарушения метаболизма миокарда при позитронно–эмиссионной томографии. Внутрисосудистое ультразвуковое исследование коронарных артерий имеет наибольшее значение как раз в тех случаях, когда при коронарографии выявляются нормальные или малоизмененные коронарные артерии. Оно позволяет изучить поверхность и внутреннюю структуру атеросклеротических бляшек, верифицировать бляшки сложной конфигурации, дать им количественную оценку, исследовать состояние сосудистой стенки вокруг бляшки, выявить тромбоз коронарной артерии. Однако сложность методики, ее высокая стоимость, необходимость в высокой квалификации персонала препятствуют широкому применению этого ценного метода. В таблице 2 показаны характерные признаки и план обследования больного с кардиальным синдромом Х. Дифференциальный диагноз Группа больных с кардиальным синдромом Х гетерогенна. Некоторые специалисты включают в нее пациентов с системной артериальной гипертонией, гипертрофической кардиомиопатией или идиопатической дилатационной кардиомиопатией. Однако большинство их них считает, что пациенты с мышечными мостиками, артериальной гипертензией, легочной гипертензией, клапанными пороками сердца, пролапсом митрального клапана, гипертрофией левого желудочка и сахарным диабетом должны исключаться из коронарного синдрома Х, так как в этих случаях предполагается, что причины для появления стенокардии известны. При диагностике рассматриваемого заболевания также должны быть исключены: пациенты со спазмом коронарных артерий (вазоспастическая стенокардия), пациенты, у которых объективными методами документированы внесердечные причины болей в грудной клетке (например, мышечно–костные – остеохондроз шейного отдела позвоночника и др.; нервно–психические – тревожно–депрессивный синдром и др.; желудочно–кишечные – спазм пищевода, желудочно–пищеводный рефлюкс, язва желудка или двенадцатиперстной кишки и др.). Кроме кардиального синдрома Х (микроваскулярной стенокардии), существует также метаболический синдром Х. Этот «мультиметаболический синдром» описывает комбинацию определенных клинических признаков и факторов риска ИБС: абдоминальное ожирение (индекс объема талии/бедер >0,85), гипертензия, нарушение толерантности к углеводам или сахарный диабет 2 типа, дислипидемия (гипертриглицеридемия и уменьшение уровня липопротеинов высокой плотности). Объединяющими факторами для всех этих клинических состояний при метаболическом синдроме Х является гипертриглицеридемия и резистентность тканей к действию инсулина [7]. К другим характеристикам этих пациентов относятся гиперурикемия, физическая пассивность и преждевременное старение. Однако оба описанных синдрома Х могут сочетаться у одного пациента. Медикаментозное лечение Недостаточное внимание кардиологов к рассматриваемой патологии не приводит к исчезновению проблемы. Лечение группы больных с синдромом Х остается до конца не разработанным, поэтому правильная медикаментозная стратегия может улучшить качество жизни пациентов и снизить финансовые затраты здравоохранения. Применяют различные подходы к медикаментозному лечению (антиангинальные, препараты, ингибиторы АПФ, антагонисты рецепторов ангиотензина II, статины, психотропные препараты и др.). Выбор лечения часто затруднен как для лечащих врачей, так и для самих больных. Успешность лечения обычно зависит от идентификации патологического механизма заболевания и в конечном итоге определяется участием самого пациента. Часто необходим комплексный подход к лечению больных с кардиальным синдромом Х. Общие советы по изменению качества жизни и лечению факторов риска, особенно проведение агрессивной липидснижающей терапии статинами (снижение общего холестерина до 4,5 ммоль/л, холестерина ЛПНП менее 2,5 ммоль/л), должны рассматриваться в качестве жизненно необходимых компонентов при любой выбранной стратегии лечения. Антиангинальные препараты, такие как антагонисты кальция (нифедипин, дилтиазем, верапамил, амлодипин) и
Причины возникновения
Развитие Корсаковского психоза возможно на фоне тяжелого делирия и синдрома Гайе-Вернике. Болезнь развивается после ряда перенесенных энцефалопатий у пациентов с алкоголизмом. Но на практике встречались случаи постепенного проявления симптомов при систематическом приеме спиртных напитков и прогрессирующей алкогольной деградации. Редко заболевание развивается в условиях сравнительно благополучного эмоционального состояния без предшествующих признаков психических отклонений.
Главные факторы, вызывающие развитие алкогольного психоза Корсакова:
- острая нехватка тиамина (витамина В1);
- разрушение клеток печени, токсический гепатит, цирроз;
- поражение слизистой кишечника.
Регулярный прием алкоголя стимулирует работу тонкого отдела кишечника, где происходит всасывание элементов, требуемых для нормальной работы организма. Нарушается усвоение витаминов, что приводит к медленному разрушению лимбических структур головного мозга.
На фоне дефицита витамина В1 повышается риск энцефалопатии и делирия. Если пациент в таком состоянии не получает медицинской помощи, в 80% случаев начинается Корсаковский алкогольный психоз.
Неврологические заболевания, способствующие развитию синдрома:
- инфаркты и рак головного мозга;
- энцефалиты любого патогенеза;
- серьезные травмы головы;
- дегенеративные деменции;
- хирургические операции при лечении эпилепсии.
Получите помощь прямо сейчас
Кто-то из ваших родственников или друзей имеет зависимость? Вы всячески пытались помочь, но в результате человек все равно возвращался к прошлой жизни?
Вы не первые, кто столкнулся с этой бедой, и мы можем вам помочь.
Мы гарантируем анонимность, уговорим на лечение, поможем подобрать центр.
Позвоните нам
+7
или
Позвоните мне
Синдром Вернике-Корсакова
Синдром Вернике-Корсакова (СВК) — это заболевание, включающее в себя острую и хроническую стадии нейродегенеративного процесса, которое возникает в результате дефицита тиамина и развивается, как правило, у лиц с тяжелыми формами алкоголизма. «Как правило», потому что крайне редко это состояние развивается вне связи с употреблением алкоголя. Острую стадию процесса называют энцефалопатией Гайе-Вернике, хроническую, резидуальную — корсаковским психозом, или синдромом Корсакова [2].
Классическим проявлением острой энцефалопатии Вернике является тетрада симптомов: офтальмоплегия, атаксия, нистагм, помрачение сознания [2]. Следует отметить, что полная тетрада обнаруживается лишь 20 % случаев, с этими связаны сложности при диагностике этого состояния. При неполном выздоровлении острая стадия энцефалопатии сменяется хронической, при этом наблюдаются необратимые изменения структур головного мозга, отвечающих за процесс консолидации памяти [1, 2]. Таким образом, больной с трудом запоминает только что поступившую в мозг информацию (фиксационная амнезия), при этом наблюдается относительная сохранность иных психических функций [1, 2].
Разбирая данный синдром, стоит в отдельности рассмотреть энцефалопатию Вернике и корсаковский психоз.
Энцефалопатия Вернике (ЭВ) — это острое мозговое расстройство, которое проявляется тяжелыми неврологическими и психическими нарушениями, в половине случаев заканчивающееся летально. Впервые данная патология была описана Карлом Вернике в 1881 году, как «острый верхний геморрагический полиоэнцефалит» («polyoencephalitis haemorrhagica superior acuta») [2,3].
В основе патогенеза лежит развитие нейродегенеративных изменений в результате дефицита витамина В1 [2]. В основе причин может лежать как недоедание, так и недостаточное усвоение, однако в конечно итоге происходит нарушение превращения тиамина в тиаминпирофосфат (ТПФ), который является активной частью ТПФ-зависимых ферментов, таких как: альфа-кетоглутаратдегидрогеназа, транскетолаза, пируватдегидрогеназа [4,2]. Данные ферменты катализируют биохимические реакции, которые обеспечивают нормальный метаболизм нервной ткани. Нарушается преодоление тиамином гематоэнцефалического барьера, нарушается клеточный транспорт, что ведет к недостатку витамина B1 в мозге, что в свою очередь приводит к понижению активности ТПФ-зависимых ферментов, а те ведут к лактат-ацидозу, за ним следует нарушение митохондриальных функций, как следствие угнетение тканевого дыхания, что в свою очередь снижает энергетическое обеспечение нейронов и нейроглии. Чаще всего в процесс вовлекаются медиодорсальные ядра зрительного бугра, гипоталамуса, мамиллярных тел и покрышки среднего мозга, с характерной прижизненной симптоматикой. Смерть чаще всего возникает в результате кровоизлияния в мозг [2, 3].
Энцефалопатии Вернике присуща следующая тетрада: офтальмоплегия, нистагм, атаксия, помрачение сознания. Хотя иногда констатируются и отек дисков зрительных нервов и кровоизлияния в сетчатку. При ЭВ снижается температура тела, возникает тахикардия, нарастает слабость. Одним из показателей состояния пациента является степень нарушения сознания. В ряде случаев ЭВ следует за непродолжительным периодом тяжелого алкогольного делирия, в этом случае наблюдается постепенное снижение интенсивности психомоторного возбуждения и нарастание отрешенности, переход делирия в мусситирующую (бормочущую) форму или же аментивноподобное возбуждение, ограниченное пределами постели. По мере дальнейшего ухудшения состояния начинает снижаться уровень сознания с формированием сопора и комы. Пациенты, как правило, имеют сниженную массу тела, иногда страдают от обезвоживания [4, 5]. .
Рисунок 1 | Роль тиамина в метаболизме глюкозы
Корсаковский психоз
Различие в патогенезе между корсаковским психозом и энцефалопатией Вернике заключается в степени обратимости изменений. Так, в первом случае изменения необратимы, в то время как во втором случае изменения характеризуются биохимическими сдвигами, что теоретически подразумевает под собой возможность корректировки при своевременном лечении ударными дозами тиамина. При синдроме Корсакова происходит нарушение проводимости мамиллярно-таламических путей, в результате чего нарушается консолидация памяти. Повреждаются мамиллярные тела и ядра зрительного бугра [2].
Ведущим симптомом является амнезия, в первую очередь — фиксационная, определяющая особый тип дезориентировки таких пациентов. Лишенный возможности фиксировать новую информацию, пациент с корсаковским психозом неспособен запомнить текущую дату, место, в котором находится, и расположение палат, имя соседа по палате или лечащего врача, однако при этом часто может по косвенным признакам опознать, что находится в больнице, а за окном — весна. Фиксационной амнезии также сопутствует и (антеро)ретроградная, которая, однако, не определяет тяжесть состояния пациента. Изредка амнезия сопровождается конфабуляциями — ложными воспоминаниями, которыми пациент заполняет пробелы в своей памяти. Также нельзя не отметить, что у больных развивается нижний вялый парапарез и параплегии в результате полиневропатии.
Важным является упомянуть описание корсаковского психоза, составленного самим С. С. Корсаковым: «От одного больного приходилось слышать почти постоянно следующее: “я залежался сегодня, сейчас встану — только вот сию минуту ноги как-то свело — как только они разойдутся, я и встану”. У него была длительная контрактура в коленях, но он, не помня о ее существовании, считал, что это только дело данной минуты. Этот же больной категорически утверждал, что у него никаких болей в ногах нет, а между тем у него были очень сильные стреляющие боли: когда стрельнет, он закричит, а потом сейчас же на вопрос ответит, что у него решительно никаких болей нет. … Этот же больной, читая газету, мог десять раз подряд прочесть одну и ту же строчку как нечто совершенно новое; бывало так, что случайно глаза его остановятся на чем-нибудь интересном, и он прочтет эту строчку вслух своей матери и рассмеется; но в это время он, конечно, на несколько секунд оторвет глаза от того места, которое читал, а потом, когда его глаза опять нападут на это место, хотя бы сейчас же, он снова с теми же словами: “послушай, мама” — читает это место, и таким образом может повторяться много раз…» [2].
Диагностика заболевания происходит на основании результатов МРТ, клинической картины, анамнеза и данных лабораторной диагностики. .
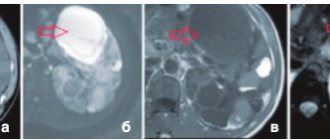
Рисунок 2 | МРТ головного мозга
1 — гиперинтенсивный сигнал не только от периакведуктального серого вещества и маммилярных тел, но и белого вещества среднего мозга. 2, 3 — гиперинтенсивный сигнал от отдельных участков серого вещества коры головного мозга. 4 — участок центральной демиелинизации в области среднего мозга и верхней части варолиева моста. 5 — накопление контраста в оболочках мозга и отдельных участках коры [4].
Так, при МРТ головного мозга может выявляться поражение определенных участков серого вещества, в данном случае поражено серое вещество покрышки среднего мозга. Почти всегда при синдроме Вернике-Корсакова выявляется поражение мамиллярных тел, данный снимок не является исключением. На изображении также видно поражение гиппокампа и гипоталамуса с незначительным накоплением контраста в этих областях, также характерное для СВК.
Лечение острой энцефалопатии Вернике заключается в неотложном — в течение 48–72 часов с момента появления неврологической симптоматики, — введении больших доз тиамина (витамина B1) [1,2].
Рекомендуется внутривенное введение тиамина, так как прием таблетированных форм не позволяет создать высокую концентрацию действующего вещества в крови в короткое время, обеспечить проникновение через гематоэнцефалический барьер и поступление в мозг в достаточном количестве [3,2].
Схема лечения включает в себя внутривенное введение тиамина от 200 до 500 мг 3 раза в сутки в течении 7 дней. С 8 дня внутривенное введение тиамина заменяется на пероральное с уменьшением дозы до 200 мг в сутки в течении 2 недель, затем 100 мг в сутки в течении еще 2 недель [2].
Рекомендуемая продолжительность введения тиамина при энцефалопатии Вернике составляет 2–3 мес, а при корсаковском психозе она достигает 2 лет [2].
Часто данное заболевание сопровождается полиневропатией. Лечение включает в себя альфа-липоевую кислоту (АЛК; син. тиоктовая кислота). АЛК по биохимической активности близко к витамину группы В. Одним из биологических эффектов является взаимодействие с ТПФ-зависимыми ферментами, в том числе пируватдегидрогеназой, которая катализирует биохимические реакции в центральных и периферических нервных образованиях. АЛК также оказывает антиоксидантное действие, подавляя окислительные реакции в митохондриях, тем самым предупреждая их повреждение и, как следствие, угнетение энергетических процессов. Стоит упомянуть, что вещество взаимодействует с витаминами группы С и Е, тем самым стимулируя их способность к обезвреживанию свободных радикалов (СР) [3,2].
При лечении пациентов с энцефалопатией Вернике необходимо избегать обезвоживания и дефицита электролитов, в частности калия и магния. Коррекция водно-электролитного баланса осуществляется с помощью инфузии плазмозамещающих растворов. Также во время лечения СВК необходимо избегать введения больших доз глюкозы пациентам с хроническим алкоголизмом и с алкогольным делирием, так как это усиливает дефицит витамина В1, как следствие увеличивая риск развития энцефалопатии либо утяжеление ее течения [2].
Источники:
- Latt N, Dore G. Thiamine in the treatment of Wernicke encephalopathy in patients with alcohol use disorders. J Intern Med. 2014;44(9):911-5.
- И.В. Дамулин Синдром Вернике-Корсакова / И.В. Дамулин, С.Ю Петрович // Клиническая медицина. Обзор литературы по неврологии, нейропсихологии. — 2014 — С.76-80
- Meier S, Daeppen JB. Prevalence, prophylaxis and treatment of Wernicke encephalopa-thy. Thiamine, how much and how do we give it? Rev Med Suisse. 2005;1(26):1740-4.
- С. В. Котов Синдром Вернике-Корсакова / А. И. Лобаков, С. В. Котов, Е. В. Исакова Г. А. Сташук Т. В. Волченкова // Журнал неврологии и психиатрии им. С.С. Корсакова. — 2021 116(7), — С .4-11
- Schabelman E, Kuo D. Glucose before thiamine for Wernicke encephalopathy: a literature review. J Emerg Med. 2012;42(4):488-494.
Симптомы
Первые признаки психоза Корсакова могут проявиться заранее, до начала основного заболевания (примерно за 2 года), среди них:
- ломота в теле;
- боли в конечностях;
- неустойчивая походка на следующие сутки после употребления алкоголя;
- проблемы со сном – бессонница, кошмарные сновидения;
- повышенная тревожность;
- страхи без явного повода.
Для заболевания характерны следующие клинические проявления:
- Фиксационная амнезия. Пациент не способен запоминать и хранить новую информацию, события из недавнего прошлого и настоящего. При этом воспоминания из молодости и даже детских лет сохранены. Психическое расстройство иногда проявляется с такой интенсивностью, что человек теряет способность учиться, неадекватно реагирует на домашние перестановки, новых людей в окружении, переезды.
- Ретроградная амнезия. Теряется память о событиях, предшествовавших заболеванию либо появлению приступов.
- Амнестическая дезориентация. Пациент не ориентируется в пространстве и времени, теряет способность выполнять жизненные навыки. Теряет критичность к собственному состоянию. Не понимает, где находится, кажется беспомощным.
- Конфабуляции – один из ранних признаков синдрома. Пациент сочиняет спутанные или мнимые версии событий, о которых не может вспомнить. Часто такие рассказы «всплывают» при расспросах пациентов, а не спонтанно. По содержанию они могут включать факты из обычной жизни, звучащие правдоподобно. Реже больной рассказывает о мнимых приключениях и происшествиях, фантастических событиях.
- Неврологические признаки – невриты, сопровождающиеся парезами, более или менее выраженными атрофиями мышц конечностей, снижением чувствительности, слабостью, параличом. Иногда пропадают сухожильные рефлексы.
Общие поведенческие изменения:
- пассивность;
- вялость;
- избыточная утомляемость;
- дисфория;
- практически отсутствует мимика;
- замедленная моторика;
- апатия, сменяющаяся суетливостью;
- раздражительность;
- дефекты полей зрения, нарушение движения зрачков;
- тревожность;
- ипохондрическое расстройство;
- снижение интеллектуальных способностей.
Тяжелое течение психоза приводит к деменции. Если болезнь носит злокачественный характер, есть риск смертельного исхода на фоне патологий головного мозга.
Клиническая картина
Из проявлений К. с. особенно выражены расстройства памяти на текущие события: больные почти мгновенно забывают содержание только что сказанного ими, спустя несколько минут не помнят, кто к ним подходил, из-за чего могут по многу раз здороваться с одними и теми же людьми, задавать одни и те же вопросы; не могут оказать, чем они только что занимались, что ели; неделями читают одну и ту же страницу в книге, тут же забывая прочитанное. Наиболее резко нарушается словесная память, в меньшей степени — образная, еще меньше страдает так наз. эмоциональная память, в связи с чем, совершенно не помня содержания неприятного события, больной может приходить в плохое настроение в обстановке, где оно произошло, или при виде лица, имевшего к нему отношение.
Несмотря на выраженное расстройство памяти на текущие события, память на события прошлой жизни, нередко отдаленные, остается при К. с. относительно сохранной, а некоторые воспоминания о давних событиях отличаются особенной яркостью. Однако события, непосредственно предшествующие заболеванию, нередко охватывающие недели, месяцы и даже годы, могут полностью выпадать из памяти больного, что позволяет говорить о наличии при К. с. ретроградной амнезии (см.) разной продолжительности.
Характерные для К. с. расстройства ориентировки во времени, месте и окружении бывают выражены в разной степени. Наиболее резко нарушена ориентировка во времени, причем больные часто не могут назвать не только числа, дня недели, месяца и года, но и времени года. Ориентировка в месте также в большинстве случаев носит неточный характер. Больные с более тяжелыми расстройствами не могут ориентироваться даже в окружающей обстановке: не находят своей койки, не могут найти путь в столовую, туалет и т. д.
Ложные воспоминания при К. с. бывают двух видов. Более типичными являются замещения пробелов памяти на текущие события воспоминаниями о реальных событиях, происходивших в прошлом. Так, больные, давно находящиеся в б-це, говорят о том, что недавно «пришли с работы», «были в гостях у родственников» и т. п. Этот вид ложных воспоминаний обозначают термином псевдореминисценции. Реже больные при расспросе о текущей жизни сообщают вымышленные истории, нередко фантастического содержания («путешествовал по странам Африки и Азии, встречался с абиссинским негусом», «летал на космическом корабле» и т. п.). Подобные обманы памяти называют конфабуляциями (см. Конфабулез). Больные с К. с. внушаемы. Задавая вопросы, можно вызвать у них тот или иной вид ложных воспоминаний.
Наплыв обильных конфабуляций с глубокой дезориентировкой и бессвязностью мышления при отсутствии помрачения сознания называют конфабуляторной спутанностью. Последняя в основном наблюдается при К. с. у больных с вариантом сенильной деменции, обозначаемым как хрон, пресбиофрения Вернике (см. Старческое слабоумие).
У некоторых больных с К. с. иногда наблюдаются явления ложного узнавания, когда окружающих они принимают за лиц, с к-рыми встречались раньше.
Больным с К. с. в большинстве случаев свойственна та или иная степень интеллектуальной недостаточности, к-рая выражается в ослаблении продуктивности мышления, стереотипности и монотонности суждений, выраженной зависимости их от внешних впечатлений, неспособности замечать противоречия в собственных высказываниях, обнаруживать несовместимость ложных воспоминаний с реальностью. В то же время некоторые больные отличаются известной сообразительностью и в пределах конкретной ситуации иногда умело маскируют дефекты памяти.
У большинства больных с К. с. отмечается более или менее выраженное снижение уровня побуждений, волевой активности, в связи с чем предоставленные сами себе они могут часами оставаться бездеятельными. Чаще это лица пожилого возраста. У них преобладает апатический или апатико-эйфорический фон настроения. Лица молодого возраста обычно более активны.
Как правило, у больных сознание не помрачено. Вместе с тем возможно сочетание К. с. с состояниями помраченного сознания, чаще с явлениями делирия (см. Делириозный синдром), сопровождающегося двигательным беспокойством и возникающего в основном в ночные часы.
К. с. может иметь ряд возрастных особенностей. Так, у детей ложные воспоминания, как правило, отсутствуют или выражены слабо. В старческом возрасте расстройства ориентировки особенно интенсивны (амнестическая дезориентировка), причем часто нарушается ориентировка в непосредственном окружении, ложные воспоминания проявляются в виде замещений пробелов памяти событиями далекого прошлого (экмнестические конфабуляции), часты ложные узнавания.
Как правило, К. с. является относительно стойким, хроническим состоянием. Однако возможны случаи транзиторного К. с., напр, при черепно-мозговых травмах, алкогольном делирии, отравлении окисью углерода, послеоперационных психозах. Транзиторный К. с. относится к числу переходных синдромов Вика.
Течение К. с. зависит преимущественно от характера основного заболевания. Так, алкогольный К. с. возникает остро, сразу после выхода больного из состояния помраченного сознания, а затем возможно длительное (от 2 до 15 лет) стационарное течение с последующим медленным обратным развитием, к-рое заканчивается исходом в дефект личности в виде интеллектуальной недостаточности, слабости памяти, снижения активности и апатического или апатико-эйфорического настроения.
К. с. при тяжелой гипоксии мозга (отравление окисью углерода, самоповешение) развивается остро, вслед за периодом помраченного сознания; стационарный период относительно более кратковременный (от нескольких недель до 2—3 лет), сменяется регредиентным течением. Иногда болезнь заканчивается полным выздоровлением. Однако более характерен исход в дефект личности с интеллектуально-мнестической недостаточностью.
К. с. при черепно-мозговых травмах начинается также остро, после периода помраченного сознания. Дальнейшее течение его регредиентное, хотя исход в полное выздоровление наблюдается редко. Чаще отмечается развитие стойкого психического дефекта.
При сосудистых заболеваниях головного мозга (церебральный атеросклероз, гипертоническая болезнь) К. с. развивается постепенно, имеет более или менее длительный стационарный период, который сменяется прогредиентным течением, характеризующимся прогрессирующей амнезией и углублением интеллектуальной недостаточности. К. с. при сенильной деменции, гл. обр. хрон, пресбиофрении, развивается постепенно, а затем происходит прогрессирующее нарастание расстройств памяти и постепенный общий распад личности.
Т. о., К. с. может иметь стационарное, регредиентное и прогредиентное течение.
Диагностика
В постановке диагноза важна беседа с родственниками, которые дадут правдивую информацию о поведении пациента, длительности алкогольной зависимости, наличии предшествующих признаков.
Диагностика Корсаковского полиневритического алкогольного психоза подразумевает следующие мероприятия:
- Консультация психиатра и психолога. Специалисты определяет характер потери памяти, дезориентации на фоне амнезии, наличие сопутствующих бредовых идей, конфабуляции. На осмотре для выявления проблем с памятью доктор проводит тесты с запоминанием слов и другие виды психологического тестирования на механическое и осознанное запоминание.
- Консультация невролога. Определяются симптомы полиневрита. Врач изучает состояние конечностей, чтобы выявить мышечную атрофию, парезы, нарушения работы опорно-двигательной системы. Также обращает внимание на функцию глазных мышц.
- Лабораторные исследования. Пациент сдает венозную кровь на биохимический анализ. В первую очередь важно выявить дефицит витамина В1 и общее состояние систем и органов.
- Аппаратная диагностика. Проводится МРТ мозга, компьютерная томография печени и других органов.
При диагностике важно дифференцировать Корсаковский психоз от других заболеваний, таких как атеросклероз, деменция, делирий, прогрессивный паралич, диссоциативная амнезия, нарушение памяти на фоне депрессии.
Главное отличие психоза Корсакова от слабоумия – пациент находится в сознании, способен мыслить и четко отвечать на вопросы, нарушена только память.
Лечение
После постановки диагноза в реабилитационном центре назначается комплексная терапия, направленная на детоксикацию и восстановление жизненно важных функций организма. Острый психоз лечится только в стационарных условиях.
Терапия проводится следующим образом:
- Детоксикация: инфузионная терапия – капельницы с физиологическим раствором и глюкозой.
- Витаминотерапия – вводят высокую дозу тиамина (с последующим постепенным снижением дозировки). Это эффективный способ лечения неврита и любых невротических расстройств.
- Медикаментозная терапия, направленная на восстановление когнитивных функций, улучшение памяти и концентрации внимания пациента. Для этого вводятся ноотропы (фезам, ноопепт). При повышенной тревожности в небольших дозах вводят нейролептики (клозапин, пипотиазин).
- Общий контроль состояния. Назначается при выраженном нарушении ориентации, пассивности, тяжелой амнезии. Медицинский персонал наблюдает за режимом дня, выполнением правил гигиены, физическим восстановлением.
- Если пациент лежачий, требуется отдельный уход, чтобы предотвратить появление пролежней и гиповентиляции легких.
- Физиотерапевтические методы. Сюда входят гимнастические упражнения, аппаратные методики воздействия, предупреждающие появление осложнений и полной атрофии мышц.
Одним из перспективных средств терапии острых алкогольных расстройств и непосредственно алкоголизма, является мемантин – акатинол. По результатам исследований, препарат улучшает когнитивные функции пациентов, страдающих психозом Корсакова, и при этом демонстрирует шанс уменьшить тяжесть алкогольной зависимости.
Прогноз
Лечение алкогольного психоза характеризуется относительной эффективностью – успешность процедур зависит от возрастной категории, общего физического и психического состояния, стажа алкоголизма, способности к адаптации.
Дефекты памяти при корректном длительном лечении могут исчезнуть, но могут остаться неизлечимыми и даже со временем усугубиться.
В целом, если соблюдается назначенная терапия, прогноз будет благоприятным. Но некоторые проблемы с мышлением и психикой могут сохраниться. Есть риск неблагоприятного прогноза, если не оказать медицинскую помощь вовремя. В таком случае болезнь обретает злокачественный характер с летальным исходом.