Главная » Услуги мужчинам » Сдача спермограммы » Морфология спермограммы
Морфология спермограммы (с расширенным исследованием по Крюгеру) — медицинский анализ по определению общих данных, а также формы и размера сперматозоидов. По нему врач может также увидеть активность сперматозоидов и качество дополнительных включений (эритроциты и лейкоциты).
На основании собранной информации можно сделать заключение о наличии у мужчины различных заболеваний репродуктивной и мочеполовой системы.
Спермограмма с морфологией назначается врачом в следующих случаях:
- Бесплодный брак (установление мужского фактора). Брак можно назвать бесплодным, если попытки забеременеть оказываются тщетными спустя год регулярной половой жизни без противозачаточных препаратов.
- Мужское бесплодие (гормональные нарушения, травмы, инфекции, простатит, варикоцеле).
- Подготовка к искусственной инсеминации.
- Планирование беременности.
- Желание мужчины провериться на фертильность.
Для успешного оплодотворения яйцеклетки сперматозоиды должны быть не только подвижными и в достаточном количестве, но и иметь здоровую морфологию. Начало новой жизни способны дать лишь передвигающиеся прямолинейно на необходимой скорости сперматозоиды нормальной формы. Шансы зачать естественным путем снижаются, если у сперматозоидов присутствуют аномалии хвоста и тела. У нормального сперматозоида имеется извитой хвост, овальная голова с акросомой, занимающей 40-70% всего объема.
Если у вас возникло подозрение на патологию половых клеток, мы рекомендуем сделать анализ на развернутую морфологию спермограммы. Этот анализ состоит из MAR-теста, морфологии Крюгера и показателей спермограммы по нормам ВОЗ.
Для установления морфологических особенностей сперматозоидов существует два вида анализов:
- исследование по нормам ВОЗ. При его проведении рассматривается только головка сперматозоида.
- морфология сперматазоидов по Крюгеру. Это строгий анализ, который оценивает сперматозоид целиком.
Результаты по Крюгеру более точные, однако проведение этого анализа — задача очень трудоемкая.
Анализ спермограммы 2100 руб.
По результатам исследования возможна бесплатная консультация
Запись по телефонам, +7
On-line запись
Диагностическая ценность спермограммы с оценкой морфологии сперматозоидов
Спермограмма — это основной анализ для оценки мужского здоровья, с которого начинается любое обследование у андролога. По его результатам врач выбирает тактику лечения и при необходимости назначает дополнительные исследования.Основная причина обращений — это подозрение на бесплодие. Об этом следует говорить, если беременность в паре не наступает более года при нормальной сексуальной активности. Оговоримся сразу, что при подозрении на бесплодие обследование проходят оба партнера. Современные исследования доказывают, что почти половина случаев бесплодия обусловлена «мужским фактором». Спермограмма — анализ несложный, но информативно емкий. Исследуются макро- и микроскопические показатели: объем, вязкость, кислотность, цвет, а также количество и подвижность сперматозоидов. В результате исследования выдается заключение в виде спермиологического диагноза и количественных показателей.
Трактовка результатов едва ли не самый важный этап в обследовании, важны не столько показатели в цифрах, сколько их сочетание. Например, низкая концентрация сперматозоидов может компенсироваться большим объемом эякулята. Желательно, чтобы результаты исследования оценивал именно тот врач, который в дальнейшем займется лечением. Надо заметить, что исследования эякулята — один из самых субъективных в лабораторной диагностике анализов, результат которого напрямую зависит от опыта и профессионализма специалиста-спермиолога. Квалифицированный эмбриолог может оценить не только морфологию, но и потенциальную оплодотворяющую перспективу.
На основании этого анализа нельзя однозначно установить причину бесплодия, но на нее могут косвенно указать некоторые характерные признаки. Например, вирусные инфекции часто вызывают появление большого количества сперматозоидов со сдвоенными хвостами или головками. Аномально большое количество незрелых клеток говорит о варикоцеле, но может свидетельствовать и о слишком высокой половой активности, когда клетки попросту не успевают вызревать.
Если при расшифровке специалист видит какие-либо отклонения от нормы, он может назначить повторное исследование через 2–4 недели. В случае выявления схожих аномалий и в следующем анализе, вероятнее всего, будет назначено лечение.
Отклонения спермограммы: спермограмма плохого качества
Спермограмма – это метод исследования, который изучает множество параметров эякулята. Расшифровка спермограммы – трудная задача, заключение на основании результатов анализа может дать только квалифицированный специалист. К тому же он направит на дальнейшие медицинские процедуры, составит план лечения и рекомендации, что поможет заметно улучшить качество спермы и повысить вероятность зачатия.
Незначительные отклонения некоторых показателей спермограммы не являются признаком серьезных нарушений, к тому же изменение отдельных параметров таких как вязкость, цвет, запах, кислотность оказывает незначительное влияние на фертильность мужчины, поэтому такие результаты считаются вариантом нормы (нормозооспермия).
Плохая спермограмма регистрируется в результате отклонения таких параметров как объем, концентрация, морфология спермиев, подвижность сперматозоидов, наличие АСАТ и аномальных гамет и т.п. В таких ситуациях следует незамедлительно провести терапевтические мероприятия, чтобы устранить причины нарушения спермограммы.
Зачем выполняют исследование
Однако нередко случается так, что основные показатели спермограммы в норме, а желанная беременность по-прежнему не наступает. В этом случае следует провести оценку морфологии сперматозоидов. Иными словами необходимо выяснить, насколько строение подвижных клеток соответствует норме, поскольку именно строение клетки зачастую определяет успешное зачатие. Длина и форма хвоста отвечают за траекторию движения, расположение акросомы — за растворение оболочки яйцеклетки, а в шейке содержатся митохондрии, продуцирующие необходимую для движения энергию и т. д.
Расширенный анализ, в который входят также морфология спермограммы и МАР-тест, устанавливает целесообразность отработки структуры эякулята с целью уточнения характера патологий.
Заметим, что в эякуляте может присутствовать незначительный процент клеток с отклонениями, возникающими по самым разным причинам. Изменение в морфологии сперматозоидов может произойти, например, в результате перенесенного стресса, перегрева, воспалительного процесса или инфекционного заболевания. На качество спермы значительное влияние оказывают также социальные факторы: долговременное пребывание в пределах промышленных зон с плохой экологией, токсическое воздействие, вредные производства и т. д.
Небольшое количество дефектных клеток на вероятности зачатия никак не сказывается. Количество сперматозоидов идеального строения для естественного зачатия должно составлять не менее 40–60 %. Если количество качественных клеток составляет менее 20 %, диагностируется тератозооспермия. При концентрации от 4 до 40 % следует задуматься о вспомогательных репродуктивных технологиях, в частности об ЭКО. Если количество нормальных сперматозоидов составляет менее 4 %, оплодотворение возможно только с помощью ИКСИ.
Причины возникновения патологий
Патологии, которые определяются при проведении анализа на морфологию спермограммы, могут быть вызваны рядом заболеваний. Для успешного лечения необходимо выявить причины возникновения конкретной болезни.
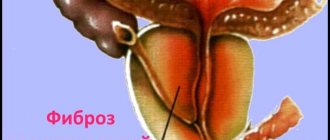
На состояние спермы оказывают непосредственное влияние воспалительные и инфекционные заболевания мочеполовой системы, в особенности касающиеся придатков яичек. Орхит, эпидидимит и сочетание этих болезней — орхоэпидидимит — в хронической форме существенно вредят качеству эякулята. Эти болезни передаются половым путем или через кровь.
При варикоцеле (варикоз вен яичка) велик риск возникновения застоя крови. Такой застой может привести к атрофии.
На возникновение и развитие заболеваний оказывает непосредственное влияние наличие в жизни мужчины стрессовых и конфликтных ситуаций. При их чрезмерном количестве иммунитет снижается, создавая благоприятные условия для негативного воздействия болезнетворных вирусов и бактерий.
Также к нарушениям функции половых клеток у мужчин приводят лейкоциты. В норме в эякуляте их не должно быть. Чтобы их обнаружить, при анализе применяются специальные красители. Этот метод обнаружения имеет название — лейкоскрин.
Методики оценки строения сперматозоида
В этом направлении наблюдается два принципиально разных подхода. Первый разработан на основе норм Всемирной организации здравоохранения (ВОЗ). Согласно им, оценивается только строение головки с ядром и акросомой. То есть сперматозоиды с нормальной морфологией — это те, у которых отсутствуют нарушения в строении головки. Этот анализ не является обязательным для диагностики бесплодия. Однако его всегда проводят при подготовке к ЭКО или ИКСИ.
Для более точной диагностики применяется методика оценки по строгим критериям Крюгера, которая была разработана в 1986 году. В соответствии с ней нормой считается идеальная морфология сперматозоида, что означает исключение малейших отклонений, которые признаются патологией. Пороговое значение, при котором возможно естественное зачатие, должно быть не менее 7 %.
Анализ спермограммы семенной жидкости с изучением морфологии по этим критериям позволяет с высокой точностью предсказать возможность оплодотворения in vitro («в пробирке») и диагностировать ряд патологий.
Плохая спермограмма: изменение объема
В норме объем эякулята должен составлять 2-5 мл, увеличение количества не играет большой роли в оплодотворении, так как в половых путях может содержаться примерно 5 мл, но уменьшение объемов спермы оказывает сильное влияние на фертильность мужчины.
Это связано с тем, что меньшие объемы спермы всегда означают низкую концентрацию спермиев, поэтому вероятность того, что сперматозоиды успешно пройдут все агрессивные факторы женской половой системы, крайне малы. К тому же семенная жидкость, попав во влагалище, способствует снижению кислотности женского секрета и его защелачиванию, что позволяет создать более благоприятные условия для спермиев. С малыми объемами спермы вероятность прохождения сперматозоидов в маточные трубы сводится к 0.
Уменьшение объемов спермы вызвано нарушениями эректильной функции, расстройствами сперматогенеза, изменениями в семявыводящих путях, воспалительными процессами, генетическими заболеваниями и другими факторами.
Критерии идеального строения сперматозоида
Для нормального (эталонного) строения сперматозоида характерны овальная головка с четко выделенной акросомой, хвостом и шейкой. Акросомой называют просветление, занимающее около 50–70 % верхней части головки. Шейка должна быть тонкой, хвост не закручен, одной толщины по всей длине с допустимым небольшим сужением в середине.
Идеальными морфометрическими параметрами считают:
- головку длиной 4,5–5 мкм, шириной 2,5–3 мкм;
- шейку длиной 1,5 длины головки и шириной менее 1 мкм;
- отношение длины хвоста к головке — 1:10, 1:9.
Патологии строения сперматозоидов
Сперматозоиды с патологической морфологией могут иметь следующие отклонения от нормы:
- головка имеет отклонения в размере или форме, акросома увеличена или уменьшена, присутствуют вакуоли, непрочная связь с хвостом;
- шейка и средняя часть расположены под значительным углом по отношению к продольной оси головки, имеют асимметричное прикрепление, аномальную форму;
- хвост несоразмерен эталону по длине, излишне закручен, раздвоен, расположен под значительным углом или отсутствует;
- незрелые экземпляры с большой цитоплазматической каплей, более ⅓ от размера головки;
- сочетание этих дефектов.
Исследование мужского семени
Прежде всего, исследование спермы на сегодняшний день — самый точный способ определить, является ли мужчина причиной бесплодия. Анализ дает подробную картину о состоянии половых функций мужчины и может выявить, способен ли он воспроизводить на свет здоровое потомство.
Если результат покажет, что волноваться не о чем, то повторная сдача не потребуется. Если же обнаружатся отклонения данных, то через пару недель анализ необходимо будет сдать повторно.
В случае, когда показатели имеют значительные отличия, рекомендуется произвести третью контрольную сдачу материала. Морфология сперматозоидов заключается в выяснении, есть ли отклонения от нормы и насколько они значительны.
Всемирная организация здравоохранения (ВОЗ) не обошла этот важный вопрос своим вниманием и очертила круг рекомендаций для правильного оценивания результата. В отличие от иных анализов, особой подготовки не требуется. Единственное, что от пациента нужно — половое воздержание от 3-х до 7 дней.
Сбор и доставка биоматериала происходят следующим образом:
- Чаще всего процесс происходит в специальном помещении, недалеко от лаборатории. Но многих мужчин это несколько смущает, поэтому возможен сбор и в домашних условиях.
- Способ забора — мастурбация.
- Сперма — достаточно «капризный» эякулянт, поэтому чтобы получить верные данные, необходимо его доставить в лабораторию не позднее часа после забора, соблюдая температурный режим — не выше 37С и не ниже 20С.
- Использовать только стерильную емкость.
Как повысить морфологию спермограммы? Что делать если показала морфология 4 спермограмма неверная? Если мужчина хочет зачать здорового ребенка, стоит задуматься о том как улучшить морфологию спермограммы, врачи рекомендуют ему вести здоровый образ жизни, обогатить свой ежедневный рацион морепродуктами и белками растительного происхождения, больше заниматься спортом, укреплять иммунитет, ну и если нужно стоит не забывать о лечение морфологии спермограммы.
Можно попробовать простые рекомендации как улучшить морфологию спермограммы отзывы много кто оставляет по этому поводу и выбрать оптимальный для себя способ. Иногда андрологи рекомендуют прием витаминов, улучшающих кровообращение в органах малого таза: А, В, С, Е, это чаще назначается если плохая морфология спермограммы.
Для правильного подбора лечения необходим грамотно поставленный диагноз и постоянное наблюдение квалифицированного врача-андролога, ведь причины плохой морфологии спермограммы могут быть разными. Если плохая морфология спермограммы что делать? Обязательно нужно проконсультироваться у врача и узнать как поднять морфологию спермограммы. Если диагностирована плохая морфология спермограммы лечение нужно проводить обязательно.
Мероприятия для улучшения качества спермы
По результатам исследования назначается комплексная терапия в зависимости от количества дефектных сперматозоидов. При количестве нормальных клеток не менее 7 % назначается медикаментозное лечение, направленное на устранение возможных причин бесплодия: купирование воспалительных процессов, гормональные сбои.
Успешному лечению способствует размеренный образ жизни, полноценное питание, ежедневные умеренные физические нагрузки, направленные на нормализацию кровообращения в области таза и брюшного пресса.
Если количество нормальных клеток не дотягивает до порогового уровня в 7 %, рекомендуются методы вспомогательных репродуктивных технологий (ВРТ). Они эффективны даже в случае сохранения единичных сперматозоидов с идеальной морфологией. В этом случае интраплазматическая инъекция может подарить шанс зачать здорового генетически своего ребенка. Поэтому даже 1% нормы морфологии спермиев не является приговором.
Как улучшить показатели спермограммы
Что делать в случае, если результаты обследования неудовлетворительны? При плохой морфологии спермограммы необходимо проводить комплексные лечебные мероприятия по четырем основным направлениям:
- диагностика и лечение основного заболевания, которое повлияло на ухудшение качества спермы;
- составление сбалансированного рациона питания;
- медикаментозная терапия, направленная на улучшение качества семенной жидкости;
- ведение здорового активного образа жизни.
Терапевтические направления
При нарушении процесса сперматогенеза проводят следующие терапевтические мероприятия в зависимости от этиологии основного заболевания:
- при варикоцеле единственным методом лечения является хирургическое вмешательство;
- для лечении водянки яичка прибегают к склерозированию сосудов;
- дисбаланс работы эндокринной системы устраняется посредством гормональной терапии;
- лечение половых инфекций производится в зависимости от возбудителя при помощи антибактериальных препаратов;
- для устранения обструкции семявыносящих каналов используются хирургические методы;
- для улучшения морфологических показателей спермы хорошие результаты дает применение витаминов и БАДов.
Роль правильного питания
Процесс сперматогенеза напрямую зависит от общего состояния организма мужчины. Не последнюю роль в этом играет правильное питание. При плохих показателях спермограммы следует особое внимание уделять рациону, включив в него на ежедневной основе полезные и питательные продукты, богатые витаминами, макро- и микроэлементами, необходимыми для нормализации процесса сперматогенеза.
- Витамином Е и аскорбиновой кислотой богаты овощи, фрукты, зелень.
- Цинк содержится в жирных морепродуктах, красном мясе, овощах, шоколаде и орехах.
- Для пополнения запасов фолиевой кислоты следует обогатить свой рацион бананами, дынями, абрикосами, бобовыми — фасолью, горохом, чечевицей, а также грибами и печенью.
- Коэнзим Q10 содержится в сардинах, сое, курином мясе и яйцах, цельнозерновых продуктах.
- L-карнитин присутствует в диетическим мясе — баранине, крольчатине, мясе птицы, а также печени трески, молоке и сельди.
- Для поддержания уровня аргинина нужно регулярно употреблять в пищу кедровые орехи, арахис и соевые продукты.
В то же время следует ограничить, а лучше полностью исключить копченые, соленые и жирные блюда, сладкие, в том числе газированные, и кофеиносодержащие напитки, алкоголь и блюда быстрого приготовления.
Лекарственная терапия
Для улучшения процесса сперматогенеза врач может назначить общеукрепляющие витаминные комплексы и БАДы, а также лекарственные препараты, содержащие:
- фолиевую кислоту;
- йод;
- янтарную кислоту, действие которой направлено на повышение стрессоустойчивости и иммунитета, улучшение работоспособности и снижение усталости;
- цинк — для повышения уровня тестостерона;
- витамин D;
- селен.
Категорически не рекомендуется заниматься самолечением и принимать медицинские препараты без согласования со своим лечащим врачом.
Образ жизни и профилактика
Трудно поверить, но для лечения плохой спермограммы порой достаточно пересмотреть свой образ жизни, и тогда с течением времени ситуация значительно улучшится без применения кардинальных мер. Вот несколько рекомендаций, которые следует соблюдать:
- избегать физических и эмоциональных перегрузок;
- поддерживать оптимальный вес тела;
- нормализовать режим сна;
- включить в распорядок дня умеренную физическую активность;
- носить просторное нижнее белье из натуральных тканей;
- не допускать перегрева и переохлаждения;
- поддерживать умеренную сексуальную активность.
Порядок проведения анализа
Анализ морфологии спермограммы требует точности при подсчете и соблюдения строгой последовательности действий, которые не может быть нарушена, и особых условий при сборе биоматериала. В противном случае результаты окажутся недостоверными. Сперма сдается в лаборатории путем мастурбации в стерильный контейнер и в течение часа должна быть исследована.
Морфологический анализ спермограммы по строгим критериям Крюгера проводится при 1000-кратном увеличении окуляром-микрометром. Эякулят окрашивается по специальной методике, которая позволяет наиболее точно оценить строение сперматозоида. За один раз оценивается не менее 200 клеток.
Методика утверждена в 2010 году, и согласно ей в процессе анализа сравнивается с эталоном 200 клеток. Подсчет производится дважды, и это является наиболее эффективным элементом внутреннего контроля качества проводимого исследования.
Спермограмму с оценкой морфологии сперматозоидов рекомендуется сдать несколько раз с интервалом в две-три недели, чтобы оценить эффективность проводимой терапии, и еще раз по результатам лечения. Исследование может быть проведено на одном биологическом материале вместе с обычной спемограммой и МАР-тестом.
Алгоритм действий
Исследовательский процесс имеет четкий алгоритм и временные рамки:
- Он происходит сразу же, либо в течение часа после того, как произошло разжижение спермы;
- Если ее вязкость не изменилась, или же процесс происходит слишком медленно, то в нее добавляют специальные средства, разрушающие стенки клеток, например, лизоцим. Зачастую слишком вязкая сперма и становится причиной того, что сперматозоид не может добраться до яйцеклетки.
- Стеклянная палочка, погруженная в семя, определяет уровень его вязкости;
- При использовании лакмусового индикатора выясняется показатель защелачивания спермы. Если он не укладывается в нормы, то, скорее всего, речь идет о патологии в придатках половых желез.
- Затем происходит тщательное исследование материала под микроскопом.
Здесь рассматриваются следующие параметры мужских половых клеток:
- концентрация сперматозоидов в 1 мл семенной жидкости;
- подвижность;
- морфологическое состояние.
А также наличие сперматозоидов, склеенных между собой (агглютинация) и присутствие в сперме посторонних клеток.
Каждый критерий определенно нуждается в более подробном рассмотрении.
Порядок подготовки к обследованию
Для получения объективных и достоверных результатов крайне важно должным образом подготовиться к сбору исследуемого материала. Главным образом ограничения коснутся привычного образа жизни, а именно:
- за 3–4 дня до обследования нужно ограничить половые контакты;
- избегать приема лекарств и медикаментов, способных повлиять на качество спермы (седативных препаратов, успокоительных средств);
- избегать перегрева и переохлаждения, отложить посещение бани, сауны, исключить зимнюю рыбалку;
- отказаться от курения и алкоголя;
- избегать тяжелых физических нагрузок и стрессовых ситуаций;
- сдачу анализов проводить только в специализированной лаборатории под наблюдением квалифицированных врачей.
Нарушение подвижности спермиев
В спермограмме выявляются гаметы разной степени подвижности, поделенные на 4 основных типа: активно подвижные с прямолинейным движением – А, малоподвижные с прямолинейным движением – В, с колебательным или круговым движением – С, неподвижные – Д. В норме должно содержаться не менее 25% спермиев типа А, более 50% типа А+В, менее 50% типа Д.
У мужчины всегда выявляются спермии всех типов. К тому же на этот показатель оказывает прямое влияние длительность воздержания, так как при отсутствии секса более 7 дней в сперме копятся большое число погибших спермиев (некроспермия), что ухудшает качество спермы.
Нарушение подвижности спермиев – астенозооспермия, оказывает прямое влияние на вероятность оплодотворения, так как в этом случае половые гаметы не могут встретиться друг с другом. Причиной такого состояния могут быть генетические заболевания, аутоиммунные нарушения, курение, алкоголизм, радиация, гормональный дисбаланс. Стоит отметить, что при диагностировании астенозооспермии всегда проводят исследование жизнеспособности спермиев, чтобы определить, что стало причиной нарушения подвижности: изменение строения или гибель клеток.