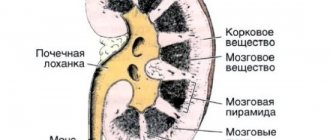
Нефросцинтиграфия почек – эффективная разновидность обследования почек посредством внедрения в организм взрослого пациента или ребенка специальной радиоактивной метки. Данный препарат в комплексе с гамма-камерой обеспечивает трансляцию полного изображения состояния почек. Метод считается абсолютно безвредным, так как в процессе задействуется минимальная радиоактивная нагрузка на организм, а применяемый препарат оперативно выводится из организма без дополнительной поддержки.
Нефросцинтиграфия почек имеет значительное преимущество по сравнению с рентгеном, УЗИ или томографией, так как изучает не только детальное строение почек, но и обстоятельно демонстрирует их индивидуальные особенности и степень активности. Измененные клетки ткани неестественно отвечают на данное облучение, а потому камера легко фиксирует их, если они имеются в составе органа.
Разновидности нефросцинтиграфии
Исследование высокоэффективно в обнаружении заболеваний почек на их начальном развитии, в период, когда ткани еще не успели значительно изменить свою структуру и вид, а функционально уже стали демонстрировать негативные изменения в работе.
Для наиболее действенного обследования в отличающихся случаях, а также при разных задачах прибегают к одной из двух основных схем исследования.
- Статистическая нефросцинтиграфия почек. Рекомендуется для получения точных данных относительно физиологических особенностей почек. В зависимости от требуемых задач и сложности процесс может занимать от 30 минут до 2,5-3 часов. Предварительно внутрь организма пациента проникает специальное радиоактивное средство, и лишь спустя 30-60 минут начинаются основные манипуляции.
- Динамическая нефросцинтиграфия почек. Подразумевает не резкое, а постепенное введение в организм диагностируемого медицинского средства и проведение обследования спустя некоторое время после данной манипуляции. С помощью этого метода врач получает максимально подробную информацию о нюансах прохождения радионуклида по организму вместе с мочой. Это гарантирует детальное изучение особенностей работы и состояния кровеносных сосудов почек пациента, степени насыщаемости их кровью и работоспособности органа.
Окончательное решение о том, какой метод использовать в конкретном случае, принимает лечащий врач на основании особенностей состояния пациента.
Как подготовится к МРТ почек?
Перед обследованием мочевыделительной системы желательно соблюдать специальную диету. Это связано с особенностями строения тела человека: при МРТ почек в зону сканирования попадают петли кишечника. Повышенное газообразование может негативно повлиять на результаты диагностической процедуры.
Сканирование мочевыделительной системы во фронтальной, аксиальной и сагиттальной проекциях
Подготовка к исследованию предполагает за 2-3 дня до МРТ почек убрать из рациона продукты и напитки, вызывающие метеоризм:
- фасоль, горох и другие бобовые;
- капусту;
- молоко;
- черный хлеб;
- дрожжевое тесто;
- кондитерские изделия;
- свежие овощи и фрукты;
- квас;
- газированные напитки.
Желательно избегать жирной и острой пищи, ограничить количество сладкого, соленого, копченого. За 2-3 дня до исследования необходимо воздержаться от алкоголя.
При заболеваниях почек лечащий врач пред МРТ может дать дополнительные рекомендации, связанные с особенностями патологии. Органы фильтрации участвуют в выведении вредных и токсичных веществ, поэтому состояние мочевыделительной системы во многом зависит от рациона пациента. Употребление в пищу незнакомых продуктов или напитков может спровоцировать нежелательную реакцию.
В некоторых клиниках Санкт-Петербурга проводят предварительные консультации с врачом-рентгенологом. Специалист расскажет, как подготовится к МРТ почек, предупредит о возможных осложнениях.
Рак почки на снимке МРТ
Пациентам нужно сообщить лечащему врачу о наличии противопоказаний к томографии. При необходимости процедуру заменят альтернативным инструментальным исследованием (КТ, УЗИ).
В случае повышенной нервозности, выраженном болевом синдроме перед проведением МРТ почек может потребоваться премедикация. Анальгетики, спазмолитики и седативные препараты назначает специалист, самостоятельный прием лекарственных средств запрещен.
Подготовка к МРТ почек с контрастом включает дополнительные анализы, позволяющие оценить функциональность органов фильтрации. Серьезными осложнениями сканирования с усилением являются:
- системный нефрогенный фиброз;
- острое поражение почек;
- задержка хелатов гадолиния в организме.
Названные патологии развиваются при использовании контрастирования у больных с почечной и печеночной недостаточностью в терминальной стадии. Предупредить побочные эффекты поможет анализ на скорость клубочковой фильтрации. Низкие значения (менее 15 мл/мин.) являются противопоказанием к инъекции раствора гадолиния.
МРТ почек у мужчин, как и у женщин, проводится натощак. Исключением является контрастная процедура: за час до сеанса желательно перекусить. При сканировании мочевого пузыря пациент за полчаса до сеанса выпивает 0,5-1 литр воды. Исследование наполненного органа более информативно.
МРТ почек с контрастом не делают во время беременности. Женщине необходимо уведомить врача о возможном противопоказании. Период лактации не является ограничением к использованию «окрашивающего» препарата. Кормящие мамы заранее сцеживают молоко для малыша. Прикладывать ребенка к груди можно через 6-12 часов после сеанса.
Перед сканированием пациент снимает металлические украшения, аксессуары, переодевается в удобный комплект (пижаму).
Показания к обследованию
На детальную нефросцинтиграфию почек пациента направляет уролог при наличии у него следующих показаний:
- подозрение на присутствие опухолевых образований или метастазов в области почек и иных мочевыводящих органов;
- потребность в дополнительном и более точном определении особенностей и характера образования (зачастую с данной целью метод используется в комплексе с другими исследованиями);
- обнаружение деформаций, изменений в объемах, локализации или структуре почек;
- подготовительные манипуляции к плановой хирургической операции на данном органе;
- потребность в наблюдении за состоянием почек после проведенного курса лучевой или химиотерапии;
- оценка степени функциональности и возможностей почек и других органов мочевыводящей системы.
ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ИССЛЕДОВАНИЯ
Нефросцинтиграфия с ЕС (этиленцистеином):
- выявление врожденных аномалий и расположения почек
- гипертоническая болезнь
- инфекционно-воспалительные заболевания почек и мочевыводящих путей
- травмы почек
- мочекаменная болезнь
- предоперационная оценка канальцевых функций почек
- системные заболевания, протекающие с нарушением функции почек: сахарный диабет, подагра, васкулиты и др.
- аутоиммунные заболевания почек (гломерулонефриты)
- токсические поражения почек
Ангионефросцинтиграфия с ДТПА (диэтилентриаминпентауксусная кислота):
- определение общей и раздельной функциональной массы почек
- выявление врожденных аномалий и расположения почек
- гипертоническая болезнь (диагностика стеноза почечных артерий)
- инфекционно-воспалительные заболевания почек и мочевыводящих путей
- травмы почек
- мочекаменная болезнь
- предоперационная оценка клубочковой функции почек
- системные заболевания, протекающие с нарушением функции почек: сахарный диабет, подагра, васкулиты и др.
- аутоиммунные заболевания почек (гломерулонефриты)
- токсические поражения почек
Противопоказания к диагностике
Нефросцинтиграфия почек ребенку или взрослому назначается не всегда. Несмотря на свою безопасность и достоверность, она имеет несколько противопоказаний.
На диагностику не направляются пациенты в таких ситуациях:
- высокая тяжесть состояния пациента: по состоянию здоровья не все люди могут свободно пролежать без движения на диагностическом столе порядка получаса;
- только что завершившийся курс химиотерапии или лучевого облучения, организм нуждается в реабилитации в течение некоторого времени;
- перенесенная в недавнем прошлом хирургическая операция: нефросцинтиграфия почек способна повлиять на скопление жидкости на только что прооперированном участке организма, что неблагоприятно скажется на реабилитационном периоде.
Динамическая или статистическая нефросцинтиграфия почек также нежелательна к проведению в период вынашивания плода (тем не менее, может быть назначена в качестве исключения в особо серьезных ситуациях) и при обнаружении у пациента индивидуальной непереносимости вводимого в организм препарата.
Лаборатория радиоизотопной диагностики
Радионуклидная диагностика — один из современных методов лучевой диагностики для оценки функционального состояния различных органов и систем организма с помощью диагностических радиофармпрепаратов, меченных радионуклидами.
В настоящее время из методов радионуклидной диагностики наиболее широкое распространение получила сцинтиграфия — метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов и получении изображения путём определения испускаемого ими излучения.
Особенности радионуклидной диагностики (сцинтиграфии)
Визуализирующие методы радионуклидной диагностики основаны на получении изображения, отражающего распределение введенных в организм пациента радиофармпрепаратов, специфически накапливающихся в различных органах и тканях. Радиофармпрепараты представляют собой определенные химические или биохимические соединения, меченные гамма-излучающими радионуклидами, имеющими короткий период полураспада. Гамма-излучение, исходящее от тела пациента, регистрируется детектором гамма-камеры и после компьютерной обработки полученная информация преобразуется в функциональное изображение исследуемого органа. Пространственно-временная картина распределения радиофармпрепарата дает представление о форме, размерах и положении органа, а также о наличии в нем патологических очагов.
Методы радионуклидной диагностики относятся к методам молекулярной визуализации, так как отражают патологические процессы, происходящие на молекулярном и клеточном уровне, и не дублируют информацию, полученную другими методами лучевой диагностики (УЗИ, КТ, МРТ). Функциональные изменения, намного опережающие анатомические, делают методы ядерной медицины уникальными как в ранней диагностике заболеваний, так и при динамическом наблюдении. Радионуклидная диагностика широко применяется в онкологии, эндокринологии, кардиологии, уронефрологии, неврологии.
Лаборатория радиоизотопной диагностики РКБ им. Г.Г.Куватова расположена на III этаже Диагностического центра, имеет в оснащении эмиссионный компьютерный томограф «Миллениум», 2 гаммы лаборатории ВНР, радиометр.
В лаборатории используются следующие радиофармпрепараты: раствор натрия йод-гиппурата, меченого йодом-131, имеющий период полураспада 8,3 дней и технеций-99м с наборами к нему, период полураспада которого 6 часов.
В основе всех методов исследования лежит принцип накопления тропного РФП в исследуемом органе, в состав которого входит Тс-99м .
Противопоказания:
- абсолютное — беременность;
- относительное — кормление грудью ( не кормить в течение 24 часов).
В РДЛ проводятся следующие исследования:
Радионуклидные методы исследования почек включают в себя: ренографию, динамическую и статическую сцинтиграфию почек.
Основными показаниями к проведению радионуклидного обследования мочевыводящей системы являются:
- оценка индивидуальной ренальной функции;
- визуализация «нефункционирующей» почки при проведении внутривенной урографии;
- демонстрация и функция эктопической почечной ткани;
- выявление врожденных аномалий;
- оценка проходимости почечной артерии;
- диагностика вазоренальной гипертензии;
- предоперационная оценка почечной функции;
- выявление пузырно-мочеточникового рефлюкса;
- в качестве альтернативного метода внутривенной урографии у пациентов, чувствительных к йоду;
- подготовка к трансплантации почки.
Радионуклидная ренография: в основу метода положена графическая регистрация процесса изменения активности в почках после введения нефротропного РФП путем счета излучения двумя направленными на них детекторами. Получаемые ренограммы отражают способность почек очищать кровь от введенного препарата, а также временные характеристики его транспорта через почки и собирательную систему.
Динамическая нефросцинтиграфия — метод основан на динамической регистрации радиоактивности в почках и крови после внутривенного введения нефротропного РФП, выводимого почками, и компьютерной обработке получаемых изображений.
Вторым этапом является радионуклидная ренография, которая является ценным методом для диагностики и определения тактики лечения врача при ранних функциональных и органических изменениях в почках и верхних мочевых путях, причем не только на стороне поражения, но и контрлатеральной почки.
Сцинтиграфия щитовидной железы. Обследование проводится с целью определения анатомо — топографического состояния органа: область расположения, аберрантная ткань, установление строения и формы железы, выявление структурных нарушений, наличие «холодных», «теплых» и «горячих» очагов.
Показания:
- при подозрении на узловые формы зоба;
- при подозрении на аберрантную щитовидную железу;
- при дифференциальной диагностике опухолевых образований в области шеи;
- с целью послеоперационного контроля.
Сцинтиграфия паращитовидных желез применяется для диагностики опухолей паращитовидных желез, а также с целью выявления эктопии ткани паращитовидных желез. Чувствительность метода в диагностике данной патологии составляет 93%, что в 1,% раза превышает возможности КТ или ЯМР томографии.
Показания:
- подозрение на аденому паращитовидных желез;
- остеопороз неясной этиологии;
- рецидивирующее почечное камнеобразование;
- первичный гиперпаратиреоз;
- планирование и контроль оперативного лечения гиперпаратиреоза;
- дифференциальная диагностика объемных образований средостения.
Сцинтиграфия печени и селезенки основана на получении изображения печени и селезенки путем регистрации с помощью гамма-камеры излучения, исходящего из избирательно накапливающихся в этих органах РФП.
Показания к проведению:
- оценка «анатомических» особенностей (определение расположения, размеров, формы печени и селезенки) в норме и при патологии;
- диффузные изменения печени (гепатиты различной этиологии, цирроз печени);
- цинтиграфия печени с мечеными Тс 99-эритроцитами является исключительно точным методом диагностики кавернозных гемангиом печени.
Сцинтиграфия скелета является чрезвычайно чувствительным методом выявления патологии костей скелета. Чувствительность метода основана на его способности обнаруживать функциональные изменения.
Показаниями для сцинтиграфии скелета являются:
- поиск костных метастазов при опухолях различной локализации;
- оценка распространенности первичной костной опухоли и поиск её метастазов;
- уточнение степени регрессии опухолевого процесса после лучевой, гормональной и лекарственной терапии;
- подозрение на остеомиелит, артрит;
- выявление рентгенологически плоходетектируемых переломов
- оценка восстановления костной ткани после переломов;
- подозрение на асептический некроз головки бедра;
- оценка состояния суставных протезов;
- нарушение минерального обмена;
- заболевания паращитовидных желез.
Остеосцинтиграфия дает возможность использовать его как скрининг-метод у онкологических больных.
Преимущества сцинтиграфии костей скелета по сравнению с другими методами визуализации:
- высокая чувствительность (на 3- 12 месяцев раньше рентгенографии выявляются метастазы)
- визуализация всего скелета;
- не требует подготовки;
- не представляет существенных трудностей в проведении самого исследования;
- исследование малоинвазивное (в/в инъекция РФП) и безболезненное;
- метод достаточно безопасен, лучевая нагрузка в 2 раза меньше, чем при рентгенологических исследованиях, сопоставимых по объему;
- не требуется предварительная подготовка.
Доза внутривенно введенного препарата мала и позволяет проводить диагностику без существенного вреда для здоровья.
Перфузионная сцинтиграфия легких является основной процедурой скрининга при тромбоэмболии легких (ТЭЛА). Отсутствие накопления РФП в какой-либо области легких свидетельствует о нарушении кровотока в указанном регионе. Отрицательный результат радионуклидного исследования полностью исключает диагноз ТЭЛА.
Перфузионная сцинтиграфия миокарда левого желудочка в настоящее время занимает приоритетную позицию в диагностике коронарной ишемии по сравнению с другими методами исследования сердца, что обусловлено, в первую очередь, высокими показателями её чувствительности, специфичности и информативности. Большое значение имеет и неинвазивный метод способ введения большинства меченых соединений. Препараты этой группы дают уникальную возможность количественной и качественной оценки тканевой перфузии миокарда.
Общие цели перфузионной сцинтиграфии миокарда:
- определение наличия, локализации, распространенности и тяжести ишемии миокарда или рубцового поражения;
- определение функциональной значимости поражения магистрального коронарного русла, выявленного при ангиографии;
- дифференциальная диагностика обратимого и необратимого повреждения миокарда, т.е. оценка его жизнеспособности;
- дифференциальный диагноз стенокардии и кардиалгий;
- контроль и оценка эффективности лечения.
Лаборатория радиоизотопной диагностики работает с 8 ч 30 мин до 16 часов. Запись на обследование по телефону 279-03-85 или в диагностическом центре на 3 этаже в 324 кабинете.
Заведующая лаборатории радиоизотопной диагностики Акчурина Розалия Анваровна, врач —радиолог высшей категории.
Подготовка к диагностической процедуре
Нефросцинтиграфия почек не нуждается в особенной подготовке и требует специальной диеты.
В ряде случаев (опираясь на особенности обследования) пациенту нужно предварительно выпить дополнительной чистой воды или, напротив, полностью опустошить мочевой пузырь. Обо всех этих действиях, если они понадобятся, предупредит лечащий врач или специалист, проводящий статистическую или динамическую нефросцинтиграфия почек.
Перед тем как лечь на врачебную кушетку, необходимо убрать с себя любые металлические предметы, а также ювелирные украшения и одежду с металлическими вставками.
Суть диагностики, цели и преимущества
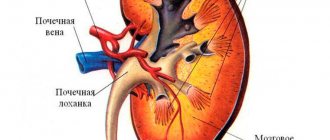
В роли главной очищающей системы организма, выступают именно почки. С их помощью проходит фильтрация крови, которая очищается от различных токсинов и прочих вредных веществ. Обычные методы исследования, такие как анализ крови и мочи, могут выявить различные нарушения в работе органа, установить причину этих нарушений.
Ну а радиоизотопная ренография дает возможность увидеть, как именно происходит процесс фильтрации, отобразить работу гломерул в настоящий момент времени, а также вести наблюдение за работой органов по отдельности.
Основной целью проведения ренографии как раз и является отображение работы внутренних органов, анализ и наблюдение их состояния. На основе данных этого исследования, точный диагноз поставить нельзя, но однозначно можно увидеть различные нарушения в работе внутренних органов, а также вести контроль эффективности терапии.
Основным преимуществом проведения ренографии почек является простота проведения процедуры, которая практически не требует дополнительной подготовки и отсутствие высоких доз облучения. Ренографию назначают всем пациентам, которые имеют явные проблемы с почками.