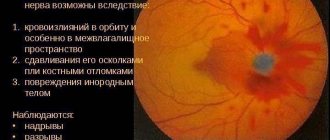
Глиома зрительного нерва представляет собой распространенное офтальмологическое заболевание и характеризуется патологическим разрастанием астроцитов – вспомогательных клеток нервной системы. Такая болезнь может развиваться в любом возрасте, но чаще всего встречается у детей до 10 лет. В основном патология диагностируется у лиц женского пола. Глиома зрительного нерва отличается постепенным прогрессированием и слабо выраженной симптоматикой. Лечение чаще всего проводится сочетанием хирургического вмешательства и лучевой терапии.
Что это такое?
Глиома зрительного нерва – это первичное доброкачественное новообразование, развивающееся из ствола зрительного нерва. Такая разновидность глазной опухоли составляет 1/3 часть всех онкологических процессов зрительных органов. Патология отличается инфильтративным характером роста, не затрагивает твердую мозговую оболочку и может располагаться в любом участке зрительного нерва. Иногда новообразование даже уходит вглубь черепа.
Заболевание чаще всего развивается у детей в возрасте 5-10 лет, хотя в последнее время значительно участились случаи возникновения глиомы у взрослых пациентов, старше 20 лет.
Нередко болезнь возникает одновременно с нейрофиброматозом Реклингхаузена.
1.Что такое хиазма?
Первичные опухоли, возникающие в области зрительных нервов и хиазмы, обычно бывают двух видов – глиомы и эндотелиомы
. По заключению медицинской статистики первый вид новообразований встречается значительно чаще, причем отмечается в большинстве случаев у детей.
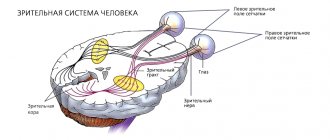
Хиазма
– особый узел, в котором перекрещиваются зрительные нервы. Располагается хиазма под гипоталамусом и недалеко от III желудочка головного мозга. Хиазма играет особую роль в передаче сигнала от зрительного органа в мозг. Как известно, изображение воспринимается сетчаткой глаза в перевернутом виде. Именно в таком виде каждый зрительный нерв и подает в мозг полученную информацию. Хиазма как раз и помогает мозгу правильно обработать картинку. Хиазменная глиома может развиваться как самостоятельно, так и в результате роста и распространения новообразования зрительного нерва. Сама же опухоль хиазмы имеет тенденцию к инфильтрации в гипоталамус и полость III желудочка. Некоторые нейрохирурги склонны считать глиому хиазмы причиной проявления арахноидита и субарахноидальных кист.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Кровоснабжение зрительных путей и корковых территорий мозга
Мозговая ткань, осуществляющая проведение нервных импульсов от сетчатки до зрительной коры, а также зрительная кора, в норме почти повсеместно имеют хорошее обеспечение артериальной кровью. В кровоснабжении этих мозговых структур участвуют несколько крупных артерий, входящих в состав каротидных и вертебрально-базилярной сосудистых систем.
С помощью электронной микроскопии установлено сходство между капиллярами сетчатки, диска и ствола зрительного нерва, а также с капиллярами тканей головного мозга. В отличие от хориокапилляров, их эндотелий не имеет пор, а эндотелиальные клетки расположены плотно, смыкаясь между собой. Это позволяет говорить о меньшей проницаемости капилляров сетчатки, зрительного нерва и ткани мозга, барьерная функция которых значительнее по сравнению с хориокапиллярами.
В кровоснабжении зрительного нерва ведущую роль выполняет глазная артерия (a. ophtalmica). Она отходит от внутренней сонной артерии, после того как этот крупный артериальный сосуд, покинув пещеристый синус, попадает в субдуральное пространство средней черепной ямки. Глазная артерия вместе со зрительным нервом проходит через его костный канал в ретробульбарную часть полости глазницы, где сначала располагается между зрительным нервом и прямой наружной мышцей глаза. Затем глазная артерия делает дугообразный изгиб внутрь, обходя зрительный нерв сверху, реже снизу.
От дуги глазной артерии отходят центральная артерия сетчатки (a. centralis retinae), и в непосредственной близости к заднему полюсу глазного яблока — несколько задних коротких ресничных артерий (а.а. ciliaris posteriores brevis) и две длинные задние ресничные артерии.
Говоря об ангиоархитектонике зрительного нерва, можно отметить, что его формируют аксоны ганглиозных клеток сетчатки. Они направляются к месту образования диска зрительного нерва, формируя при этом в сетчатке слой нервных волокон (9-й слой), который снабжается кровью преимущественно из ветвей ее центральной артерии. От коротких задних ресничных ветвей глазной артерии вблизи решетчатой пластинки склерального канала отходят анастомозирующие веточки, образующие кольцо — сосудистый круг зрительного нерва (circulus vasicularis n. optici), или артериальный круг Галлера-Цинна, участвующий в кровоснабжении начальной части зрительного нерва, проходящей через склеральный канал. В снабжении кровью интраокулярного и интраорбитального участков зрительного нерва активное участие принимают и мелкие ветви центральной артерии сетчатки, отходящие от ее фрагмента, расположенного в составе этого нерва.
Снабжение кровью других участков ретробульбарной части зрительного нерва обеспечивается главным образом сосудистой сетью, покрывающей зрительный нерв мягкой мозговой оболочки. Кровоснабжение интракраниальной части зрительного нерва также осуществляет сосудистая сеть мягкой мозговой оболочки в которую кровь поступает из отходящих от внутренней сонной артерии ветвей — глазной артерии, передней мозговой и передней соединительной артерий.
Наличие анастомозов между глазной артерией и средней оболочечной артерией (a. memngea media), ветвью наружной сонной артерии заслуживают особого внимания, так как они могут иметь определенное значение в развитии коллатерального кровоснабжения глаза в случаях стеноза внутренней сонной артерии до места отхождения от нее глазной артерии.
В кровоснабжении хиазмы также принимают участие ветви нескольких артерий: внутренней сонной, передней мозговой, передней соединительной, задней соединительной и передней ворсинчатой. Они образуют мощную сосудистую сеть, что делает мало вероятной ишемию хиазмы.
Основным источником обеспечения кровью зрительного тракта являются ветви передней ворсинчатой артерии (rami tractus optici), чаще отходящей от внутренней сонной артерии, проксимальнее деления ее на переднюю и среднюю мозговые артерии. Кроме того, в кровоснабжении зрительного тракта участвуют задние соединительные и задние мозговые артерии.
Наружное коленчатое тело снабжается кровью за счет двух артерий, входящих в состав разных сосудистых систем — ветвей передней ворсинчатой артерии {rami corporisgeniculatum lateralis), относящейся к бассейну внутренней сонной артерии, и ветвей задней мозговой артерии (вертебрально-базилярная система). Есть мнение, что ветви передней ворсинчатой артерии обеспечивают кровоснабжение тех нейронных слоев подкоркового зрительного центра, на которые проецируются нижние гомонимные квадранты сетчаток, а ветви задней мозговой артерии снабжают кровью места проекции верхних гомонимных их квадрантов. В места проекции на слои наружного коленчатого тела пятна (желтого пятна) сетчатки и его центральной ямки кровь поступает от обеих (передняя ворсинчатая и задняя мозговая) артерий.
Имеющую большую протяженность зрительную лучистость (пучок Грациоле) снабжают кровью главным образом ветви передней ворсинчатой и задней мозговой артерий. Только проксимальная часть аксонов, несущих импульсы от нейронов подкорковых зрительных центров, принимающая участие в формировании задней ножи внутренней капсулы, снабжается кровью главным образом ветвями средней мозговой артерии.
- Кровоснабжение передней части зрительной лучистости осуществляет главным образом передняя ворсинчатая артерия, а
- отходящая от задней мозговой артерии медиальная затылочная артерия (главным образом ее ветви — геменно-затылочная и височно-затылочная (r. parietooccipitalis и r.occipi-totemporalis), а также артерия шпорной борозды (a. calcarina) снабжают кровью задние отделы зрительной лучистости.
Первичные и вторичные зрительные зоны коры, расположенные в затылочной доле, снабжаются кровью ветвями задней мозговой артерии — прежде всего артерией шпорной борозды латеральной и медиальной затылочными артериями.
Только в кровоснабжении коры заднего полюса затылочной доли, на которую проецируется пятно (желтое пятно) сетчатки, признается участие проникающей сюда ветви средней мозговой артерии. От базилярной артерии и возникающих в результате ее деления задних мозговых артерий отходят многочисленные ветви, обеспечивающие кровоснабжение ствола мозга, включающего медиальный продольный пучок, ретикулярную формацию, подкорковые центры взора, ядра и проксимальные отделы большинства черепных нервов, в том числе III, IV, V, VI, VII. Кроме того, задние мозговые артерии принимают участие в снабжении кровью некоторых структур промежуточного мозга, в том числе коленчатых тел и таламусов, задней спайки мозга, а также задних отделов больших полушарий и связующего их мозолистого тела.
Таким образом, в состав мозговых структур, снабжаемых кровью за счет вертебро-базилярного бассейна, входит часть зрительной радиации, почти вся зрительная кора и отчасти кора прилежащих к ней теменной и височной долей, а также затылочные, среднемозговые и мостовые глазодвигательные центры. Кровоснабжение лобных центров взора, а также зрительных путей, проходящих в составе задней ножки внутренней капсулы, и, возможно, полюса затылочных долей (места проекции на зрительную кору желтого пятна сетчатки) происходит за счет ветвей средних мозговых артерий. В связи с этим нарушения кровообращения в вертебрально-базилярной системе и в средней мозговой артерии может стать причиной нарушения функций как зрительной, так и глазодвигательной систем.
Причины возникновения
В основе зрительного нерва находятся аксоны, окруженные глиальными клетками, которые вырабатывают миелин, способствуют обмену веществ и поддерживают функционирование нерва. Из данных клеток и берет свое начало глиома зрительного нерва, которая затем прорастает в окружающие оболочки и пространства, двигаясь вдоль нервного ствола. По мере роста новообразование увеличивается и может достигать размеров куриного яйца. Постепенно происходит нарушение функций глаза, вплоть до полной потери зрительных функций.
Точные причины развития такого патологического процесса до сих пор неизвестны. Большинство специалистов считают, что глиома возникает на фоне нейрофиброматоза I степени – наследственной предрасположенности к онкологии.
Симптомы поражения зрительного пути
Среди признаков, которые появляются при поражении путей зрительного тракта, выделяют следующие:
- Частичная утрата зрительной функции;
- Полная слепота.
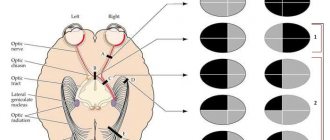
В связи с тем, что пути нервных волокон пересекаются в области основания головного мозга, становится возможной топическая диагностика, которая основана на анатомии второй пар черепных нервов:
- При полном повреждении волокон с одной стороны происходит слепота также одного глаза.
- Если повреждение располагается в центрально области перекреста, то возникает выпадение полей зрения с обеих сторон (височная область);
- Поражение латеральных частей хиазмы приводит к выпадению зрения назальных сторон обоих глаз.
Формирование
Закладка органов зрения происходит на пятой неделе беременности. Зрительный нерв – второй из двенадцати пар черепно-мозговых нервов – образуется из участка промежуточного мозга вместе с глазным яблоком, напоминая ножку глазного бокала.
Фактически, это особый нейрон, тесно связанный с глубокими отделами центральной нервной системы.
Как часть мозга, зрительный нерв не имеет промежуточных нейронов и напрямую доставляет визуальную информацию от фоторецепторов глаза к таламусу. Глазной нерв не имеет болевых рецепторов, что изменяет клинические симптомы при его заболеваниях, например, при его воспалении.
В процессе развития эмбриона вместе с нервом вытягиваются оболочки мозга, которые позже образуют особый футляр нервного пучка. Строение футляров периферических нервных пучков отличается от оболочки зрительного нерва. Они обычно образуются листками плотной соединительной ткани, а просвет футляров изолирован от пространств головного мозга.
Функции зрительного нерва
Зрительный нерв представляет собой белое вещество большого мозга, словно вынесенное на периферию и связанное с мозгом. Это вещество проводит зрительные образы из сетчатой оболочки, на которую падают световые лучи, в кору головного мозга, где формируется окончательное изображение, которое и видит человек.
На элемент возложено не слишком много задач, но все они имеют огромное значение в жизнедеятельности человека. Основные функции зрительного нерва:
- Передача сведений от сетчатой оболочке к коре головного мозга с помощью разнообразных промежуточных структур.
- Молниеносное реагирование на сторонние раздражители (громкий шум, яркий свет и т. д.). В результате в организме рефлекторно срабатывает защитная реакция (прыжок, отдергивание руки).
- Обратная отправка импульсов от корковых структур головного мозга к сетчатой оболочке.
Классификация патологии
По строению ткани новообразования глиома зрительного нерва бывает нескольких типов:
- астроцитома – развивается из астроцитов, встречается чаще всего;
- эпендимома – возникает из клеток эпителия;
- олигодендроглиома – формируется в мозговой ткани;
- глиома мозгового ствола – локализуется в стволовой части ЦНС.
У взрослых может диагностироваться менингиома – опухоль, растущая из клеток паутинной мозговой оболочки. Также встречаются смешанные глиомы, которые состоят из клеток нескольких типов. С учетом места локализации новообразования выделяют 2 вида заболевания:
- интраорбитальная – опухоль локализуется в черепной зоне;
- интракраниальная – опухоль располагается на участке глазницы;
- глиома хиазмы – патология возникает в зоне зрительного перекрестка;
- внутримозговая глиома – опухоль прорастает в ткани головного мозга.
Помимо истинных глиом, возникающих вследствие разрастания глиальной ткани, в офтальмологии встречается глиоматоз – патологический процесс, характеризующийся увеличением размеров клеток глии.
Поражения зрительных трактов
10 июля 2009
При полном разрушении хиазмы возникает полная двухсторонняя слепота. Но при ряде процессов поражение перекреста зрительных нервов может быть ограниченным. Так, при опухолях гипофиза, расширении infundibuli в результате гидроцефалии и растяжения III желудочка давление может воздействовать только на середину хиазмы, на перекрещивающиеся ее волокна от внутренних носовых половин сетчаток обоих глаз. В этом случае слепыми окажутся наружные или височные поля зрения, т. е. наступит так называемая височная, или битемпоральная, гемианопсия, являющаяся разноименной.
При повреждении только наружных углов хиазмы (например, при аневризмах сонных артерий) слепыми окажутся височные половины сетчаток обоих глаз и возникает тоже разноименная, но уже биназальная гемианопсия с выпадением обоих внутренних полей зрения.
Значительно чаще встречаются так называемые одноименные, или гомонимные, гемианопсии, которые возникают при поражении зрительных путей и центров кзади от перекреста зрительных нервов, т. е. при поражении зрительных трактов, зрительного бугра, внутренней капсулы в ее заднем отделе и затылочной доли.
Начиная со зрительного тракта, в путях и центрах проводятся и воспринимаются раздражения: в правых — от правых и в левых — от левых половин сетчаток обоих глаз. При перерыве здесь возникает одноименная гемианопсия противоположных полей зрения, например, при поражении слева — правосторонняя одноименная гемианопсия и т.д.
Существуют некоторые опорные пункты для различения одинаковой, казалось бы, гемианопсии при поражении: зрительного тракта или подкоркового зрительного центра и капсулы (radiato optica) или коры (fissura calcarina).
Отличительными признаками для этих гемианопсий будут следующие:
- трактусовая гемианопсия:
- простая атрофия зрительных нервов,
- гемианопическая реакция зрачков,
- при частичной гомонимной гемианопсии часто резко выраженная асимметрия дефектов поля зрения;
- центральная гемианопсия:
- атрофии зрительных нервов нет,
- гемианопической реакции зрачков нет,
- дефекты поля зрения, как правило, симметричны.
При наличии асимметрии она нерезко выражена (Е.Ж. Трон).
«Топическая диагностика заболеваний нервной системы», А.В.Триумфов
Читайте далее:
Патологические явления со стороны слухового аппарата
Патологические явления со стороны слухового аппарата и исследование слуха подробно рассматриваются в курсе отоларингологии. Коротко следует упомянуть, что понижение слуха обозначается термином hypakusis, утрата его, т. е. глухота — anakusis, или surditas и повышенное восприятие — hyperakusis. Для отиатра и невропатолога всегда важно различать поражение слуха, зависящее от патологических процессов в среднем ухе (барабанная перепонка,…
Чувствительный нерв
I пара, n. olfactorius — чувствительный нерв. Как и в системе зрительных путей, клетки первых обонятельных нейронов находятся на периферии, а не в ганглии. Обонятельные биполярные клетки разбросаны в слизистой верхних отделов верхней раковины и носовой перегородки. Аксоны названных клеток в виде тонких нитей (fila olfactoria) входят в полость черепа через lamina cribrosa ossis ethmoidalis…
N. vestibularis
Нерв преддверия, чувствительный нерв, имеет ganglion vestibulare Scarpae, расположенный в дне внутреннего слухового прохода. Отростки клеток этого узла оканчиваются в ампулах полукружных каналов, utriculus и sacculus. Аксоны, входя в полость черепа, как и n. cochlearis, через porus acusticus interims, в составе корешка n. vestibularis вступают в мосто-мозжечковом углу в мозговой ствол и заканчивают первый нейрон…
Группа нервов мостомозжечкового угла
Судороги жевательных мышц бывают двусторонними. Группа нервов мостомозжечкового угла Нервы Ядра, их локализация Выход из мозга Выход из черепа Ганглии чувствительных нервов VII Двигательное ядро: варолиев мост на границе с продолговатым, в центральной части покрышки моста В мостомозжечковом углу, выше и латеральнее оливы Porus acusticus internus — canalis Fallopii — foramen stylomastoideum — XIII…
N. trigeminus
Являясь смешанным нервом, имеет двигательные и чувствительные ядра в мозговом стволе. Чувствительные волокна начинаются из мощного гассерова узла (ganglion semilunare. Gasseri), расположенного на передней поверхности пирамидки височной кости между листками твердой мозговой оболочки. Дендриты клеток этого узла составляют чувствительные волокна тройничного нерва, состоящего из трех ветвей: r. ophthalmicus, r. maxillaris и г. mandibularis. Аксоны клеток…
Изменения поля зрения при поражении хиазмы
Изменения поля зрения при поражениях хиазмы очень разнообразны. При поражении хиазмы возможно развитие гетеронимной (разноимённой) гемианопсии, что связано с наличием частичного перекрёста волокон в хиазме и возможностью раздельного поражения перекрещенных и неперекрещенных пучков. Битемпоральная гемианопсия возникает при поражении перекрещенных волокон в медиальной части хиазмы (рис.27).
Рис.27—32. Изменения поля зрения при поражении хиазмы
Биназальная гемианопсия — при поражении неперекрещенных волокон в латеральных частях хиазмы с двух сторон двумя очагами (рис.28). Если только один очаг поражает неперекрещенные волокна в латеральной части хиазмы с одной стороны, то возникает односторонняя назальная гемианопсия на стороне очага (рис.30). При изолированном поражении перекрещенных или неперекрещенных волокон папилломакулярных пучков возникают битемпоральные или биназальные центральные скотомы.
Если поражаются только перекрещенные или неперекрещенные волокна папилломакулярного пучка одного глаза, то возникает односторонняя центральная скотома, темпоральная или назальная (рис.23 и 24). При поражении папилломакулярных пучков в переднем отделе хиазмы до их перекреста возникают центральные негемианопические скотомы, такие же как при поражении зрительного нерва (рис.21). При поражении верхней половины хиазмы появляется нижняя гемианопсия (рис.31), а при поражении нижней половины хиазмы — верхняя гемианопсия (рис.32). Нижняя и верхняя гемианопсии Являются двусторонними, так как они захватывают правую и левую половины поля зрения обоих глаз.
Изменения поля зрения при поражении хиазмы можно разделить на развитые синдромы и начальные симптомы поражения хиазмы, которые могут прогрессировать. К развитым синдромам поражения хиазмы относятся:
· полная битемпоральная гемианопсия (рис.27),
· полная биназальная гемианопсия (рис.28),
· слепота одного глаза с темпоральной гемианопсией на другом глазу (рис.29).
Слепота одного глаза в сочетании с темпоральной гемианопсией на другом глазу появляется при разрушении половины хиазмы на стороне слепого глаза.
Начальные симптомы изменений поля зрения могут прогрессировать в зависимости от локализации воздействия и направления воздействия на хиазму. Рассмотрим эти симптомы и их прогрессирование, используя схемы хода волокон в хиазме.
1. Давление на хиазму снизу приводит к развитию частичной битемпоральной гемианопсии с сужением или выпадением верхневисочных квадрантов поля зрения (рис.33).
Рис.33—40. Изменения поля зрения при поражении хиазмы
Это возникает из-за поражения волокон, идущих от нижненосовых квадрантов сетчаток, которые перекрещиваются ближе к нижней поверхности хиазмы. Такую симптоматику часто вызывают интраселлярные опухоли, в том числе аденомы гипофиза. При дальнейшем росте опухоли вверх поля зрения выпадают по закону Меркулова: сначала выпадают верхневисочные квадранты, затем нижневисочные, далее нижненосовые и в последнюю очередь верхненосовые квадранты поля зрения обоих глаз (рис.33 — 36). При этом очаг воздействует только на медиальную часть хиазмы.
Если очаг под хиазмой оказывает давление снизу на всю нижнюю поверхность хиазмы и поражает все перекрещенные и неперекрещенные волокна, идущие от нижних половин сетчаток, то появляется двусторонняя верхняя гемианопсия (рис.32). Это второй вариант изменений поля зрения при давлении на хиазму снизу.
Давление снизу спереди обычно оказывается не строго по сагиттальной оси, а несколько отклоняется в боковую сторону, поэтому в ранней стадии одновременно с хиазмой также поражается один из зрительных нервов. При этом из-за нарушения проводимости по папилломакулярному пучку этого нерва возникает центральная скотома. Далее процесс начинает неравномерно сдавливать хиазму снизу спереди, что приводит к появлению асимметричной (неравномерной) битемпоральной гемианопсии, причём такое битемпоральное сужение начинается с верхневисочных квадрантов. Таким образом, давление на хиазму снизу спереди часто приводит к асимметричной битемпоральной гемианопсии в сочетании с односторонней центральной скотомой (рис.37).
2. Давление на хиазму сверху приводит к развитию частичной битемпоральной гемианопсии с сужением или выпадением нижневисочных квадрантов (рис.38). Это происходит из-за поражения волокон от верхненосовых квадрантов сетчаток, которые перекрещиваются ближе к верхней поверхности хиазмы. Подобная симптоматика развивается, если очаг давит сверху на медиальную часть хиазмы.
Если очаг расположен несколько сзади и давит на хиазму сзади сверху, то к битемпоральной нижней квадрантной гемианопсии присоединятся ещё битемпоральные центральные скотомы (рис.39), которые связаны с поражением перекрещенных волокон папилломакулярных пучков в задней части хиазмы. Такое воздействие обычно оказывают опухоли гипофиза и дна III желудочка.
Давление на хиазму спереди сверху часто сочетается с поражением зрительного нерва и вызывает появление односторонней скотомы в сочетании с частичной битемпоральной гемианопсией (рис.40). Битемпоральные изменения также начинаются с нижневисочных квадрантов. Такое поражение часто связано с аневризмами передней мозговой и передней соединительной артерий.
3. Давление на хиазму спереди вызывает сначала битемпоральное сужение поля зрения (рис.41).
Рис.41—50. Изменения поля зрения при поражении хиазмы
Спереди на хиазму часто оказывают давление опухоли основной пазухи и менингиомы бугорка турецкого седла. Битемпоральное сужение возникает из-за поражения части перекрещенных волокон в хиазме. При дальнейшем распространении процесса поражаются все перекрещенные волокна, развивается полная битемпоральная гемианопсия (рис.42). Распространение процесса внутри хиазмы может идти не строго по сагиттальной линии, а отклоняться в сторону, что ведёт к дополнительному поражению части неперекрещенных волокон в латеральной части хиазмы. Появляется частичная битемпоральная гемианопсия с сужением носовой половины поля зрения на одном глазу (рис.43). Очаг сдвинут в сторону глаза, в поле зрения которого имеется носовое сужение.
Если давление, оказываемое патологическим очагом на хиазму, изначально несколько смещено в сторону, то, разрушив небольшую часть перекрещенных волокон переднего колена хиазмы, патологический процесс поражает ещё и пучок перекрещенных волокон интракраниальной части зрительного нерва. Появляется так называемая стыковая скотома (junction — scotoma), то есть скотома, возникающая при поражении стыка зрительного нерва и хиазмы. Она является центральной темпоральной гемианопической скотомой. За счёт поражения части перекрещенных волокон переднего колена хиазмы появляется темпоральное сужение поля зрения другого глаза (рис.44).
4. Давление на хиазму сзади приводит к развитию частичной битемпоральной гемианопсии с битемпоральными центральными скотомами (рис.45). Это происходит из-за поражения перекрещенных волокон папилломакулярных пучков в заднем отделе хиазмы. Такую картину часто вызывают опухоли гипофизарной ножки (infundibulum) и менингиомы диафрагмы турецкого седла. При прогрессировании процесса происходит расширение дефектов поля зрения в височные стороны (рис.46). Центральная острота зрения при этом долго не падает, так как компенсируется неизменёнными носовыми половинами поля зрения.
5. Давление на хиазму сбоку вызывает поражение неперекрещенных волокон в латеральной части хиазмы. Появляется односторонняя назальная гемианопсия на стороне очага (рис.30). Если процесс далее распространяется кзади, поражая зрительный тракт, то возникает гомонимная (трактусовая) гемианопсия (рис.47). Как правило, дефекты поля зрения правого и левого глаза при таком поражении резко асимметричны.
Если процесс от боковой части хиазмы распространяется вперёд, поражая зрительный нерв, то к односторонней назальной гемианопсии на стороне очага добавляется центральная скотома (рис.48), а при дальнейшем распространении в хиазму появляется ещё и темпоральная гемианопсия на другом глазу за счёт поражения в хиазме перекрещенных волокон и волокон височного полулуния другого глаза (рис. 49).
6. Очаг поражения в самой хиазме чаще неравномерно поражает перекрещенные в ней волокна, что приводит к развитию асимметричных битемпоральных изменений поля зрения неправильной формы (рис.50). Это наблюдается при воспалительных процессах, глиомах хиазмы и травматическом её надрыве.
Далее рассмотрим патогенез изменений поля зрения при развитых синдромах поражения хиазмы.
1. Полная битемпоральная гемианопсия возникает при поражении всех перекрещенных волокон в медиальной части хиазмы. Очаг поражения располагается медиально и как бы разделяет хиазму на правую и левую половины.
2. Полная биназальная гемианопсия возникает только при наличии двух очагов, поражающих все перекрещенные волокна в латеральных частях хиазмы с двух сторон. Полная биназальная гемианопсия может возникать и при двустороннем поражении неперекрещенных волокон в интракраниальной части обоих зрительных нервов, что можно рассматривать как сочетание односторонней темпоральной гемианопсии правого и левого глаза. Особенности полной битемпоральной и полной биназальной гемианопсии при поражениях хиазмы будут рассмотрены подробнее в главе 3. Необходимо отметить, что биназальные гемианопсии в клинической практике встречаются гораздо реже, чем битемпоральные.
3. Слепота одного глаза в сочетании с темпоральной гемианопсией на другом глазу может развиваться при четырёх различных вариантах локализации патологического очага.
· Очаг в переднем углу хиазмы расположен между зрительными нервами и прилегает к медиальной поверхности одного из них. В начале заболевания — темпоральная гемианопсия на одном глазу, затем темпоральная гемианопсия на втором глазу. В конце заболевания — слепота первоначально поражённого глаза в сочетании с темпоральной гемианопсией на другом глазу.
Темпоральная гемианопсия на первоначально поражённом глазу вызвана поражением перекрещенных волокон в зрительном нерве, к медиальной стороне которого прилегает патологический очаг. Темпоральная гемианопсия второго глаза и слепота первоначально поражённого глаза вызвана переходом очага на хиазму, где поражаются сначала перекрещенные волокна второго глаза, а затем неперекрещенные волокна первоначально поражённого глаза, расположенные в латеральной части хиазмы.
· Очаг прилегает к латеральной поверхности одного из зрительных нервов. Первоначально наблюдается назальная гемианопсия на одном глазу с небольшим сужением височной половины поля зрения второго глаза. В конце заболевания — слепота глаза с первоначально развившейся назальной гемианопсией и темпоральная гемианопсия на втором глазу.
Назальная гемианопсия в начале заболевания вызвана поражением неперекрещенных волокон в латеральной части зрительного нерва у хиазмы. Одновременно небольшое сужение поля зрения второго глаза вызвано поражением части перекрещенных волокон, которые после перекрёста заходят в зрительный нерв другой стороны и образуют переднее колено хиазмы. Последующее развитие заболевания обусловлено переходом очага на хиазму с поражением перекрещенных волокон обоих глаз.
· Очаг в заднем углу хиазмы у медиальной стороны одного из зрительных трактов. В начале заболевания отмечается темпоральная гемианопсия на одном глазу, затем назальная гемианопсия на втором. В совокупности — гомонимная гемианопсия. В конце заболевания — слепота глаза, на котором развилась назальная гемианопсия, в сочетании с темпоральной гемианопсией на втором глазу.
Темпоральная гемианопсия первоначально поражённого глаза возникает из-за поражения перекрещенных волокон в зрительном тракте недалеко от хиазмы. Последующее развитие назальной гемианопсии на втором глазу связано с поражением неперекрещенных волокон в том же зрительном тракте. Слепота этого глаза в дальнейшем возникает из-за перехода очага на хиазму с поражением перекрещенных волокон в ней.
· Очаг с латеральной стороны зрительного тракта недалеко от хиазмы. Наблюдается назальная гемианопсия на одном глазу, затем темпоральная гемианопсия на втором глазу. В совокупности — гомонимная гемианопсия. В конце заболевания — слепота глаза на стороне первоначальной назальной гемианопсии с темпоральной гемианопсией на втором глазу.
Назальная гемианопсия возникает из-за поражения неперекрещенных волокон в зрительном тракте. Последующая темпоральная гемианопсия второго глаза связана с поражением перекрещенных волокон в том же зрительном тракте. Слепота глаза с первоначальной назальной гемианопсией обусловлена переходом очага на хиазму с поражением в ней перекрещенных волокон, идущих от глаза с первоначальной назальной гемианопсией.
Подробнее изменения поля зрения при патологии хиазмы рассмотрены в главе 3.
Симптомы
На начальной стадии развития заболевания выраженные клинические проявления отсутствуют, единственным проявлением является ухудшение зрения. Данный признак у маленьких детей обычно остается незамеченным, а в более старшем возрасте нередко принимается за прогрессирующую близорукость. По мере роста опухоли симптоматика становится более выраженной, появляются следующие признаки:
- экзофтальм (выпячивание глазного яблока);
- косоглазие;
- кератит;
- скотома;
- ограничение движения глазного яблока;
- невозможность смыкания век;
- высыхание роговой оболочки;
- кератиты, язвы роговицы.
Глиома зрительного нерва сопровождается прогрессивной и безвозвратной потерей зрения. В полости опухоли часто формируются кисты, а также наблюдается усиление степени гиперметропии. Если формируется глиома хиазмы и зрительных нервов, то наблюдаются следующие симптомы:
- снижение остроты зрения на оба глаза;
- задержка в развитии;
- нистагм;
- эндокринологические нарушения.
Также заподозрить развитие доброкачественного новообразования в зрительных структурах можно по таким признакам:
- нарушение сна;
- тошнота, рвота;
- частые мигрени;
- вялость;
- потеря аппетита;
- болезненность за глазными яблоками;
- нарушение памяти;
- чрезмерно выпирающие вены на голове.
При внутримозговом развитии опухоли симптомы зависят от того, какой отдел мозга поражен. Чаще всего наблюдаются различные виды атаксии, гидроцефалия и нарушение чувствительности.
Поражения латерального коленчатого тела
Цитоархитектоника ЛКТ определяется его шестислойным пластинчатым строением, которое имеется только у высших млекопитающих и приматов. Анатомия и физиология ЛКТ достаточно подробно представлены в литературе. ЛКТ представляет собой парное образование зрительных путей головного мозга, относящееся к метаталамусу. Размеры ЛКТ — 8,5 х 5 мм. Каждое ЛКТ содержит два основных ядра: дорсальное (верхнее) и вентральное (нижнее). Главное дорсальное ядро (nucleus dorsalis) состоит из четырех слоев концентрически расположенных мелких нервных клеток (парвоцеллюлярные слои — 3, 4, 5 и 6 Р-клетки). Вентральное ядро (nucleus ventralis) состоит из двух слоев крупных нервных клеток (магноцеллюлярные слои—1 и 2, М-клетки). В каждом ЛКТ строго в определенных слоях оканчиваются как перекрещенные, так и неперекрещенные зрительные волокна от сетчаток обоих глаз. Через нервные волокна зрительной лучистости (tractus geniculooccipitalis) ЛКТ связано со зрительной областью коры головного мозга (поле 17 по Бродману). Основной функциональной единицей ЛКТ (так же, как и сетчатки) является рецептивное поле. Рецептивное поле — это совокупность нейронов низшего уровня, связанных в функциональном отношении с одним нейроном следующего высшего уровня. Рецептивные поля нейронов ЛКТ имеют концентрическую форму и сходны с рецептивными полями ганглиозных клеток сетчатки. Нейроны ЛКТ делятся на два антагонистических класса с on- и off-центрами. Нейроны с оп-центром при стимуляции повышают активность рецептивного поля, а нейроны с off-центром — подавляют ее. В структуре и функции рецептитных полей ЛКТ отражаются свойства рецептивных полей сетчатки. Однако нейроны ЛКТ, по сравнению с нейронами сетчатки, имеют более тонкий механизм контрастной чувствительности благодаря сближению тормозной и возбуждающей областей рецептивного поля. Одной из важных функций ЛКТ является обеспечение бинокулярного зрения. При патологических процессах в одном ЛКТ нарушаются зрительные функции обоих глаз. В изучении функций ЛКТ существенное значение имеют экспериментальные исследования на животных (преимущественно на обезьянах), позволяющие получить данные о факторах и механизмах взаимодействия нейронов зрительного пути (в том числе и ЛКТ) с ганглиозными клетками сетчатки. Одним из существенных факторов указанного взаимодействия является ортоградный и ретроградный ток аксоплазмы (цереброспинальной жидкости), обеспечивающий жизнедеятельность ЦНС, в том числе и упомянутых выше звеньев зрительного пути. В этом токе различают медленную и быструю фазы. Медленная фаза движения жидкости составляет 0,5—2 мм в день, быстрая — 20—400 мм в день. А. Е. Hendrickson, используя метод электронной микроскопии, изучал аксоплазматический транспорт в зрительном пути обезьян. Через 3 дня после введения меченного тритием лейцина в стекловидное тело глаза обезьяны. Большая радиоактивность обнаруживалась в синаптических окончаниях аксонов ганглиозных клеток сетчатки в ЛКТ на противоположной (контралатеральной) стороне. Это демонстрировало быструю фазу аксоплазматического транспорта. Медленная фаза аксоплазматического тока от глаза достигает ЛКТ только через 27—30 дней после введения радиоактивного вещества в стекловидное тело. Нарушение аксоплазматического транспорта наблюдается в клинике при ишемических заболеваниях сетчатки и зрительного нерва и внутричерепной гипертензии. Повышение внутриглазного давления (ВГД) у обезьян уменьшает синтез протеина в ганглиозных клетках сетчатки и снижает аксоплазматический транспорт питательных веществ. В эксперименте было показано, что аксоплазматический транспорт происходит не только в проксимальном направлении (от периферии к центру), но аксоплазматический ток жидкости может быть и в противоположном — ретроградном — направлении. Система двунаправленного аксоплазматического транспорта способствует наиболее рациональному использованию питательных веществ нейронами сетчатки и ЛКТ. D. Fritzpatric и соавт. исследовали у обезьян (макак) пластинчатое строение ЛКТ с помощью метода ретроградных инъекций контрастного вещества. Отмечено, что нейроны 6-го слоя ЛКТ связаны преимущественно с парвоцеллюлярными слоями ганглиозных клеток сетчатки. Vickers и соавт. изучали нейрохимические изменения в нервных клетках ЛКТ у обезьян при моделировании глаукомы воздействием лазерного излучения на трабекулярную сеть угла передней камеры глаза. В связи с повышением ВГД были выявлены пресинаптические и постсинаптические патологические изменения магноцеллюлярных и парвоцел-люлярных слоев клеток ЛКТ. Как показали исследования на обезьянах A. J. Weber и соавт., более крупные ганглиозные клетки сетчатки, оканчивающиеся своими аксонами в магноцеллюляр-ном слое клеток ЛКТ (М-путь), особенно чувствительны к офтальмогипертензии. Многочисленные карликовые ганглиозные клетки сетчатки, оканчивающиеся в парвоцеллюлярных слоях ЛКТ (Р-ггуть), менее подвержены неблагоприятному влиянию повышенного ВГД. A. J. White и соавт. изучали рецептивные поля коницеллюлярных, парвоцеллюлярных и магноцеллюлярных нервных клеток в ЛКТ обезьян. Использовали методы исследования контрастной чувствительности. Отмечено, что диаметр рецептивного поля во всех классах нейронов ЛКТ уменьшается с увеличением расстояния от проекции макулярной области. W. М. Usrey и соавт. в исследованиях на кошках показали, что ганглиозные клетки сетчатки и сигнальные нейроны ЛКТ имеют очень сходное строение центров рецептивных полей. Наиболее прочные функциональные связи между сетчаткой и ЛКТ образуются тогда, когда поверхности рецептивных полей ганглиозных клеток сетчатки и ЛКТ перекрывали друг друга не менее чем на 50 % их площади. Авторы высказали предположение, что нейроны ЛКТ часто получают снабжение энергией из афферентных (центробежных) нервных волокон, исходящих из ретинальных ганглиозных клеток с вышеуказанным взаиморасположением центров рецептивных полей. Тесную связь между сетчаткой и ЛКТ подтверждают исследования на котятах и молодых обезьянах, выращенных со сшитыми веками одного глаза в течение 3 мес после рождения. Активность нервных клеток ЛКТ, которые получают импульс из депривированного глаза, была снижена и в них найдены значительные гистологические изменения: нейроны были уменьшены в размере на 30 % и содержали сморщенные ядра. Депривация глаза на более короткий срок (2 мес) вызывала менее выраженные изменения в нервных клетках ЛКТ. Депривация глаза у взрослых кошек не приводила к изменению в нейронах ЛКТ. Следовательно, в периоде созревания зрительной системы депривация глаза отражается не только на нервных структурах сетчатки, но и на нейронах ЛКТ. Подобные изменения наблюдали и у людей с амблиопией одного глаза. Таким образом, результаты экспериментальных исследований указывают на тесную функциональную взаимосвязь между нейронами ЛКТ и ганглиозными клетками сетчатки. Нарушение указанной взаимосвязи (при повышении ВГД, депривации глаза) приводят к функциональным и морфологическим изменениям ганглиозных клеток сетчатки и ЛКТ. Это следует учитывать при изучении патогенеза и клиники поражений сетчатки и латерального коленчатого тела. Изолированное поражение ЛКТ в клинике наблюдается редко, однако анатомическая близость таламуса и общность источников кровоснабжения обеих структур мозга определяет их нередкое совместное поражение при сосудистых нарушениях и опухолях в области зрительного пути головного мозга. Нарушение функции ЛКТ может быть обусловлено сосудистой патологией (спазм сосудов, кровоизлияние, инфаркт ЛКТ, врожденные сосудистые изменения ЛКТ), а также его поражением при рассеянном склерозе, и развитии опухоли мозга (чаще астроцитомы). Ретрохиаз-мальные поражения зрительного пути характеризуются появлением в поле зрения обоих глаз различной степени выраженности гомонимных гемианопсии и снижением остроты зрения в зависимости от вовлечения в патологический процесс зрительных волокон папилломакулярного пучка. J. L. Smith проанализировал 100 случаев гемианопсии, из которых в 39 случаях имелось поражение затылочной доли мозга, в 33 — была вовлечена теменная доля и в 24 — височная доля мозга. У 4 больных нарушения локализовались в зрительном тракте и ЛКТ.
{module директ4}
Ретроспективно анализируя причины и частоту ретрохиазмальных поражений различных отделов зрительного пути у 140 больных, Т. Fujino и соавт. приводят следующие результаты. Основной причиной поражения зрительного пути выше хиазмы является нарушение кровообращения в сосудах мозга (98 больных), на втором месте — опухоли мозга (25 больных) и на третьем — воспалительные, демиелинизирующие и дегенеративные процессы (17 больных). Чаще всего поражается корковый отдел зрительного пути в затылочной доле (51 %), на втором месте — зрительная лучистость (29 %) и на третьем — задний отдел зрительного тракта и ЛКТ (21 %). Клинические проявления патологии зрительного пути в области ЛКТ с офтальмологическими симптомами все же недостаточно отражены в литературе. Главным симптомом нарушения зрительных функций при поражении ЛКТ является появление гомонимных (одноименных) гемианопсии, т. е. образование в поле зрения обоих глаз характерных дефектов — выпадений половины поля зрения. Приводятся описания единичных больных с поражением ЛКТ различной этиологии с квадрантными гемианопиями. С. Н. Gunderson и W. F. Hoyt впервые описали у двух больных с поражением ЛКТ появление в поле зрения обоих глаз по горизонтальному меридиану несоответствующих (инконгруентных) скотом. Это так называемые геникулятные (коленчатые) гемианопсии. У одного из наблюдаемых авторами больных повреждение ЛКТ возникло вследствие врожденного дефекта сосудистой системы головного мозга (артериовенозная мальформация), у другого больного — вследствие развития опухоли (астроцитомы) головного мозга. Позднее W. F. Hoyt наблюдал еще двух больных с геникулятной гемианопсией — инконфуэнтными дефектами в поле зрения, обусловленными сосудистыми нарушениями с поражением ЛКТ. Такие характерные гомонимные дефекты поля зрения коррелировали с поражением зрительных волокон сетчатки. Типичные геникулятные гемианопсии появляются только на ранних стадиях развития опухоли головного мозга с вовлечением ЛКТ. При росте опухоли геникулятные гемианопсии обычно через 5—6 мес переходят в полные гемианопсии. L. Frisen и соавт. удалось выделить характерные симптомы, которые могут позволить клиницистам диагностировать сосудистые поражения ЛКТ. Следует учитывать, что каждое ЛКТ получает кровоснабжение из двух источников: от передней хориоидальной артерии (ветвь передней церебральной артерии) и от латеральной хориоидальной артерии (ветвь задней церебральной артерии). При инфарктах ЛКТ, вследствие окклюзии одной из указанных хориоидальных артерий, появляются характерные строго конгруэнтные гемианопсические скотомы. В последующем у таких больных развивается частичная атрофия зрительных нервов с «гемианопсической» атрофией нервных волокон сетчатки. Прогрессирующие патологические изменения в задних отделах зрительного тракта и ЛКТ только через значительный промежуток времени (недели и месяцы) приводят к появлению типичных симптомов атрофии зрительного нерва. Shacklett и соавт. сообщили о появлении в поле зрения у двух больных женщин в возрасте 52 лет характерных клинообразных выпадений. У одной больной констатирован инфаркт ЛКТ, подтвержденный компьютерной томографией и ангиографией головного мозга, у другой — астроцитома мозга. Wada и соавт. описали больного, у которого вследствие свежего инфаркта ЛКТ в поле зрения появилась инконгруэнтная гомонимная гемианопсическая скотома. Гомонимные гемианопсии могут сочетаться с проявлениями таламического синдрома Дежерина — Русси, при котором на противоположной стороне тела развиваются гемианестезия и гемиалгия. При ретрохиазмальных поражениях зрительного пути диагностическая информативность паттерн зрительных вызванных потенциалов (ЗВП) ниже, чем данные, полученные при периметрии. Гомонимные дефекты в поле зрения являются причиной снижения биоэлектрической активности нейронов корковых отделов зрительного анализатора. В связи с этим при стимуляции всего поля зрения регистрируется асимметрия ЗВП. Если гомонимные дефекты поля зрения включают макулярную область, то при стимуляции видящей половины поля зрения ЗВП изменены, приобретая форму, характерную для абсолютных скотом, расположенных в центральном поле зрения. При сохранении функций макулярной области ЗВП не изменяются, оставаясь нормальными. Поражение зрительного нерва и других отделов зрительного пути, в том числе и ЛКТ, может возникать вследствие рассеянного склероза. Одним из характерных проявлений рассеянного склероза является демиелинизация нервных волокон зрительного пути. О. А. Хондкариан, И. А. Завали-шин, О. М. Невская выделяют глазной вариант церебральной формы рассеянного склероза. При рассеянном склерозе бляшки локализуются вокруг желудочков головного мозга и вероятность поражения нервных структур зрительного пути весьма велика. N. Evangelon и соавт. провели гистологические исследования периферического отдела зрительного пути у больных, умерших от рассеянного склероза. Оказалось, что потеря аксонов при рассеянном склерозе на 45 % больше, чем в контрольной группе. При рассеянном склерозе больше повреждаются мелкие нейроны парвоцеллюлярных слоев ЛКТ, чем крупные нейроны магноцеллюлярных слоев.
Случай слепоты как следствие острого поражения зрительных путей в зоне хиазмы при опухоли гипофиза
A.V. Kuroedov, E.N. Aref`eva, N.M. Solnov, Z.P. Kushim In the article the case of occurrence of blindness of the patient with the microadenoma of hypophysis is described, which is mostly connected with rare complication of gamma-therapy.
Гипофиз – это железа внутренней секреции, продуцирующая ряд гормонов и представляющая собой небольшой орган, имеющий форму эллипса и расположенный под основанием головного мозга в турецком седле основной кости [2,4]. Средние размеры гипофиза в передне–заднем направлении – 10 мм, в дорзо–вентральном – 6 мм и в поперечном – 13 мм. Вес – в среднем 0,57 г [5,6]. Анатомическое строение гипофиза представлено тремя долями, различными по своему развитию, строению и функциям: передней (железистой), промежуточной и задней (нервной). Передняя доля развивается из эктодермы глотки, которая в виде длинного выпячивания растет по направлению к нервной доле. Вершина этого выпячивания в месте смыкания с задней долей образует промежуточную долю. Нервная доля развивается из выпячивания межуточного мозга в области серого бугра и впоследствии почти целиком оказывается окруженной передней долей (рис. 1). Для понимания предполагаемой клиники заболеваний хиазмы при опухолях гипофиза имеют значение гормоны его передней доли. Это гормон роста, два гонадотропных гормона, тиреотропный и адренотропный гомоны. Гормон роста регулирует рост организма, гонадотропные гормоны стимулируют сперматогенез и развитие фолликулов в яичниках, тиреотропный и адренотропный гормоны регулируют деятельность щитовидной железы и надпочечников [5,6,7]. В отечественной литературе первая монография об опухолях гипофиза датирована 1910 годом. Это работа Н.Р. Ботвинника, Э.Р. Гессе и Э.А. Гизе. В ней авторы рассмотрели офтальмологические и неврологические симптомы и рентгенологические признаки опухолей гипофиза [3]. Современная классификация опухолей гипофиза, предложенная E. Horvath и K. Kovacs (1995), основанная на более чем 1700 гистологических и других видах исследований, свидетельствует, что наиболее часто встречаются соматотропиномы (13–15%), пролактиномы (25–28%), нуль–клеточные аденомы (13–15%) и онкоцитомы (10–12%) [1]. Эндокринные симптомы позволяют дифференцировать заболевания хиазмы, вызванные именно опухолями гипофиза, в отличие от заболеваний хиазмы иного происхождения. Из всего числа эндокринных нарушений, вызванных опухолями гипофиза, можно выделить наиболее существенные: акромегалия, адипозогенитальная дистрофия, болезнь Иценко–Кушинга, несахарный диабет, ожирение и расстройство половых функций [5]. Клиника опухолей гипофиза у большинства больных (79%) проявляется типично, в основном выражаясь тремя характерными симптомокомплексами (триада Гирша (Hirsch)). Во–первых, это нейроофтальмологический симптомокомплекс – первичная атрофия зрительного нерва и изменения поля зрения, чаще в виде битемпоральной гемианопсии. Во–вторых, эндокринно–обменный симптомокомплекс – акромегалия, адипозо–генитальная дистрофия, нарушения половой функции и обмена веществ. В–третьих, рентгенологический симптомокомплекс – наличие баллоновидного расширения просвета турецкого седла с увеличением его размеров и равномерным дугообразным опущением дна седла. При этом спинка седла выпрямляется и истончается, а размеры входа в седло увеличиваются относительно мало [3]. В настоящее время применяются три вида лечения аденомы гипофиза: хирургическое, рентгенотерапия и медикаментозное. Облучение гипофиза является наиболее распространенным методом терапии и в большинстве случаев дает хорошие результаты. Эффективность телегамматерапии достигает 75%. Стандартная курсовая доза облучения, как правило, составляет 45–50 Грей, назначается с 4–х полей и проводится в течение 4–5 недель. Хирургическое лечение проводится при наличии нарушений со стороны зрения и выраженных неврологических расстройствах (например, сильные головные боли) [8]. Медикаментозное лечение включает применение селективных агонистов Д2–рецепторов (Бромокриптин, Парлодел). Материалы и методы Под нашим наблюдением находится пациентка М., 67 лет, которая поступила в эндокринологическое отделение с жалобами на полную слепоту и диагнозом: Микроаденома гипофиза (соматотропинома), гормонально активная. Акромегалия: гипертрофическая стадия, стабильная фаза, доброкачественное течение. Многоузловой эутиреоидный зоб, II ст. Миопия высокой степени обоих глаз. Из анамнеза следует, что пациентку еще в конце 80–х годов стали беспокоить головные боли с локализацией в лобной и височных областях, укрупнились черты лица, появился диастаз зубов в обеих челюстях, стали увеличиваться размеры кистей рук и размер обуви (с 36 до 39–40) (рис. 2,3). Первое обращение к эндокринологу зафиксировано в медицинской документации в 2002 году, когда и была диагностирована аденома гипофиза. В это время были выполнены МРТ головного мозга и УЗИ щитовидной железы (рис. 4,5). На МРТ (31.10.2002): гипофиз в размерах увеличен до 9х15 мм. В правых его отделах определяется зона повышенного магнито–резонансного сигнала на Т2 изображениях размерами 6х4 мм без признаков объемного воздействия. Таким образом, в октябре 2002 года объективно диагностирована аденома гипофиза. На УЗИ щитовидной железы от ноября 2003 г.: контуры ровные, перешеек 4 мм, правая доля 43х22х27 мм, левая доля 43х20х24 мм. В нижнем полюсе правой доли кистозно–измененный узел 20х23 мм, выше него узел нерезко сниженной эхогенности 12х8 мм, а в разных отделах левой доли не менее 5 мелких гипоэхогенных узелков диаметром 3–6 мм. Офтальмологический статус от 08.10.2002: vis OD=0,01 csph – 9,5D cyl – 1,25D ax 60°=0,7 vis OS=0,01 csph – 9,0D cyl – 0,75D ax 60°=0,7/0,6 ДЗН OU с четкими контурами, без явлений застоя, двусторонние миопические стафиломы, более выраженные с височных половин, артерии выраженно склерозированы, извиты, сужены. Вены слабо расширены. Очаговой симптоматики нет. Уровень ВГД 17 и 18 мм рт.ст. Поля зрения без изменений. Учитывая динамику развития заболевания и клиническую картину болезни, пациентке был рекомендован амбулаторный курс лучевой терапии, который она проводила с 18.11.2002 в течение 4–х недель, включающий дистанционную гамма–терапию с трех полей, 5х5 см и с конвергенцией 1 поля на 27 градусов. СОД 60 Гр. После облучения головные боли на некоторое время стали меньше, однако уже в феврале–марте появились вновь. С октября 2002 года по октябрь 2003 пациентка находилась под динамическим амбулаторным наблюдением эндокринолога и офтальмолога. В динамике проводилось исследование соматотропного гормона (СТГ) 22.10.02 – 14,3 МЕ/л; 09.04.2003 – 45,5 МЕ/л; 16.10.2003 – 49,8 МЕ/л; 22.10.2003 – 27,5 МЕ/л (N 0,2–13) и компьютерная томография (31.05.2003) – без отрицательной динамики. Принимала парлодел по 15 мг/сут. Отрицательной динамики в офтальмологическом статусе также не отмечено. В середине октября (16–30.10.2003) пациентка была госпитализирована в эндокринологическое отделение для планового лечения. Повторная МРТ головного мозга от 27.10.2003 не выявила признаков отрицательной динамики. Офтальмологический статус сохранялся прежним. Но уже с середины ноября 2003 года пациентка стала отмечать ухудшение зрения, выражающееся в понижении центральной остроты зрения и концентрическом сужении полей зрения. При контрольном осмотре 13.11.2003 острота зрения с прежней коррекцией составила уже 0,2/0,1, отмечено концентрическое сужение полей зрения (рис. 6). Этому сопутствовало усиление головных болей. Было принято решение о госпитализации. В динамике: острота от 25.11.2003 – 0,1/0, 04.12.2003 – 0/0. При этом отмечалось побледнение ДЗН ОU без признаков отека. 04.12.2003 было проведено повторное ЯМР исследование (рис. 7,8,9). На сериях томограмм, полученных до и после внутривенного введения 10 мл препарата «омнискан», выявлено незначительное утолщение хиазмы, накопление контрастного вещества в левой ее половине, повышение сигналов вдоль зрительных трактов симметрично с двух сторон. Размеры гипофиза не представляются увеличенными, хиазмальные цистерны просматриваются хорошо, интраорбитальные отделы зрительных нервов не изменены, желудочковая система не расширена и не деформирована, придаточные пазухи носа прозрачны. В заключении высказано предположение о лучевом характере поражения хиазмы и зрительных трактов. В это же время пациентка получила консультации ряда ведущих специалистов (рентгенологи, нейроофтальмологи). Признаков продолженного роста опухоли гипофиза не выявлено. Определяется клинико–рентгенологическая картина лучевого повреждения зрительных нервов и зрительных трактов после лучевой терапии опухоли гипофиза. Назначен курс лечения, включающий гормональную (общую и местную) терапию, сосудистую и дедеструктивную терапии, гипербарическую оксигенотерапию, гирудотерапию, витаминотерапию. Для диагностического поиска и с целью уточнения объективного состояния зрительных путей были применены электрофизиологические методы исследования. Исследования вызванных потенциалов коры головного мозга от 25.12.03 выявили резко выраженные признаки нарушения проведения по зрительному пути обоих глаз. Также диагностированы изменения в наружных слоях сетчатки. Фосфен не вызывается. К сожалению, в настоящее время не представляется возможным представить объективную картину состояния ДЗН (фото или снимок ретинотомографа) в связи с тем, что из–за амавроза пациентка не может фиксировать взгляд на одной предполагаемой точке даже в течение 3 секунд. Заключение По всей видимости, в данном случае наблюдения мы столкнулись с редким осложнением гамма–терапии, проявившимся в виде лучевого повреждения зрительных нервов и зрительных трактов. Отек вследствие лучевого поражения вызвал сдавление области хиазмы, который, в свою очередь, привел к первичной атрофии зрительных нервов, в отличие от вторичной атрофии, которая вызывается после застойных явлений. В то же время предположение о развившейся нисходящей атрофии представляется дискутабельным из–за столь быстрого развития слепоты. Кроме этого, мы не можем документально отметить момент наступления битемпоральной гемианопсии, проявляющейся столь часто и предшествующей снижению центральной остроты зрения. Современное состояние диагностического поиска позволяет дифференцировать данное осложнение с продолженным ростом опухоли гипофиза кверху, когда опухоль сдавливает волокна медиальной части хиазмы у ее нижней поверхности. Острота зрения при этом остается нормальной, но выявляются изменения в поле зрения, выражающиеся в битемпоральной гемианопсии [8]. Назначенное лечение до настоящего времени не привело к какой–либо положительной динамике в офтальмостатусе пациентки.
Литература 1. М.И. Балаболкин // Эндокринология.– М.– Универсум паблишинг.– 1998.– 582 с. 2. М.П. Краснов, М.Г. Марголис // Офтальмология амбулаторного врача.– М.– Медицина.– 1969.– 360 с. 3. А.Я. Самойлов, В.М. Пантиелева, О.Н. Соколова и соавт. // Офтальмологические сиптомы опухолей гловного мозга.– М.– Медгиз.– 1959.– 228 с. 4. О.Н. Соколова, Ю.Н. Волынская // Опухоли зрительного нерва и хиазмы.– М.– Медицина.– 1975.– 224 с. 5. Е.Ж. Трон // Заболевания зрительного пути.– Л.– Медгиз.–1955.– 388 с. 6. Е.Ж. Трон // Заболевания зрительного пути при опухолях головного мозга.– Сб. «Вопр. нейроофтальмол.»– Л.– 1955.– С. 40–96. 7. Е.Ж. Трон // Глаз и нейрохирургическая патология. – Л.– Медицина, Ленингр. отд.– 1966. – 491 с. 8. L. Bakay // The results of 300 pituitary adenoma operation.– J. of Neurosurgery.–1950.– vol.7.– P. 240.
Диагностика
Глиома зрительного нерва развивается медленно и характерные симптомы обычно возникают уже на запущенных стадиях, когда вернуть утраченное зрение уже невозможно. Поэтому важно своевременно обнаружить и устранить проблему. Обратиться к врачу для проведения диагностики следует сразу, как станет заметно ухудшение качества зрения.
Читайте в отдельной статье: Отек диска зрительного нерва: симптомы, причины и лечение
Уже на основании жалоб специалист сможет предположить развитие патологического процесса. Однако для того чтобы поставить точный диагноз этого не достаточно, необходимо проведение ряда инструментальных исследований:
- офтальмоскопия;
- визометрия;
- периметрия;
- биомикроскопия;
- ультразвуковое исследование;
- рентгенография.
Наиболее точными методами диагностики доброкачественного образования зрительного нерва являются КТ и МРТ. Томография позволяет удостовериться в наличии опухоли, а также определить ее точное расположение, структуру и степень активности распространения, прорастания в область черепа. Также обязательно проводится биопсия ткани и ее последующее гистологическое исследование.
Такие диагностические мероприятия необходимы для определения природы новообразования.
Ранние симптомы застойного диска зрительного нерва, которые могут помочь в диагностике
Диагностика патологического процесса может включать:
- сбор анамнеза;
- определение зрительных границ;
- офтальмоскопию;
- УЗИ;
- МРТ или КТ;
- оптическую когерентную томографию;
- флюоресцентную ангиографию глазного дна (ФАГД);
- люмбальную пункциию.
При сборе анамнеза специалист выясняет симптомы патологии, вероятные причины ее появления, занимается проведением первичных анализов.
При офтальмоскопии осуществляется обследование диска зрительного нерва, сетчатой оболочки, сосудов органов зрения, а также зрачка и глазного дна. Исследование помогает выявить утолщенные участки, извилистость вен, отек диска, кровоизлияния и пр.
При ФАГД производится фотографирование глазных сосудов, принявших специфический оттенок за счет введенного флюоресцеина. Процедура проводится для диагностики поражения сетчатки и глазного дна, визуализации микроциркуляции органа зрения.
УЗИ помогает определить псевдоотек нерва. МРТ или КТ проводится при застойных процессах на глазном дне.
Как уже было описано выше, первый метод, применяемый для выявления патологии, это офтальмоскопия. Однако симптомы, которые можно обнаружить при помощи данного исследования, не позволяют точно поставить диагноз.
Ухудшение зрения, отсутствие реакции зрачка на свет, сужение сосудов глаза — это признаки многих глазных недугов, например, периферической формы катаракты. В связи с этим для диагностирования атрофии применяется много различных методов:
- визометрия — проверка остроты зрения;
- периметрия — исследование, позволяющее измерить поле зрения;
- исследование цветоощущения;
- компьютерная томография;
- осмотр глазного дна через зрачок после закапывания мидриатиков;
- рентгенография черепа;
- флуоресцентная ангиография — исследование глазного дна, сосудов сетчатки;
- МРТ головного мозга и орбиты.
Также проводятся лабораторные исследования. Пациент сдает кровь и мочу на анализ. Назначаются тесты на сифилис, боррелиоз и на определение иных болезней неофтальмологического характера.
Способы лечения
Избавиться от глиомы зрительного нерва консервативным путем невозможно. Лечение опухоли может осуществляться следующими способами.
Лучевая терапия
Один из самых эффективных методов терапии глиомы зрительного нерва, который проводится на ранних стадиях. Показаниями для проведения облучения являются небольшие размеры опухоли и интраорбитальное положение. Облучению подвергается не только новообразование, но и 2 см вокруг него. В большинстве случаев прогноз положительный, глиома перестает расти, зрение сохраняется.
Однако следует учитывать, что лучевая терапия может вызвать различные побочные эффекты, особенно в детском возрасте, когда организм еще неокрепший.
Хирургическое вмешательство
Операция проводится в случае, если зрение пациента стремительно ухудшается или существует высокий риск развития осложнений. Сложность оперативного вмешательства зависит от объема опухоли:
- Маленькие новообразования удаляются посредством орбитотомии. Иногда производится резекция поврежденного участка зрительного нерва.
- Глиомы, которые достигли склерального кольца и продолжают расти, устраняются путем проведения энуклеации глазного яблока. Для достижения большего эффекта проводится энуклеация с последующим формированием опорной культи.
В случаях, когда опухоль прорастает в полость черепа, решение о возможности проведения операции принимается нейрохирургом.
Химиотерапия
Проводится после операции с целью уничтожения оставшихся раковых клеток. Пациенту назначается курс лекарственных препаратов, в частности следует принимать глюкокортикостероиды, которые способствуют уменьшению отечности черепа. В особенности это необходимо, если онкология распространяется на другие участки мозга.
Однако ввиду того, что такие медикаменты останавливают рост клеток, это негативно сказывается на состоянии всего организма. Поэтому чаще всего врачи сочетают химиотерапию с облучением.
Данный способ лечения имеет множество побочных эффектов, вследствие чего не рекомендуется в детском возрасте.
4.Лечение заболевания
Лечение глиомы
в основном осуществляется оперативным путем. Если размер и локализация опухоли позволяет, проводится орбитотомия
с сохранением глазного яблока. В случаях, когда глиома хиазмы значительно инфильтровалась внутрь зрительного нерва, ее обычно удаляют частично, чтобы снизить риск потери зрения.
Наряду с хирургическим лечением глиомы могут также быть использованы радиолучевая и химиотерапия
, как в качестве основного, так и вспомогательного метода лечения – это зависит от состояния больного, харак
Прогноз
Глиома зрительного нерва – это опасное заболевание, которое при отсутствии своевременного лечения приводит к полной потере зрения на один или оба глаза. Прогноз при таком заболевании зависит от распространенности онкологического процесса и размеров опухоли. Если патология была обнаружена на начальной стадии развития, то при правильно проведенной терапии зрение хоть частично удается сохранить. При обнаружении проблемы на поздних стадиях прогноз крайне неблагоприятный.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Виды и формы атрофии зрительного нерва
В числе ключевых процессов, приводящих к увеличению давления внутри черепа:
- растущие новообразования в локальной зоне;
- отечность органа центральной нервной системы;
- воспалительный процесс в тканях, мембраны головного мозга;
- черепно-мозговые повреждения;
- патологические процессы, связанные с кровью;
- аллергические реакции;
- повышение артериального давления организма;
- почечные недуги.
При атрофии зрительного нерва его волокна полностью или частично разрушаются. Они впоследствии замещаются соединительной тканью. Отмирание волокон приводит к тому, что световые сигналы, получаемые сетчаткой, преобразуются в электрические сигналы, которые передаются в головной мозг.
Для мозга и глаз этот процесс является патологическим и очень опасным. На его фоне развиваются различные нарушения, включая снижение остроты зрения и сужение его полей. Атрофия зрительного нерва встречается на практике достаточно редко, хотя и спровоцировать ее начало могут даже самые незначительные травмы глаза.
Атрофия зрительного нерва — это один из симптомов различных глазных болезней либо стадия развития какого-либо недуга. Причин, которые могут привести к данной патологии, очень много. В числе офтальмологических болезней, которые способны спровоцировать атрофические изменения зрительного нерва, следующие недуги:
- глаукома;
- пигментная дистрофия сетчатки;
- близорукость;
- увеиты;
- ретинит;
- неврит зрительного нерва,
- повреждения центральной артерии сетчатой оболочки.
Также атрофия может быть связана с опухолями и болезнями глазницы: глиома зрительного нерва, невринома, рак орбиты, менингиома, остеосаркома и другие.Всевозможные заболевания головного мозга и центральной нервной системы в некоторых случаях приводят к атрофическим процессам в глазах, затрагивая, прежде всего, зрительные нервы. К таким болезням относятся:
- рассеянный склероз;
- опухоли гипофиза;
- менингит;
- абсцесс головного мозга;
- энцефалит;
- черепно-мозговые травмы;
- повреждения скелета лица с ранением в зрительный нерв.
Довольно часто атрофия зрительного нерва возникает из-за гипертонической болезни, атеросклероза, сахарного диабета.Зрительный нерв может начать атрофироваться при голодании, сильном отравлении алкоголем, никотином и лекарственными препаратами.
Одномоментная большая потеря крови также может запустить атрофические изменения зрительного нерва. Еще его дегенерация развивается на фоне системной красной волчанки и таких редких патологий, как болезни Бехчета, Хортона, Такаясу.
Иногда атрофию вызывают осложнения бактериальных инфекций, например, сифилиса и туберкулеза, паразитарных и вирусных патологий: грипп, ОРВИ, корь. Все эти причины относятся к атрофии приобретенной. Она может быть и врожденной и возникает при микро-, макро- и акроцефалии и на фоне различных наследственных синдромов.
Данное патологическое состояние бывает врожденным и приобретенным. Приобретенная атрофия разделяется на нисходящую и восходящую. В первом случае поражаются волокна непосредственно зрительного нерва. Во втором — под удар попадают клетки сетчатой оболочки.В соответствии с другой классификацией, приобретенная атрофия может быть:
- Первичной. Еще ее называют простой формой атрофии, при которой диск зрительного нерва бледнеет, но имеет четкие границы. Сосуды в сетчатке при этом виде патологии сужаются.
- Вторичной, которая развивается из-за воспаления зрительного нерва или его застоя. Границы диска становятся нечеткими.
- Глаукоматозной, сопровождающейся повышенным внутриглазным давлением.
По масштабу поражения волокон зрительного нерва атрофию разделяют на частичную и полную. Частичная (начальная) форма проявляется в сильном ухудшении зрения, которое не получается скорректировать контактными линзами и очками.
На этом этапе можно сохранить оставшиеся зрительные функции, однако цветовосприятие будет сильно нарушено. Полная атрофия — это поражение всего зрительного нерва, при котором человек уже ничего не видит больным глазом.
Атрофия зрительного нерва проявляется в стационарной форме (не развивается, а остается на одном уровне) и прогрессирующей. При стационарной атрофии зрительные функции остаются в стабильном состоянии.
Прогрессирующая форма сопровождается быстрым снижением остроты зрения. Еще одна классификация разделяет атрофию на одностороннюю и двустороннюю, то есть с повреждением одного или обоих органов зрения.
Первый и основной симптом, который проявляется при любой форме атрофии зрительного нерва, это ухудшение зрения. При этом коррекции оно не поддается. Это и является признаком, по которому атрофический процесс можно отличить от аметропии — изменения способности человеческого глаза правильно преломлять световые лучи.
Зрение может ухудшаться постепенно и стремительно. Это зависит от формы, в которой протекают атрофические изменения. В некоторых случаях зрительные функции снижаются в течение 3-4 месяцев, иногда человек полностью слепнет на один или оба глаза за несколько дней.
Помимо общего снижения остроты зрения, сужаются его поля.Больной практически полностью теряет боковое зрение, что приводит к развитию так называемого «туннельного» типа восприятия окружающей действительности, когда человеку все видится словно через трубу.
Еще один частый признак атрофии зрительного нерва — появление скотом — темных или слепых участков, возникающих в поле зрения. По местоположению скотом можно определить, волокна какой области нерва или сетчатки повреждены больше всего.
Если пятна возникают прямо перед глазами, то поражены нервные волокна, расположенные ближе к центральному отделу сетчатой оболочки или непосредственно в ней. Расстройство цветовосприятия становится еще одной проблемой, с которой сталкивается человек при атрофии. Чаще всего нарушается восприятие зеленых и красных оттенков, редко — сине-желтого спектра.
Все эти симптомы являются признаками первичной формы, то есть ее начальной стадии. Их может заметить сам пациент. Симптоматика вторичной атрофии видна только при обследовании.
Как только человек обращается к врачу с такими симптомами, как снижение остроты зрения и сужение его полей, врач проводит обследование. Одним из основных методов является офтальмоскопия — осмотр глазного дна с помощью специальных инструментов и приборов. В ходе офтальмоскопии выявляются следующие признаки атрофии зрительного нерва:
- сужение сосудов;
- расширение вен;
- побледнение диска;
- снижение реакции зрачка на свет.
Восстановить волокна, которые уже подверглись разрушению, невозможно. Лечение помогает остановить атрофию и спасти те волокна, которые еще функционируют. Есть три способа борьбы с данной патологией:
- консервативный;
- терапевтический;
- хирургический.
При консервативном лечении больному назначаются сосудосуживающие препараты и лекарства, действия которых направлено на нормализацию кровоснабжения зрительного нерва. Также врач прописывает антикоагулянты, которые угнетают активность свертываемости крови.
Физиотерапевтическое воздействие предполагает назначение:
- Электростимуляции — процедуры, при которой за глазное яблоко подводят специальный электрод и передают зрительному нерву электрические импульсы.
- Магнитостимуляции, при которой создается магнитное поле, воздействующее на нервные волокна. Благодаря этой процедуре ткани зрительного нерва насыщаются кислородом, так как улучшается кровоснабжение.
- Лазеростимуляции: на зрительный нерв через зрачок или роговицу воздействуют специальным излучателем.
- Ультразвуковой терапии, позволяющей активизировать обменные процессы в глазу. Данный метод лечения эффективен не всегда. Он не помогает, если атрофия вызвана энцефалитом или туберкулезным менингитом.
- Электрофореза. Это процедура, характеризующаяся воздействием током малой силы на ткани глазного яблока. Такой способ лечения приводит к расширению сосудов и улучшает обмен веществ.
- Кислородотерапии. Атрофия — это отсутствие питания клеток и тканей, поэтому одним из главных направлений терапии является насыщение волокон зрительного нерва кислородом.
Хирургический способ лечения ориентирован на удаление образований, которые давят на зрительный нерв. В ходе операции хирург может имплантировать больному биогенные материалы, которые будут способствовать улучшению кровообращения в глазу и в атрофированном нерве, в частности.