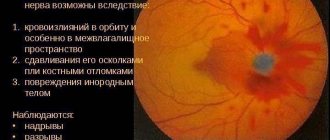
Причины пареза аккомодации
Причины данного процесса связывают с патологическими состояниями глаз. К ослаблению ресничной мышцы приводит передний увеит, глаукома и иридоциклит. Инфекции, способные вызвать парез:
- грипп;
- дифтерия;
- инфекционный мононуклеоз;
- туберкулез;
- менингит;
- энцефалит;
- сифилис;
- ботулинический токсин;
- споры грибков.
Также этиология обусловлена поражением глазодвигательного нерва (3-я пара черепных нервов) вследствие кровоизлияния или опухоли (глиома).
Причиной может выступать отек ДЗН (развивается в результате стойкого повышения внутричерепного давления), невралгия тройничного нерва, синдром Ади-Холмса (дисфункция цилиарной мышцы), аплазия цилиарного тела, частичный подвывих хрусталика, миотоническая дистрофия, опухоль шишковидной железы и синдром Гая-Верника.
Также причиной ослабления выступают некоторые лекарственные средства. Например, Атропин приводит к данному состоянию путем нарушения проводимости нервного импульса.
Причиной периферического ослабления выступают токсические, механические состояния и атрофия цилиарной мышцы.
Особенности протекания и лечения пареза глазодвигательного нерва
Совокупность неврологических патологий зрительного аппарата представляет для человека большую опасность, поэтому важно следить не только за состоянием зрения, но и за здоровьем самого глаза. Одним из наиболее серьезных заболеваний в данном отношении является парез глазодвигательного нерва, вызывающий паралич глазного яблока и иные осложнения. В свою очередь, проблема может быть лишь симптомом иных заболеваний. Она трудно поддается лечению и купированию, поэтому при обнаружении первых признаков нарушения важно как можно скорей обращаться к врачу.
Симптомы неполного паралича аккомодации
В школьном возрасте стойкий паралич развивается в возрасте 7–15 лет. Чаще вызван стрессовыми ситуациями дома или в школе.
Важным сопутствующим признаком является расширение зеницы. Чем хуже нарушение, тем сильнее расширен зрачок. Вместе с этим встречают признаки базального процесса.
Симптоматика сопровождается появлением астенопических жалоб, цефалгией и повышенной чувствительностью к свету. Парез аккомодации характеризуется стойким напряжением мышцы, которое сохраняется и в состоянии покоя.
Другие признаки:
- непроизвольное тоническое напряжение цилиарной мышцы;
- резкое снижение резервов относительной аккомодации;
- неустойчивое положение ближайшей или дальней точек ясного видения;
- покраснение глазных яблок;
- трудности с чтением;
- прищуривание при необходимости рассмотреть предметы, расположенные на дальнем расстоянии.
Заболевание возникает на обоих органах зрения одновременно.
Диагностика
Диагноз ставит невропатолог и офтальмолог. Также определить парез может оптометрист в салоне оптики. Обследование включает:
- определение остроты зрительного восприятия;
- осмотр глазного дна;
- рефрактометрию;
- измерение давление жидкости внутри глаза.
Дифференциальная диагностика с привлечением специалистов предназначена для выявления или исключения неврита зрительного нерва или его инфильтрации при глиоме и саркоидозе, тромбозе кавернозного синуса или синдроме Киари синдроме Фостера-Кеннеди, наркотической интоксикации, болезни Лайма (при повышенном внутричерепном давлении), медуллобластоме или лимфобластном лейкозе.
Лечение
Специальные упражнения и физиотерапия
Гимнастика для глаз проводится в комплексе с упражнениями и массажем для других отделов спины, а также головы и висков. Она позволяет восстановить мышечный каркас.
Гимнастика для глаз укрепляет цилиарную мышцу, позволяет глазу быстрее приспосабливаться. Специальные упражнения помогают отрегулировать уровень кривизны хрусталика.
Физиотерапия проводится после купирования признаков и причин заболевания. Она позволяет лекарствам лучше проникать в ткани.
Глазные капли
Лекарственные препараты снимают спазм. Назначают:
- Цикломед;
- Атропин.
Медикаменты расширяют зрачок. Иногда используется Ирифрин, который максимально расслабляет цилиарную мышцу.
Курс лечения и дозировку определяет врач-офтальмолог после комплексного обследования глаз пациента и выяснения причины. Иногда больному достаточно 1 недели применения глазных капель для получения положительного эффекта.
Лечение проводится комплексно с упражнениями и физиотерапией, поскольку глазные капли дают кратковременный результат.
Хирургическое вмешательство
Операцию проводят, если заболевание привело к близорукости, которую сложно корректировать очками или линзами и пациенту постоянно приходится использовать средства коррекции зрения.
Глазодвигательный паралич отводящего нерва у детей
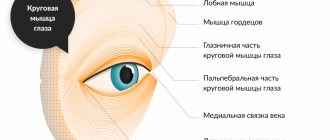
Человек способен двигать глазным яблоком благодаря 3 черепным нервным путям. Основную роль в этом процессе играет глазодвигательный нерв, которые идет под номером 3. Он отвечает за движения века и глаза, а также за его реакцию на воздействие света. Отводящий нерв руководит отведением глазного яблока, а блоковой поворачивает его наружу и вниз. Эти нервные пути идут под номером 6 и 4.
Любые нарушения в иннервации глазодвигательных мышц влияют на возможность полноценно видеть. Среди таких нарушений можно выделить парез глазных мышц у детей, так как у них, помимо основных причин, которые свойственны взрослым людям, часто проявляются врожденные аномалии. Лечение обычно проходит с помощью целого комплекса процедур, в особо тяжелых случаях используется оперативное вмешательство.
Причины и симптомы
Парез отводящего нерва проявляется как изолированный паралич. Человек при этом не может полноценно отводить глаз и у него проявляется двойная картинка одного объекта (диплопия).
Такое явление возникает из-за нарушения иннервации латеральной мышцы, за которую отвечает отводящий нерв.
Похожая симптоматика свойственна болезням глазницы, поэтому следует пройти детальную диагностику для постановки диагноза.
Повреждается отводящий нерв из-за следующих факторов:
- Аневризма;
- Повреждение сонной артерии;
- Черепно-мозговые травмы;
- Болезни инфекционного характера;
- Онкологические заболевания;
- Микроинфаркты и инсульты;
- Патологии нервной системы;
- Рассеянный склероз.
Отводящий нерв у детей также травмируется из-за перечисленных факторов. Однако для малышей свойственны и другие причины:
- Синдром Градениго;
- Синдром Мебиуса;
- Синдром Дуэйна.
Повреждение блокового нерва вызывает частичный паралич глаза и у человека раздваивается изображение в косой или вертикальной плоскости.
Такой симптом усиливается при опущении глаза вниз, поэтому люди, страдающие от такой патологии, часто ходят, наклонив голову в здоровую сторону, чтобы уменьшить проявление диплопии.
Во время диагностики следует исключить миастению (аутоиммунную патологию нервных и мышечных тканей) и заболевания глазницы.
Парез глазодвигательного нерва обычно проявляется вместе со сбоями лицевого, отводящего и блокового нервного пути. Отдельная форма патологии проявляется крайне редко. Повреждается этот нерв преимущественно из-за аневризмы. Возникает она на задней соединительной артерии и постепенно сдавливает нервную ткань.
Повредить нерв может разрастающаяся опухоль, а также проявления инсульта и рассеянного склероза. В большинстве случаев такие факторы влияют на ядро нервного пути и задний продольный пучок.
Иногда невропатия глазодвигательного нерва, вызванная вышеперечисленными причинами, проявляется в виде двухстороннего опущения век (птоза). В более редких случаях наблюдается парез верхней прямой мышцы глаза.
Он локализуется на обратной стороне от основного места повреждения.
По статистике, повреждается глазодвигательный нерв часто из-за микроинфаркта. Он может возникнуть из-за сосудистых патологий, например, диабета и гипертонии.
Такие болезни обычно не сразу приводят к сбоям в мозговом кровообращении и должны находиться они преимущественно в запущенном состоянии. Неврит этого нерва при этом не влияет на реакцию зрачка на свет, но в редких случаях она незначительно ослаблена.
Возникает микроинфаркт рядом с пещеристым синусом или в области межножковой ямки. Восстанавливается глазодвигательный нерв после перенесенного нарушения около 3 месяцев.
Обратиться к врачу стоит при обнаружении нескольких симптомов свойственных парезу глазных мышц, особенно если дело касается детей. Среди общих проявлений нейропатии зрительных нервов можно выделить наиболее основные:
- Диплопия;
- Опущение века;
- Косоглазие;
- Снижение реакции зрачка на свет;
- Отсутствие возможности повернуть глазное яблоко вовнутрь;
- Потеря способности быстро разглядывать предметы, находящиеся на разном друг от друга расстоянии;
- Выпячивание глаза.
Диагностика
Распознать поражение проще всего, так как для этого патологического процесса свойственно опущение век, расширение зрачка и аномальные отклонения глаз.
По таким признакам поставить диагноз не составит проблем, но зачастую они сочетаются между собой в различных комбинациях, поэтому у врача возникают подозрения на вторичную природу болезни.
Для дифференцирования пареза глазных мышц среди других возможных недугов офтальмолог должен будет назначить обследование, которое состоит из следующих процедур:
- Проверка глазного дна;
- Определение остроты зрения и степень подвижности глазного яблока;
- Проверка рефлекса на свет;
- Ангиография (для выявления сосудистых патологий);
- Магнитно-резонансная томография (проверка тканей мозга на наличие отклонений).
Иногда может потребоваться консультация невролога. Если определить причину патологии так и не удалось, то пациент должен состоять на учете у врача и периодически обследоваться. Для предотвращения ухудшения состояния, врач может посоветовать специальные комплексы упражнений и другие методы лечения.
Курс терапии
Методы лечения пареза глазных мышц у детей особо не отличается от взрослых. Однако необходимо учитывать, что большинство врожденных аномалий устраняется с помощью хирургического вмешательства.
В случае успешно выполненной операции глазодвигательные мышцы частично или полностью восстанавливаются.
Если проблема заключается в сдавливании нервного пути, то основная задача заключается в устранении причины.
Для этой цели часто используются упражнения, укрепляющие глазодвигательную мускулатуру. Они служат основой лечения незначительных повреждений и являются хорошим профилактическим средством.
При тяжелом течении болезни лечебная гимнастика хорошо дополняет основной курс терапии.
В медикаментозную терапию при парезе могут входить такие средства:
- Витаминные комплексы;
- Препараты для укрепления глазодвигательных мышц и восстановления их иннервации;
- Глазные капли;
- Лекарства, улучшающие кровообращение;
- Корректирующие очки и повязки.
Лечить патологию медикаментами можно только по схеме, назначенной врачом, чтобы не усугубить ее течение и не ухудшить зрение, особенно если болен ребенок. Совмещать медикаментозную терапию рекомендуется и с другими методами, а именно:
- Стериокартинки. Благодаря их просмотру тренируются глазодвигательные мышцы и улучшается кровоток. Нервные ткани, которые иннервируют мускулатуру глаза во время процедуры крайне напряжены, за счет этого восстанавливается утраченная иннервация. Проводить процедуру необходимо под присмотром специалиста, чтобы не вызвать осложнений;
- Электрофарез. Такую физиотерапевтическую процедуру проводят с 1,5% раствором Нейромидина. Длительность одного сеанса электрофареза обычно не превышает 20 минут, а действует он непосредственно на синапсы (места соединения) мышечной и нервной ткани глазного яблока. После курса такой терапии у больного уменьшается степень выраженности пареза и улучшается иннервация мышц глаза.
Устранить некоторые причины пареза у детей, например, врожденные аномалии, без оперативного вмешательства невозможно. Их длительность и степень риска зависят от типа операции и фактора, повлиявшего на развитие патологии. В случае с тяжелым поражением зрительных нервов, полностью устранить проблему не получится, но появится шанс сохранить ребенку зрение.
Вследствие пареза глазодвигательных мышц развивается множество осложнений, таких как косоглазие, птоз и т. д. У детей этот патологический процесс часто является следствием врожденных аномалий. Проявиться он может не сразу, а лишь со временем. Именно поэтому важно наблюдаться у офтальмолога и у других врачей, особенно в первые годы жизни ребенка.
Источник: https://NashiNervy.ru/perifericheskaya-nervnaya-sistema/prichiny-pareza-glaznyh-myshts-u-detej.html