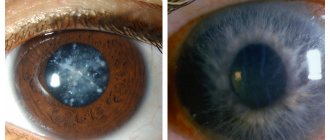
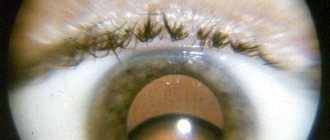
Помутнение хрусталика прогрессирует при развитии катаракты, выступает одним из явных симптомов болезни.
Этот процесс основывается на замутнении естественного хрусталика с последующим снижением остроты зрения у пациента.
Качество картинки падает независимо от расположенности предметов и освещения. В последующем происходит образование перед глазами бликов, пятен или ореол белого оттенка. Катаракта снижает прозрачность хрусталика до полной потери пациентом возможности писать или читать. Часто вместе с патологией развиваются и другие заболевания, которые препятствуют правильной диагностике основной болезни. При отсутствии необходимого лечения болезни возможна полная слепота больного.
Причины
Основными первопричинами, провоцирующими развитие заболевания, выступают:
- возрастная деструкция в полости глаз;
- генетическая предрасположенность;
- сниженная функциональность паращитовидной железы;
- неправильное развитие плода при беременности;
- инфекционные патологии у матери во время вынашивания;
- заболевания глаз;
- диабетическая ретинопатия;
- удаленная катаракта в прошлом;
- химическое или лучевое облучение глаз;
- повышенный уровень загрязнения окружающей среды;
- вредные привычки;
- диффузные болезни соединительной ткани;
- сниженная функциональность легких;
- гипертоническая патология;
- механические травмы зрительных органов;
- близорукость.
Характер протекания и причины развития не взаимосвязаны, но необходимы для определения правильной терапии. Наиболее подвержены развитию болезни различные возрастные категории пациентов с наличием патологических состояний, которые включены в группу риска.
Лечение катаракты
Метод терапии подбирается в зависимости от степени распространения заболевания и причины, вызвавшей состояние:
- Лекарственные капли. Применяются средства, уменьшающие накопление нерастворимых фракций белков. Такая терапия подходит для детей с начальной стадией катаракты.
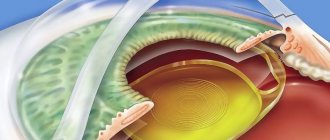
- Удаление катаракты. Чаще всего образование удаляют с помощью применения лазера. На место хрусталика вставляется интраокулярная линза, которая полностью заменяет функцию естественной линзы.
- Терапия первичного заболевания. Например, при метаболических нарушениях необходимо корректировать количество белков, жиров и липидов в организме.
Катаракта – достаточно серьезное заболевание, но легко лечится с помощью медикаментозной терапии и хирургических средств.
Симптомы
Характерной симптоматикой помутнения зрительного органа выступают патологические состояния:
- светобоязнь;
- образование рефракции близорукости, которая носит временный характер;
- двоение картинки;
- появление ореол при осматривании предметов при ярком освещении;
- снижение цветовой вариации зрительной картинки;
- понижение эффективности средств для контактной коррекции;
- изменение оттенка зрачка до белого цвета;
- расплывчатость картинки;
- появление затуманивания качества картинки;
- в ночное время наблюдается образование ярких вспышек перед глазами.
При затуманивании картинки сложно подобрать средства коррекции качества зрения, так как прогрессирование катаракты происходит быстрее, чем возможность смены контактного приспособления. Это приводит подбор правильного изделия для коррекции качества картинки в неактуальность.
Диагностика
При наличии у пациента характерной симптоматики необходимо провести диагностику катаракты, которая заключается в этапном изучении болезни:
- консультация офтальмолога;
- осмотр и сбор анамнеза;
- выявление провоцирующих первопричин;
- изучение глазного дна;
- подтверждение диагноза;
- биомикроскопия.
На основе полученной информации проводится оценка протекания заболевания и его уровня прогрессирования. Иногда необходимо пройти комплексное диагностическое исследование:
- определение качества зрения;
- измерение давления внутри зрительных органов;
- периметрия;
- компьютерная томография;
- ангиография сетчатки;
- ультразвуковое изучение глаз;
- выявление концентрации кальция в крови.
Лечение
Полностью излечить заболевание органов зрения возможно только путем хирургического вмешательства. Приостановить прогрессирование помутнения хрусталика допустимо консервативным лечением, которое основывается на капельницах. Основными компонентами при медикаментозном лечении помутнения хрусталика выступают:
- Цистеин;
- Аскорбиновая кислота;
- Глутамин.
На начальных стадиях катаракты эффективность терапии достаточно сомнительна, так как патология может самостоятельно рассасываться. Для рассасывания заболевания необходимо остановить воздействие провоцирующих первопричин.
Распространенным методом лечения катаракты выступает экстракция. В зависимости от степени удаления хрусталика различают несколько типов операций:
Интракапсулярная экстракция
Заключается терапия на полном извлечении хрусталика из полости зрительного органа. Операция проста, но возможно развитие осложнений различного характера после проведения вмешательства.
Рекомендуем почитать: Экстракция катаракты
Экстракапсулярная экстракция
Из переднего отдела глаза изымаются кортикальные массы, оставляют заднюю капсулу без изменений.
Мануальная экстракция
Проводится вмешательство с применением хирургического приспособления.
Энергетическая экстракция
Удаление катаракты проводится при помощи лазерного оборудования. После проведения вмешательства нет необходимости в длительной реабилитации. Операция характеризуется минимальными побочными проявлениями и осложнениями. Ультразвуком или лазером вытягивают хрусталик, а обратно помешают специально искусственную линзу.
Чем раньше проводится определение болезни, тем эффективнее и менее опасно хирургическое лечение помутнения хрусталика. Вследствие проведения хирургического вмешательства осложнения наблюдаются у 1% или 2% пациентов. Среди побочных проявлений выделяют:
- кровоизлияния геморрагического типа;
- воспалительные реакции;
- нарушения в функциональности сетчатки;
- макулярный отек;
- помутнение заднего отдела зрительного органа;
- смещение хрусталика.
Профилактику осложнений после проведения хирургического вмешательства проводят до операции при помощи медикаментов. Иногда возникает необходимость в комплексном устранении сопутствующих заболеваний зрительного аппарата.
В реабилитационный период желательно уменьшение физических нагрузок на зрительный аппарат, а именно:
- избегать наклонов вперед;
- поднимать тяжелые предметы;
- выполнять упражнения силового характера.
По истечению месяца после проведения хирургического вмешательства запрет на физические упражнения снимается.
Преимущества лечения катаракты в «Московской Глазной Клинике»
В нашей клинике проводится современное бесшовное лечение катаракты. Процесс удаления мутного хрусталика осуществляется при помощи ультразвука через микропрокол, манипуляция проводится в амбулаторных условиях, под местной анестезией. Продолжительность вмешательства – 10-15 минут. Наши офтальмологи располагают современной техникой, и положительный результат достигается в подавляющем большинстве случаев. После лечения пациент сразу возвращается к привычному для себя ритму жизни.
{loadposition doccataract}
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8(499)322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Молчанова Анна Александровна
Прогноз
При своевременном проведении хирургической манипуляции прогноз лечения патологии благоприятный. Только у 10% пациентов наблюдается полная потеря зрения, остальным больным удается вернуть четкость зрительной картинки практически в полном объеме.
Катаракта развивается очень длительно. Так между первыми симптомами и полной утерей зрения может пройти 1 или 2 года. Скорость утери остроты картинки зависит от индивидуальных характеристик больного. При отсутствии лечения вследствие патологии наблюдается полная потеря зрения. Прогноз ухудшается при наличии кроме заболевания дополнительных патологических состояний:
- врожденный тип катаракты;
- аномальные состояния хрусталика;
- патологические состояния сетчатки;
- изменения в структуре стекловидного тела;
- склеродермия;
- аутоиммунные патологии;
- дистрофия роговицы;
- несбалансированное питание.
Прогноз после проведения хирургического вмешательства благоприятный.
В случае врожденного помутнения хрусталика операцию рекомендуется провести до 3 лет. У этой категории пациентов наблюдается благоприятный исход у 80%. Проведение хирургического вмешательства после 5 лет гарантирует благоприятный исход у 18% больных.
Метаболизм хрусталика: особенности и пути коррекции
Зрение – сложнейший психофизиологический процесс, полноценность которого необходима для нормальной жизнедеятельности человека. Учитывая, что 90% информации о внешнем мире поступает через зрительный анализатор, состояние его функций приобретает первостепенное значение среди других сенсорных систем для осуществления всего комплекса интегрированной деятельности человека. При нарушении остроты зрения прежде всего снижается различительная способность зрительного анализатора, что ограничивает возможность обучения, получения профессионального образования и участия в трудовой деятельности. При значительном нарушении остроты зрения (вплоть до слепоты) резко ограничиваются и другие категории жизнедеятельности больного [1]. Одной из наиболее распространенных причин снижения зрения является катаракта частичное или полное помутнение вещества или капсулы хрусталика. Хрусталик — уникальная структура, входящая в состав оптической системы глаза, основными функциями которой являются светопроведение и фокусировка изображения на сетчатке. Для осуществления этих функций хрусталик должен долгое время сохранять свое главное свойство — прозрачность. Она достигается благодаря тому, что в хрусталике отсутствуют кровеносные и лимфатические сосуды, нервные стволы, а питание хрусталика осуществляется путем диффузии и активного транспорта через капсулу растворенных во внутриглазной жидкости питательных веществ и кислорода. Как известно, со всех сторон хрусталик покрыт тонкой эластичной оболочкой – капсулой. Часть капсулы, покрывающей его переднюю поверхность, называется передней капсулой хрусталика, а участок, покрывающей заднюю поверхность, – задней капсулой. Толщина передней капсулы составляет 11–18 мкм, задняя почти в 2,5 раза тоньше – 4–5 мкм [2]. Капсула состоит из коллагенов, ламинина и мукополисахарида гепаран-сульфата, который играет важную роль в организации структуры матрикса и поддержании прозрачности капсулы. При световой микроскопии она представляет собой гомогенную бесструктурную мембрану, на внутренней задней поверхности которой располагаются углубления, куда входят волокна хрусталика [3]. Под передней капсулой хрусталика расположен однослойный эпителий, который простирается до области экватора. В эпителии хрусталика выделяют 3 популяции клеток: – поверхностный слой клеток, содержащий органеллы и обеспечивающий активный транспорт ионов, аминокислот, предшественников синтеза липидов в хрусталик, а также облегченную диффузию глюкозы; – дифференцирующиеся эпителиальные клетки, которые, удлиняясь, обеспечивают рост хрусталика и превращаются в хрусталиковые волокна в зоне экватора; – зрелые хрусталиковые волокна, в которых отсутствует большинство клеточных органелл. Волокна хрусталика контактируют друг с другом посредством шаровидно-гнездовых, языковидных соединений и десмосом [4]. Молодые лентовидные волокна оттесняют более старые к центру и образуют вокруг плотного ядра эластичную кору хрусталика, которая является наиболее метаболически активной зоной. Хрусталиковым волокнам в центре ядра столько же лет, сколько и всему организму. Поскольку в ходе окончательной дифференцировки в хрусталиковых волокнах происходит постепенный распад ядра, митохондрий и других внутриклеточных органелл, в зрелом хрусталике содержится большой объем ткани, неспособной к синтезу белка и осуществлению метаболических процессов. Однако сохраняется некоторая способность к синтезу ограниченного набора протеинов, и имеются механизмы противодействия оксидативному стрессу, способному нарушить функционирование существующих белков. Источником энергии для этих процессов служит анаэробный гликолиз. Чтобы доставить глюкозу от поверхности хрусталика к внутренним слоям путем диффузии (ее коэффициент диффузии – 10-6 см2/с), потребовалось бы около 1–2 ч для хрусталиков лягушки и мыши и 4–8 дней – у человека [5]! Таким образом, становится понятно, что хрусталиковые волокна имеют весьма ограниченные возможности для поддержания гомеостаза и противодействия внешним повреждающим факторам и полностью зависят от функционирования эпителия передней капсулы и состава внутриглазной жидкости. В состав хрусталика входит большое количество специфических белков (35–40%) и воды, причем на долю последней приходится лишь 60–65% массы хрусталика. Выделяют несколько типов белков: водорастворимые α-, β- и γ-кристаллины (80–90% сухой массы) и водонерастворимые белки (10–20%). Именно растворимые цитоплазматические белки кристаллины обусловливают высокий индекс рефракции, образуя упорядоченный гель с низким содержанием воды, при этом коэффициент преломления цитоплазмы клеток равен коэффициенту преломления мембран [6]. Их концентрация увеличивается до 50% к центру хрусталика, благодаря чему происходит компенсация сферических аберраций [7]. Альфа-кристаллины состоят из последовательности 80–100 аминокислот. J. Horwitz впервые описал α-кристаллины как шапероны – класс белков, главная функция которых состоит в восстановлении правильной нативной третичной или четвертичной структуры белков, а также в образовании и диссоциации белковых комплексов [8]. Так, α-кристаллины могут предотвращать агрегацию частично денатурированных белков и возвращать их нативную структуру. В экспериментах на животных показано, что появление мутаций в генах, кодирующих α-кристаллины, приводит к развитию катаракты [9]. Распределение белков в хрусталике неравномерно. Отмечается относительное преобладание α- и β-кристаллинов в коре, а водонерастворимых белков – в ядре хрусталика. Гамма-кристаллин также преобладает в ядре, а именно в центральных волокнах, которые располагаются вдоль оптической оси хрусталика [10]. С возрастом содержание в хрусталике низкомолекулярной фракции α-кристаллина уменьшается. Количество γ-кристаллина также имеет тенденцию к снижению. К возрастным особенностям относится и такая модификация белков, как образование дисульфидных связей между молекулами белка и глутатионом или цистеином [11]. Для поддержания прозрачности и специфического строения хрусталика недостаточно лишь механизма по обеспечению питательными веществами внутренних слоев, важно также регулировать объем этих клеток. Волокна хрусталика ориентированы строго определенным образом и прилегают очень плотно друг к другу, поскольку для уменьшения рассеивания света межклеточное пространство должно быть меньше длины световой волны. На поперечном срезе хрусталиковые волокна имеют вид вытянутого шестиугольника размером 3х9 μм, а величина межклеточного пространства составляет 0,01 μм [12]. При уменьшении внутриклеточного объема межклеточное пространство расширяется, что ведет к снижению оптических свойств хрусталика. Для функционирования хрусталика и поддержания прозрачности очень важен баланс жидкости. Благодаря наличию в клетках хрусталика аквапоринов (AQPs) осуществляется быстрый перенос большого количества жидкости. Это свойство играет важную роль в осуществлении аккомодации. Аквапорины (AQP) – семейство встроенных в мембрану транспортных белковых каналов, широко представленное во многих тканях организма человека. За открытие первого члена этого семейства, AQP1, исследователь Peter Agre в 2003 г. получил Нобелевскую премию по химии. Благодаря этому открытию стало понятно, каким образом клеточная мембрана, лишь ограниченно проницаемая для молекул воды, пропускает ее в цитоплазму эритроцитов, почечных проксимальных канальцев и некоторых других тканей с чрезвычайно высокой скоростью. Архитектура канала такова (узкая щель в центре и расширения на противоположных концах), что вода может проникать только в виде тонкой цепочки молекул, соединенных водородными связями. Подобные белки, способные проводить 3х109 молекул воды в секунду в расчете на каждый мономер, есть во всех живых клетках. У человека обнаружено 13 видов аквапоринов. Эпителиальные клетки хрусталика в большом количестве содержат AQP1, а в последнее время появились сообщения о том, что в них обнаружены также AQP5 и AQP7. В процессе дифференцировки и превращения в хрусталиковые волокна экспрессия AQP1 уменьшается, а вместо него появляются AQP0, также известный, как основной внутренний белок (major intrinsic protein (MIP)), поскольку его количество составляет более 50% всех мембранных белков хрусталика, и AQP5 (5% от AQP0) [13, 14]. Проницаемость для воды MIP составляет 45 μм/с, в то время как в клетках эпителия благодаря AQP1 этот показатель достигает 135 μм/с, но с учетом количества этих белков установлено, что их суммарная проницаемость одинакова [15]. Дальнейшие исследования показали, что на проницаемость AQP0 (но не AQP1) могут оказывать влияние некоторые обстоятельства, в частности, изменение рН и уровня Са2+ [16]. Также AQP0 выполняет функцию структурного белка, взаимодействуя со специфическими белками цитоскелета клеток хрусталика — факинином и филенсином [17]. При возникновении мутаций в гене AQP0 описаны случаи врожденной катаракты [18]. Сохранность прозрачности хрусталика обеспечивается сбалансированным физико-химическим состоянием его белков и липидов мембран, содержанием воды и ионов, поступлением и выделением продуктов метаболизма. В хрусталике содержатся углеводы и их производные, восстановители глутатиона, цистеина, аскорбиновой кислоты и др. Содержание белка, воды и электролитов значительно отличается от тех пропорций, которые обнаруживаются в водянистой влаге (ВВ), стекловидном теле и плазме крови. Так, в нем имеются высокий уровень ионов К+ (в 25 раз больше, чем в ВВ) и низкий уровень ионов Na+. Для объяснения процессов обмена в хрусталике была предложена модель, отражающая движение интенсивного ионного потока внутри хрусталика. Установлено, что ионный поток начинает проникать в области переднего и заднего полюса хрусталика через щели между волокнами, принося в основном ионы Na+, затем проникает внутрь клеток и по щелевидным соединениям движется из клетки в клетку в направлении экватора (рис. 1). Там в клетках герминативной зоны отмечается наиболее высокая концентрация Na+/K+-АТФазы, и ионы Na+ активно выводятся из хрусталика [19]. Gao et al. подсчитали, что активность Na+/K+-помпы на единицу площади в области экватора в 20 раз выше, чем в области переднего полюса хрусталика [20]. Таким образом обеспечиваются высокий уровень ионов К+ и низкий уровень ионов Na+. Кроме того, отмечается и различие в строении Na+/K+-помпы в этих зонах: α1-изоформа локализуется в экваторе, а α2-изоформа – на переднем полюсе [20]. Примечательно, что эти изоформы имеют разную регуляцию: α1 – β-адренэргическими рецепторами посредством протеинкиназы A, α2-изоформа – β-адренэргическими рецепторами посредством протеинкиназы С [21]. Влияние на внутрихрусталиковый ионный поток может послужить точкой приложения в создании новых фармакологических средств борьбы с катарактой. При катаракте отмечается значительное снижение концентрации этих ионов наряду со снижением активности Na+/K+-АТФазы. Показано, что одной из причин этого может служить повышение уровня Н2О2. В норме уровень Н2О2 в тканях хрусталика и ВВ составляет около 20–30 µМ, в то время как у 1/3 обследованных пациентов с имеющейся катарактой – повышен в 2–7 раз в хрусталике и 30-кратно — в ВВ [22]. Проведенные in vitro исследования позволили установить, что при снижении антипероксидазной активности хрусталика нарушается деятельность Na+/K+-АТФазы, ингибируется гидролиз АТФ и в дальнейшем происходит гибель клеток эпителия [23]. Важное значение в процессе образования помутнений в хрусталике имеют изменения водно-солевого и энергетического обмена. При катаракте происходит изменение микроэлементного, аминокислотного состава хрусталика, наблюдается скопление в его тканях натрия, кальция, цинка и воды, уменьшение содержания калия, алюминия, растворимых белков, серосодержащих аминокислот, аскорбиновой кислоты, рибофлавина, цитохрома. Снижается активность АТФ-азы, пируватфосфокиназы, карбоангидразы и т. д. В настоящее время одной из доминирующих теорий катарактогенеза является теория окислительного стресса. При исследовании хрусталиков пациентов с катарактой, в отличие от нормальных возрастных изменений, обнаруживаются окисление белков не только мембран, но и цитоплазмы, изменение их конфигурации с обнажением тиольных групп, которые в норме находятся внутри белковой структуры, окисление метионина, цистеина, а также окисление липидов мембран. Кроме того, для катаракты характерно формирование высокомолекулярных белковых комплексов, ковалентно связанных дисульфидными связями [24]. Такие белковые агрегации приводят к тому, что свет в этих участках рассеивается, и прозрачность хрусталика снижается. Значительный интерес представляет хиноидная теория, которая придает большое значение в патогенезе катаракты веществам хиноидной группы, образующимся в результате нарушения метаболизма ароматических аминокислот (триптофана, тирозина и др.). Согласно этой теории, помутнение хрусталика возникает, когда его водорастворимые белки начинают денатурироваться и превращаться в непрозрачные субстанции под действием хиноидных продуктов. В исследованиях было обнаружено, что вещество пиреноксин конкурентно ингибирует действие хиноидных веществ, а также нормализует обмен глюкозы в хрусталике и препятствует отложению сорбита, стабилизирует клеточные мембраны, ингибирует перекисное окисление липидов [25]. Глазные капли Каталин, содержащие пиреноксин, были впервые зарегистрированы в Японии в 1958 г. фармацевтическим концерном Senju Pharmaceutical и в настоящее время применяются более чем в 20 странах мира. Эффективность препарата Каталин продемонстрирована как в лабораторных испытаниях, так и в клинических исследованиях. J. Kociecki et al. провели исследование, в котором приняли участие 72 пациента старше 40 лет с начальной стадией возрастной катаракты и остротой зрения не меньше 0,5. 35 пациентов получали инстилляции Каталина, 37 – плацебо. Оценка результатов через 3, 6, 12, 18 и 24 мес. происходила с использованием денситометрических измерений прозрачности хрусталика на анализаторе переднего отрезка глаза EAS-1000 (NIDEK, Япония). Авторы пришли к заключению, что Каталин эффективно предотвращает развитие помутнений в хрусталике в сравнении с группой плацебо, особенно у пациентов моложе 60 лет, и действие препарата усиливается при непрерывном применении в течение 18 мес. [26]. Г.С. Полунин и соавт. в своей работе по изучению терапевтической эффективности Каталина у 50 пациентов с возрастной катарактой посредством общепринятых офтальмологических исследований и денситометрических исследований прозрачности хрусталика отмечали положительные результаты. Определялось достоверное снижение денситометрических показателей оптической плотности в передних и задних кортикальных слоях, в задней капсуле хрусталика. В то же время в контрольной группе, использовавшей Таурин, показатели оптической плотности практически не изменялись, что также было расценено как положительный эффект [27]. Имеются сообщения о том, что при длительном наблюдении за пациентами, которые применяли Каталин и некоторые другие антикатарактальные препараты, уменьшались не только интенсивность помутнений, но и их площадь [26]. Результаты исследований убедительно свидетельствуют о том, что Каталин оказывает антикатарактальное действие на все слои хрусталика, но особенно – на его кортикальные слои и заднюю капсулу. Важно, что также была показана хорошая переносимость этого препарата пациентами всех возрастных групп, побочные явления наблюдались крайне редко. Высокая терапевтическая эффективность и безопасность при длительном применении позволяют рекомендовать глазные капли Каталин для предотвращения прогрессирования возрастной катаракты, особенно на начальных стадиях. Таким образом, не остается сомнений в том, что поддержание метаболизма хрусталика является ключевым фактором сохранения его основного свойства – прозрачности. Поэтому исследования этиологии катаракты в настоящее время проводятся на стыке медицины, биохимии, биофизики и молекулярной биологии. Тем не менее патофизиологические процессы начала этого заболевания еще далеко не полностью установлены, и во всем мире интенсивно ведутся исследования причин и механизмов развития катаракты. Ведь знание этапов патогенеза возникновения возрастной катаракты необходимо для разработки эффективной медикаментозной терапии.
Профилактика
Полностью исключить развитие патологии невозможно. С целью профилактики изменений необходимо соблюдать определенные правила:
- ежедневно проводить гимнастику зрительного аппарата;
- сбалансировать рацион;
- при необходимости принимать специальные витаминные комплексы;
- походить своевременную терапию по устранению патологических состояний органов зрения;
- предупреждать инфицирование заболеваниями женщин в период вынашивания плода;
- соблюдать правила гигиенического ухода за зрительным аппаратом;
- проводить регулярные осмотры у врача офтальмолога;
- при работе с химическими реагентами защищать глаза от их влияния;
- в солнечные дни использовать очки для защиты глаз от ультрафиолетового излучения;
- отказаться от употребления алкогольной продукции и табакокурения.
- проходить терапию по лечению патологий, приводящих к появлению болезни;
- выпивать в сутки не менее 2 литров очищенной воды;
- ограничить повышенные физические нагрузки.
Соблюдая правила профилактики, можно отсрочить патологические состояния, что позволит избежать катаракты.
Полезное видео
Помутнение хрусталика не развивается спонтанно. Для устранения прогрессирования катаракты необходимо хирургическое вмешательство, которое может сопровождаться осложнениями или побочными проявлениями. Лучше соблюдать здоровый образ жизни для предупреждения различных патологий глаз. Проведение профилактических мероприятий позволит, отстрочить развитие катаракты или не допустить повторное ее образование.
Рейтинг автора
Автор статьи
Александрова О.М.
Написано статей
2031
Об авторе
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Коррекция зрения при афакии
Односторонняя афакия всегда сопровождается анизейконией (разницей ретинальных изображений в обоих глазах). Это усложняет подбор очков для коррекции. Если второй глаз сохраняет высокую остроту зрения, целесообразно сразу прибегнуть к хирургической имплантации интраокулярной линзы, пока не снизилась способность бинокулярного восприятия.
В других случаях очковой коррекции может быть вполне достаточно. Сначала назначаются линзы для дали. После привыкания к ним, подбираются стёкла для зрения вблизи. Две пары очков при афакии являются необходимостью, которую невозможно избежать. Иногда отсутствие только одного хрусталика может быть успешно скорректировано при помощи контактных линз. Очки и линзы позволяют одновременно устранить астигматизм, который часто сопровождает афакию.
Конечно, полное отсутствие хрусталика не позволяет провести стопроцентную коррекцию. На периферии зрительного поля сохраняется кольцевая скотома (зона выпадения), в которой при определённых условиях могут мелькать неясные очертания объектов и искажённые фигуры. Такие явления усложняют жизнь там, где требуется зрительное напряжение и внимание (например, при переходе улиц с интенсивными движением, работе на конвейере). Если коррекция сопровождается существенным дискомфортом, стоит подумать о хирургическом лечении.