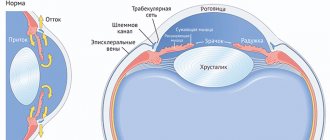
Строение камерных образований
Передняя камера глаза располагается непосредственно за роговицей. Особенность «элемента» заключается в том, что он имеет различную глубину по всей длине. Наибольшая углубленность в районе зрачка, показатель достигает отметки в три с половиной миллиметра, к области периферии она уменьшается. Абберация в параметрах камеры может стать симптоматикой глазного недуга. Например, глубина возрастает после удаления хрусталика или снижается при отслоении слизистой оболочки.
Задняя камера глаза расположилась непосредственно за передней и содержит множество мельчайших цинновых связок, выполняющих роль «соединительного» элемента между хрусталиком и цилиарным телом. Также они ответственны за сокращение цилиарных мышц, задачей которых является преобразование формы хрусталика. Благодаря этому человек хорошо видит на любых дистанциях.
Обе камеры наполнены жидкостью, идентичной по составу с плазмой крови. Влага содержит большое количество полезных веществ, которые передаются органу зрения и обеспечивают его бесперебойную работу. Также жидкость принимает от ока продукты метаболизма, после чего «перенаправляет» их в кровеносную систему. Выработка влаги осуществляется за счёт ресничных отростков цилиарного тела, отток происходит через дренажную систему.
| Объем задней и передней камеры вмещает от 1,23 до 1,32 кубического сантиметра внутриглазной жидкости. Важно соблюдение баланса между убыванием и прибыванием влаги, находящейся внутри глаза. При смещении показателя нарушается бесперебойная работа зрительного аппарата. |
Если жидкости вырабатывается больше, чем выходит, то развивается глаукома. В противоположной ситуации высок риск появления субатрофии ока. Любое незначительное нарушение баланса негативно сказывается на работе глаз и даже может привести к слепоте.
Объем камерных образований в зрительном аппарате должен быть стабильным, только так возможно обеспечить бесперебойную выработку внутриглазной влаги и ее отток.
Строение глазных камер и их функции
Передняя камера глаза расположена сразу за его роговицей. Поэтому с внешней стороны она ограничена эндотелием роговой оболочки, состоящим из одного слоя плоских клеток.
С боковых сторон происходит ограничение углом передней камеры глаза. А обратная поверхность полости представляет собой переднюю поверхность радужной оболочки и тело хрусталика.
Глубина передней камеры переменная. Максимальную величину она имеет возле зрачка и составляет 3,5 мм. С удалением от центра зрачка к периферии (боковой поверхности) полости, глубина равномерно уменьшается. Но при удалении хрустальной капсулы или отслойке сетчатки глубина может значительно изменяться: в первом случае она увеличится, во втором же – уменьшится.
Под передней сразу находится задняя камера глаза. По форме она представляет собой кольцо, так как центральная часть полости занята хрусталиком. Поэтому с внутренней стороны кольца камерная полость ограничивается его экватором. Внешняя часть граничит с внутренней поверхностью цилиарного тела. Спереди находится задний листок радужной оболочки, а позади камерной полости располагается внешняя часть стекловидного тела – гелеобразной жидкости, по оптическим свойствам напоминающая стекло.
Внутри задней камеры глаза расположено много очень тонких ниточек, которые называются цинновыми связками. Они необходимы для управления капсулой хрусталика и цилиарным телом. Именно благодаря им возможно сокращение цилиарной мышцы, а также связок, с помощью которых изменяется форма хрусталика. Такая особенность строения зрительного органа дарит человеку возможность видеть одинаково хорошо как на маленьком, так и на большом расстоянии.
Обе камеры глаза заполнены внутриглазной жидкостью. По составу она напоминает плазму крови. Жидкость содержит питательные элементы и передает их глазным тканям изнутри, обеспечивая работу зрительного органа. Дополнительно она принимает от них продукты обмена веществ, которые впоследствии перенаправляет в общее кровяное русло. Объем камерных полостей глаза находится в диапазоне 1,23-1,32 мл. И весь он заполнен этой жидкостью.
Важно, чтобы соблюдался строгий баланс между выработкой (образованием) новой и оттоком отработавшей внутриглазной влаги. Если он смещается в ту или иную сторону, нарушаются зрительные функции. Если объем выработанной жидкости превышает объем покинувшей полость влаги, то развивается внутриглазное давление, которое ведет к развитию глаукомы. Если же в отток уходит жидкости больше, чем она вырабатывается, давление внутри камерных полостей падает, что грозит субатрофией зрительного органа. Любое из нарушений баланса опасно для зрения и ведет, если не к потере зрительного органа и слепоте, то, как минимум к ухудшению зрения.
Выработка жидкости для заполнения глазных камер осуществляется в цилиарных отростках способом процеживания кровяного тока из капилляр – мельчайших сосудов. Выделяется в заднем камерном пространстве, затем поступает в переднее. Впоследствии оттекает через поверхность угла передней камеры. Этому способствует разность давлений в венах, которые будто всасывают в себя отработавшую жидкость.
Физиологическая роль камер глаза
Главное их предназначение осуществление «наблюдения» за циркуляцией внутриглазной жидкости. Выработка влаги происходит в цилиарных отростках с помощью процеживания капиллярного кровяного потока. Сначала она появляется в задней камере (секретирующей), затем перемещается в переднюю. После за счёт пониженного кровяного давления влага выходит через УПК, отвечающего за отток жидкости.
Также камерные образования имеют ряд дополнительных функций:
- Отвечают за проводимость световых лучей;
- Формируют «хорошие взаимоотношения» между всеми структурами ока и внутриглазными тканями;
- На «их плечах» лежит светопреломление. Благодаря этому происходит фокусировка лучей на сетчатке, т.е. камеры выполняют роль своеобразных проводников.
Функции органов
Основная задача камер — регулирование взаимосвязей тканей глазного яблока. Благодаря им световые лучи попадают на сетчатку глаза. Вместе с роговицей передняя и задняя камера глаза обеспечивают приломление лучей: оптические свойства роговой оболочки и внутриглазной жидкости позволяют зрительному аппарату улавливать формировать изображения. Кроме этого, во второй части с помощью ресничных отростков на целиарном теле вырабатывается внутриглазна водянистая жидкость. После по дренажным системам она попадает в другие части глазного яблока. Передняя часть отвечает за отток влаги из органа.
Угол передней камеры – общее строение
УПК – это периферическая плоскость, где роговица плавно перетекает в склеру, а радужка в цилиарное тело. Главную ценность угла передней камеры представляет дренажная система, отвечающая за отток внутриглазной влаги в кровеносную структуру.
В ее состав входят:
- Венозный синус, расположен в белочной оболочке глаза;
- Трабекулярная диафрагма, представляющая собой сеть с пористо-слоистой структурой. Она уменьшается в размерах ближе к наружной стороне, это положительно сказывается на оттоке внутриглазной жидкости;
- Коллекторные канальца.
Сначала влага, выделяющаяся в глазах, попадает в трабекулярную диафрагму, затем «направляется» в просвет Шлеммова канала (находится неподалеку от лимбы в склере глазного яблока).
В некоторых случаях отток внутриглазной жидкости происходит по иной схеме, через увеосклеральный путь. Таким образом, в кровеносный поток проникает примерно пятнадцать процентов от всего объема влаги. При этом она сначала попадает в цилиарное тело, затем перемещается по направлению мышечных волокон и проникает в супрахориоидальное пространство. Отсюда жидкость по венам переходит в Шлеммов канал или белочную оболочку глаза.
Коллекторные канальца в склере отводят влагу по трём направлениям:
- В эписклеральные вены;
- В сосуды цилиарного тела;
- В венозное сплетение, находящееся на поверхности белочной оболочки глаз.
Подробней о строении передней камеры и ее функциях вы узнаете из видеоролика
Вернуться к оглавлению
Закрытоугольная глаукома: симптомы, диагностика и лечение. Клиники. Консультация офтальмолога
Развитие такой патологии, как первичная закрытоугольная глаукома, составляет до 40 % всех случаев глаукомы. Чаще всего данный вид глаукомы поражает людей восточной расы, преимущественно женщин.
Причины возникновения и характер протекания закрытоугольной глаукомы определяются особым строением переднего отрезка глазного яблока при данном заболевании. Ввиду большого размера хрусталика происходит продвижение радужки вперед, к роговице, что обуславливает структуру угла.
Закрытый, узкий или клиновидный угол передней камеры препятствует току внутриглазной жидкости, что провоцирует повышение внутриглазного давления.
Начальные стадии заболевания протекают без симптомов. Первичным проявлением является острый приступ глаукомы, ему могут предшествовать радужные круги при взгляде на яркий свет, непродолжительные боли в области пораженного глаза, а также в области висков и бровей (подострый приступ глаукомы).
Каждый последующий подострый приступ приводит к ухудшению состояния зрительного нерва, периферическое поле зрения постепенно сужается.
В период между приступами отмечаются нормальные показатели внутриглазного давления. Острый или подострый приступ вызывает возникновение спаек в углу передней камеры, что лишает дренажную сеть доступа влаги и приводит к резкому повышению внутриглазного давления.
Факторы риска
Основными факторами, повышающими вероятность возникновения закрытоугольной глаукомы, являются следующие состояния:
- возраст больного больше 40 лет (наряду с дистрофическими процессами, возрастные изменения касаются и развития утолщения хрусталика, вследствие чего корень радужки еще больше прижимается к дренажной сети, узкий угол передней камеры превращается в закрытый);
- принадлежность к женскому полу (развитие данного заболевания чаще происходит у женщин);
- расовая принадлежность (закрытоугольная глаукома развивается чаще у людей восточной национальности);
- наличие дальнозоркости (если больной носит очки для чтения и дали с юности);
- наличие мелкой передней камеры;
- наличие нарушений периферического и центрального кровообращения;
- нерегулярность профилактических осмотров офтальмолога.
Механизм закрытия передней камеры
Развитие закрытоугольной глаукомы обусловлено особым строением глаза. Узость пространства между передней поверхностью хрусталика и задней поверхностью радужной оболочки, вызванная наличием закрытого угла и большого хрусталика, препятствует нормальному оттоку водянистой влаги через него в переднюю камеру.
Скопление жидкости в задней камере способствует выбуханию радужной оболочки вперед – зрачковому блоку, что означает нарушение циркуляции водянистой влаги между передней и задней камерами через зрачок.
Прогрессирование состояния зрачкового блока ведет к соприкосновению корня радужки с роговой оболочкой и, как следствие, блокаде угла передней камеры, резкому снижению оттока жидкости и развитию острого приступа глаукомы.
Обычный процесс расширения зрачка иногда приводит к непроходимости путей оттока складкой корня радужной оболочки. Этому способствует синдром плоской радужки, который характеризуется особым креплением корня радужной оболочки к цилиарному телу около дренажной сети.
При данном синдроме расширение зрачка и возникновение подострого или острого приступа глаукомы может быть спровоцировано длительным нахождением при плохом освещении, закапыванием глазных капель, которые расширяют зрачок и приемом некоторых лекарственных препаратов (например, психотропного действия).
В крайне редких случаях закрытие угла передней камеры происходит вследствие смещения стекловидного тела одновременно с хрусталиком вперед, что вызвано накоплением жидкости в заднем отделе глаза.
Существует также ряд других причин, которые приводят к закрытию угла передней камеры: опухоли внутри глаз, воспалительные заболевания и т.д. Однако данные патологии могут вызывать развитие вторичной глаукомы, лечение которой направлено на удаление непосредственных причин возникновения глаукомы и снижение внутриглазного давления несколькими способами.
Острый приступ глаукомы
Возникновение острого приступа, как правило, происходит внезапно. Причины данного явления остаются до конца не изученными. Существует ряд факторов, которые могут спровоцировать приступ:
- эмоциональное перенапряжение;
- стрессовые ситуации;
- длительное пребывание в помещении с недостаточной освещенностью;
- закапывание глазных капель, вследствие чего происходит расширение зрачка.
Симптомы острого приступа глаукомы
Острый приступ глаукомы характеризуется следующими проявлениями:
- возникновением резких болей в глазу;
- покраснением глаза;
- резким снижением или затуманиванием зрения;
- расширением зрачка;
- появлением головной боли с сопутствующей тошнотой или рвотой.
Вследствие того, что выбухающий корень радужной оболочки перекрывает пути отток, в результате чего скорость оттока внутриглазной жидкости снижается, резко увеличивается внутриглазное давление.
Этот процесс вызывает необратимые повреждения волокон зрительного нерва.
В данной ситуации необходимо немедленное обращение за медицинской помощью с последующей госпитализацией в стационар – данные меры помогут спасти зрение.
Лечение проводится с помощью консервативной терапии: глазными каплями, таблетками, инъекциями, снижающими внутриглазное давление. Дополнительно назначается гирудотерапия и лазерная иридэктомия. В случае если консервативная терапия малоэффективна, в качестве метода лечения избирается хирургическое вмешательство.
Закрытоугольная глаукома: диагностика и лечение
Предположить наличие закрытоугольной глаукомы врач-офтальмолог может после проведения обычного осмотра с гониоскопией. С помощью оптической когерентной томографии переднего отрезка и ультразвуковой биомикроскопии проводят оценку структур угла передней камеры, размеров хрусталика и других не менее важных деталей.
Пациенты, имеющие закрытый угол передней камеры, наиболее предрасположены к возникновению острого приступа глаукомы.
Вследствие того, что точные признаки, с помощью которых можно прогнозировать риск развития острого приступа отсутствуют, огромное значение уделяется профилактике, позволяющей предотвратить необратимую слепоту и последующую инвалидизацию.
Лицам, перешагнувшим 40-летний возраст, необходимо регулярно проходить профилактический осмотр офтальмолога на предмет выявления закрытого угла передней камеры.
Медикаментозная терапия закрытоугольной глаукомы начинается с применения препаратов, действие которых направлено на сужение зрачка: пилокарпина, фотила.
Данные препараты помогают контролировать внутриглазное давление и являются профилактическим средством, предупреждающим возникновение острого приступа глаукомы.
Однако при длительном использовании пилокарпина может развиться вялотекущий воспалительный процесс в цилиарном теле, а также прогрессирование катаракты, образование спаечного процесса между радужной оболочкой и хрусталиком, что впоследствии осложнит проведение хирургических вмешательств, направленных на удаление катаракты.
Для лечения закрытоугольной глаукомы, которая протекает по принципу зрачкового блока, используется лазерная иридоэктомия, с помощью которой обеспечивается беспрепятственный доступ внутриглазной жидкости к путям оттока, выравнивание давления между камерами, снижение внутриглазного давления. Кроме того, иридоэктомия применяется в качестве профилактического средства. При отсутствии эффекта от данной офтальмологической операции назначается прием капель от глаукомы: бета-блокаторов, азопта либо препаратов простагландинов.
Результаты проведенных исследований позволяют предположить нецелесообразность применения лекарственных средств, которые сужают зрачок, после проведения лазерной иридэктомии.
В отдельных случаях данное лазерное вмешательство не является эффективным в устранении блокады угла передней камеры, что может быть при большой толщине хрусталика, синдроме плоской радужки и других патологических состояниях.
При неадекватном снижении внутриглазного давления, применении консервативной или лазерной терапии рекомендуется проведение хирургического лечения закрытоугольной глаукомы.
Так как развитие данной патологии связано, прежде всего, с массивными размерами хрусталика, который приводит к блокаде путей оттока, при обнаружении даже самых незначительных помутнений в нем рекомендуется проведение такой операции, как факоэмульсификация катаракты и имплантация интраокулярной линзы.
С помощью данного микрохирургического оперативного вмешательства открывается угол передней камеры, и, как следствие, облегчается отток внутриглазной жидкости.
Вероятность возникновения острого приступа глаукомы после того, как был удален хрусталик, существенно снижается, необходимость в закапывании капель, которые сужают зрачок, пропадает.
Клиники Москвы
Ниже приводим ТОП-3 офтальмологических клиник Москвы, где можно пройти диагностику и лечение закрытоугольной глаукомы.
Источник: https://mosglaz.ru/blog/item/1176-zakrytougolnaya-glaukoma.html
Задняя камера глаза
Спереди защищена радужной оболочкой, с тыльной стороны — стекловидным телом. Снаружи имеет границу, роль которой исполняет цилиарное тело, внутри ограничителем выступает часть хрусталика. Все пространство камеры наполнено связующими ниточками, отвечающими за ослабление и натянутость цилиарных мышц.
Благодаря подобной функции человек одинаково хорошо различает предметы, расположеные на близких и дальних расстояниях.
Много интересного о строении задней камеры и ее функциях вы узнаете, посмотрев видео
Заболевания с поражением камерных образований
Недуги, поразившие заднюю или переднюю часть ока, классифицируются на врожденные и приобретенные. К первой категории относят:
- Отсутствие угла в «фасадной» камере;
- Аномальное крепление к радужке с переднего края;
- Блокировка УПК рудиментами эмбриональных материй.
В группу приобретенных патологий входят:
- Сбой в оттоке внутриглазной жидкости из-за блокировки переднего угла пигментным пятном или увеличенной радужкой;
- Скопление гнойных выделений;
- Неравномерное изменение глубины «фасадной» камеры. Причиной отклонения могут стать перенесенные ранее повреждения зрительного аппарата, смещение хрусталика или астенопия цинновых связок;
- Конденсация крови (гифема);
- Формирование соединительных тяжей;
- Крекирование УПК;
- На эндотелиальном слое роговицы образуется твердый осадок;
- Глаукома, происходит из-за нарушения процесса циркуляции влаги, вырабатываемой глазами;
- Разрыв передней части цилиарного тела;
- Травмирование хрусталика или демпфирование связок, отвечающих за его поддержку, в итоге меняется глубина передней камеры;
- Уменьшение размеров передней камеры, причиной патологии чаще всего становится заращенный зрачок.
Для сохранения остроты зрения не игнорируйте визиты к окулисту. Только профессиональный доктор с помощью специальных анализов и обследований сможет выявить патологию и подобрать оптимальную терапию, чтобы не допустить ее прогрессирования. В качестве профилактического мероприятия для предотвращения глазных заболеваний раз в двенадцать месяцев ходите на прием к офтальмологу.
| Если проблемы с глазами начались внезапно, появились болевые ощущения или отмечаете появление кровяных сгустков на белках, посетите доктора внепланово. |
Глаукома: причины появления, симптомы, диагностика и лечение. Операция при глаукоме
Глаукома – коварное заболевание органов зрения, которое является одной из основных причин слепоты в мире.
В переводе с греческого языка, «глаукома» – «цвет моря» или «лазурный». Такое название болезнь получила из-за того, что при остром приступе глаукомы зрачок становится неподвижным и приобретает зеленоватую окраску.
Глаукома – заболевание глаз, для которого характерно повышение внутриглазного давления, повреждение сетчатки и зрительного нерва, выпадение полей зрения, что приводит к полной слепоте.
Глаукома включает в себя почти 60 глазных болезней, которые развиваются по одинаковой схеме:
- нарушение циркуляции водянистой жидкости в глазу;
- увеличение внутриглазного давления выше индивидуального допустимого уровня;
- ухудшение кровоснабжения в тканях глаза, появление гипоксии тканей в месте выхода зрительного нерва;
- сдавливание нервных волокон;
- дистрофия зрительных волокон, распад клеток сетчатки;
- гибель (атрофия) глазного нерва.
По данным Всемирной организации здравоохранения, каждую минуту 1 человек на планете слепнет от глаукомы. В настоящее время в России насчитывается около 1 миллиона людей, страдающих от этого заболевания.
Сегодня не существует методов, полностью и навсегда избавляющих от глаукомы, но раннее выявление и своевременно начатое лечение позволяют остановить прогрессирование заболевания.
Глаукома встречается у мужчин и женщин любого возраста, начиная с рождения:
- врожденная глаукома выявляется у 1 младенца на 10-20 тысяч новорожденных;
- глаукома в возрасте 40-45 лет диагностируется у 0,1% населения;
- в возрасте 50-60 лет – у 1,5% людей;
- среди 75-летних – больных глаукомой больше 3%.
Симптомы глаукомы
Человеку, заболевшему глаукомой, трудно самому распознать болезнь, поскольку особых признаков может и не быть. В начале заболевания возникают небольшой дискомфорт в пораженном глазе, затуманивание зрения, радужные круги при взгляде на источник света.
Затем даже при хорошей остроте зрения начинает проявляться сужение полей периферического зрения. В некоторых случаях – потеря зрения на короткий период.
При остром приступе глаукомы начинается боль в глазу и висках, тошнота, ухудшение зрения, а глаз становится красным с синеватым оттенком, зрачок – широким и не реагирующим на свет.
Разновидности глаукомы
Различают следующие виды глаукомы:
- врожденная глаукома;
- глаукома молодого возраста;
- первичная глаукома взрослых;
- вторичная глаукома.
Врожденная глаукома – достаточно редкое заболевание, которое вызывается генетическими причинами или травмами плода в период эмбрионального развития. Может проявиться в первые дни, месяцы или первый год после рождения.
Глаукома молодого возраста (или ювенильная глаукома) возникает в возрасте от 3 до 35 лет.
Первичная глаукома у взрослых
Первичной глаукомой чаще всего страдают люди старше 40 лет.
Выделяют следующие клинические формы первичной глаукомы:
- открытоугольная глаукома;
- закрытоугольная глаукома;
- глаукома с низким внутриглазным давлением.
Открытоугольная глаукома
Появлению открытоугольной глаукомы могут предшествовать сахарный диабет, близорукость, атеросклероз, поскольку все эти заболевания приводят к уменьшению снабжения кровью сосудов мозга и глаза, ухудшению гидродинамики глаза.
При данном виде заболевания поражаются оба глаза, но асимметрично. Один из главных симптомов открытоугольной глаукомы – постепенное повышение внутриглазного давления, что незаметно сужает границы периферического зрения, вплоть до тоннельного зрения или слепоты.
Закрытоугольная глаукома
Закрытоугольная глаукома составляет каждый четвертый случай заболеваний первичной глаукомы. У женщин этот вид встречается чаще, чем у мужчин.
Первичная узкоугольная глаукома может появиться при совпадении следующих факторов:
- анатомическая особенность глаза (маленький размер глаза, мелкая передняя камера с узким углом, хрусталик большого размера, дальнозоркость);
- закрытие угла передней камеры (нарушение оттока внутриглазной жидкости, повышение внутриглазного давления, нарушение кровоснабжения, атрофия зрительного нерва);
- возрастные изменения в глазу.
При полном закрытии угла передней камеры возникает острый приступ закрытоугольной глаукомы, который может случиться из-за нервного напряжения, переутомления, долгого пребывания в темноте, продолжительного наклона головы или медикаментозного расширения зрачка.
Больные отмечают головную и глазную боль, затуманивание зрения и возникновение радужных кругов, в некоторых случаях – тошноту и рвоту.
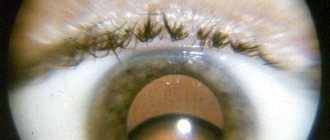
При визуальном осмотре заметно, что глаз стал красным, с мутной роговицей и расширенным, не реагирующим на свет, зрачком. Внутриглазное давление повышается до 60-80 мм рт. столба. Снижается острота зрения. Если не купировать острый приступ глаукомы, человеку может грозить безвозвратная потеря зрения.
В некоторых случаях, после операции на глазном яблоке появляется синдром мелкой передней камеры, который характеризуется уменьшением расстояния межу передней поверхностью радужной оболочки и задней поверхностью роговицы. Если осложнение не устранить, это также приведет к глаукоме.
Глаукома с низким внутриглазным давлением
Для глаукомы с низким внутриглазным давлением характерны все типичные признаки первичной глаукомы: изменение поля зрения и частичная атрофия зрительного нерва. Однако уровень внутриглазного давления остается в норме. Этот тип заболевания сочетается с вегетососудистой дистонией, протекающей по гипотоническому типу.
Вторичная глаукома
Вторичная глаукома возникает из-за нарушения оттока внутриглазной жидкости.
Здесь можно выделить такие причины появления глаукомы, как травма глаза, иридоциклиты, увеиты (и другие воспалительные заболевания глаз), а также внутриглазная опухоль и изменение положения хрусталика.
При кажущейся похожести первичной и вторичной глаукомы, у них наблюдаются различия.
Особенности вторичной глаукомы:
- поражается только 1 глаз;
- быстро снижается зрение;
- внутриглазное давление повышается к вечеру;
- до определенной стадии патологические изменения обратимы.
При лечении вторичной глаукомы необходимо убрать провоцирующий фактор и компенсировать состояние глаза.
Врачи выделяют несколько форм вторичной глаукомы: травматическая, послеоперационная, воспалительная, сосудистая, дегенеративная, неопластическая (появляется в результате новообразования глаза) и т.д.
Одна из самых опасных форм заболевания – неоваскулярная глаукома, при которой начинается рост сосудов в радужной оболочке глаза. В определенный период это новообразование начинает кровоточить, что приводит к повышению внутриглазного давления.
Диагностика глаукомы в «МедикСити»
Диагностику глаукомы необходимо проводить на начальном этапе болезни. От этого зависят тактика лечения глаукомы и сохранность зрения.
Диагностика глаукомы проводится с помощью следующих методов с применением высокоточного офтальмологического оборудования:
Лечение глаукомы
В зависимости от вида, стадии и тяжести заболевания врач может предложить вам капли для глаз, лазерное лечение или хирургическую операцию.
Обычно лечение глаукомы начинается с глазных капель, снижающих глазное давление. Их надо использовать по назначению врача и строго по часам.
В более запущенной стадии заболевания применяется лазерная коррекция давления с помощью иридэктомии и лазерной трабекулопластики.
Лазерная иридэктомия используется для лечения закрытоугольной формы глаукомы и для профилактики повторных приступов острой формы болезни.
Лазерная трабекулопластика эффективна на ранних стадиях лечения вторичной глаукомы. С помощью нее улучшается циркуляция внутриглазной жидкости и снижается глазное давление.
В случае неэффективности лечения глаукомы данными способами используется оперативное воздействие. Операции при глаукоме выполняются с помощью проникающей хирургии, глубокой непроникающей склерэктомии или использования дренажных устройств.
Но помните: любая операция – это большой риск и необходимость последующей реабилитации организма! Поэтому уделяйте особое внимание профилактика глаукомы!
Чтобы выявить заболевание в самом начале, старайтесь хотя бы 1 раз в год проходить полный осмотр у офтальмолога. Берегите свое зрение и приходите на профилактику глаукомы и других офтальмологических заболеваний в нашу клинику!
Источник: https://www.mediccity.ru/directions/631
Симптомы поражения камер глаза
При наличии отклонений в работе «элементов» органа зрения наблюдаются следующие признаки:
- Помутнение роговой оболочки;
- Болезненные ощущения;
- Появление новообразований или пятен на глазах;
- Боязнь яркого света;
- Получаемое изображение нечеткое, имеет размытые контуры;
- Проблемы с остротой зрения;
- При кровоизлиянии в переднюю камеру наблюдается изменение окраса радужки.
При проявлении опасных симптомов незамедлительно обратитесь к врачу, чтобы выявить болезнь на ранней стадии. Вернуться к оглавлению
Диагностика патологий камер глаза
При подозрении на развитие того или иного заболевания офтальмолог отправляет пациента на несколько обследований:
- Биомикроскопия. Проводится с применением щелевой лампы;
- Микроскопия передней камеры. Помогает обнаружить глаукому;
- Анализ внутриглазной влаги, изучение процесса её циркуляции;
- Когерентная оптическая томография;
- Ультразвуковое исследование;
- Пахиметрия. Используется для измерения глубины передней камеры;
- Автоматизированная тонометрия. Применяется для выяснения уровня давления, которое оказывает внутриглазная влага.
| Современная аппаратура и инновационные технологии помогут обнаружить любое отклонение на ранней стадии, и врач сможет подобрать лечение для блокировки его прогрессирования. |