Методы лечения
Главным методом лечения ангиомиолипомы является хирургическое вмешательство. Если опухоль небольшая, то показано наблюдение. Медикаментозная терапия применяется только для устранения симптоматики, в частности, обезболивания. Никакие препараты не оказывают влияния на рост образования и не могут уменьшить его размеры, поэтому золотым стандартом в лечении является операция, которая проводится разными способами.
Большая ангиомиолипома почки устраняется только хирургически
Хирургическое вмешательство
Метод вмешательства зависит от размера образования. Чаще всего применяют селективную ангиоэмболизацию, при которой не осуществляют открытый доступ. Делают небольшой прокол со стороны поясницы и с помощью эндоскопического инструмента производят коагуляцию сосудов, которые питают опухоль. При этом прекращается поступление крови к проблемной зоне, в результате чего образование уменьшается в размере. Такой способ не всегда является эффективным и приводит к рецидивам.
Резекция опухоли является одним из самых эффективных методов. При этом производят удаление новообразования как с помощью открытого доступа (через разрез), так и с применением эндоскопического инструмента через небольшой прокол. Опухоль иссекают, затем ткани почки ушивают. Такой способ является жизненно необходимым при больших размерах ангиомиолипомы, достигающей 8 см.
Удаление ангиомиолипомы почки проводится чаще с помощью открытого доступа
Нефрэктомия применяется редко и только в том случае, если опухоль становится злокачественной или достигает гигантских размеров, прорастая в толщу почки. Чаще всего операция производится при открытом доступе, орган удаляют, затем на артерию накладывают клипсу во избежание кровотечения. При необходимости производят трансплантацию донорской почки.
Нефроэктомия почки чаще всего производится при гигантских размерах опухоли
Медикаментозная терапия
Медикаментозно устранить опухоль даже при миниатюрных размерах невозможно. Препараты применяют только для снижения интенсивности болевой симптоматики. Это чаще всего производные Анальгина: Темпалгин, Баралгин и др.
Баралгин избавляет от боли
Также нередко облегчают состояние пациента спазмолитики: Дротаверин, Но-шпа и др.
Но-Шпа устраняет спазм
Народные методы
Народные методы:
- Противоопухолевая настойка. Оказывает рассасывающее и противовоспалительное действие. Потребуется 12 скорлупок от грецких орехов. Их необходимо измельчить и залить 500 мл водки. Настаивать 2 недели подальше от солнечного света. По истечении указанного времени жидкость нужно профильтровать и принимать в течение месяца по 1 ч. л. перед ужином.
- Противовоспалительный отвар. 1 ст. л. цветков календулы необходимо залить 300 мл кипятка и томить на слабом огне в течение 10 минут. Затем дать жидкости настояться около часа. Потом процедить и принимать по 100 мл 3 раза в день за четверть часа до еды. Курс лечения — 2 недели.
- Общеукрепляющий и противовоспалительный настой. Необходимо смешать в равных количествах ромашку, шалфей и календулу. 1 ст. л. сырья нужно залить 300 мл кипятка. Настаивать смесь 2 часа. Затем профильтровать и употреблять по 100 мл за 15 минут до приёма пищи 3 раза в день в течение 14–20 суток.
Автор этих строк для профилактики заболеваний почек употребляет чай на основе зверобоя и душицы, которые стимулируют работу иммунитета и оказывают мягкое мочегонное действие. Достаточно заварить 2 ч. л. смеси трав стаканом кипятка, дать постоять 15 минут и употреблять по 200 мл 1 раз в день. Курс лечения не должен превышать 10 суток. После этого обычно делаю перерыв в 10 дней и снова повторяю схему. Не следует забывать, что все люди по-разному переносят травы, поэтому начинать приём нужно с половины дозы.
Ингредиенты для рецептов народной медицины — галерея
Диетическое питание
Диетическое питание направлено на снижение нагрузки на почки. Необходимо исключить употребление большого количества соли, кофе и алкоголя
Важно выпивать до 1,5 л жидкости в сутки. Из меню нужно исключить:
- чеснок;
- лук;
- жареные и жирные блюда;
- колбасу и сосиски;
- говядину и свинину;
- кондитерские изделия.
Рацион следует обогатить:
- молочными продуктами;
- постными первыми блюдами;
- крупами;
- яйцами;
- рыбой;
- овощами и фруктами;
- макаронами;
- паровыми котлетами из курицы и индейки.
Питание предусмотрено дробное. Употреблять пищу рекомендуется маленькими порциями до 4–5 раз в день. Блюда желательно готовить на пару или запекать с оливковым маслом.
Диагностика ангиолипомы
Кавернозная ангиома головного мозга лечение и диагностика
На начальной стадии формирования ангиомиолипома обнаруживается случайно на УЗИ или при рентгенологическом исследовании. При болях в пояснице различной интенсивности проводится инструментальная диагностика, которая быстро устанавливает патологию. Обязательно назначается лабораторное исследование мочи и крови. В моче обнаруживается микро- или макрогематурия.
Чаще всего опухоль обнаруживается на УЗИ в виде округлого изолированного участка сниженной эхогенности. Типичное расположение, округлая форма и однородность говорят в пользу того, что это ангиомиолипома. Небольшие изолированные опухоли чаще обнаруживаются в правой почке. Поражение левой почки бывает реже.
Второй по информативности метод обследования — мультиспиральная () с контрастированием. Это мультисрезовое исследование, которое позволяет изучить структуру почки в режиме реального времени. При МСКТ можно хорошо оценить кровоснабжение почки, кровоток в опухоли.
Также для диагностики применяется МР-томография, при которой лучше видны мозговое и корковое вещество почки. Эти методы взаимно дополняют друг друга
Кроме того, при не используется рентгеновское излучение, что важно для некоторых категорий пациентов
Ультразвуковая ангиография (дуплексное сканирование почечных артерий) используется для визуализации сосудов. Если исследование обнаруживает опухоль в виде клубка сосудов, то на мониторе четко прослеживаются изменения сосудистой стенки, расширения, сужения и другие образования.
При подозрении на ангиомиолипому может быть выполнена биопсия ткани опухоли, которая проводится под ультразвуковым контролем или во время эндоскопической операции. Гистологическое исследование позволяет уточнить диагноз.
Методы исследования подбирает лечащий врач в зависимости от особенностей конкретного случая.
Наши врачи
Симптомы, диагностика и лечение опухолей гипофиза у женщин
Мухин Виталий Борисович Врач-уролог, заведующий отделением урологии, кандидат медицинских наук Стаж 33 года Записаться на прием
Кочетов Сергей Анатольевич Врач-уролог, кандидат медицинских наук, врач высшей категории Стаж 33 года Записаться на прием
Хромов Данил Владимирович Врач-уролог, кандидат медицинских наук, врач высшей категории Стаж 34 года Записаться на прием
Перепечай Дмитрий Леонидович Врач-уролог, кандидат медицинских наук, врач высшей категории Стаж 39 лет Записаться на прием
Лечение англиолипомы
Диагностика абсцесса почки на снимках мрт и кт брюшной плости
Лечение этой опухоли зависит от многих факторов: ее размера, возраста и пола пациента, наличия сопутствующих болезней, общего уровня здоровья и состояния организма.
При маленьких опухолях лечение не требуется, за состоянием наблюдают, периодически повторяют обследование. Периодичность контрольного ультразвукового обследования назначает лечащий врач, вначале это обычно 1 раз в квартал. Если долгое время роста опухоли нет, контроль проводят реже.
При внушительном размере опухоли лечение только хирургическое. Срочная операция нужна в случае развития кровотечения из сосудов опухоли.
Виды оперативного лечения ангиолипомы почки:
- энуклеация опухоли;
- резекция почки;
- ();
- суперселективная эмболизация артерий, питающих опухоль;
- криоаблация.
Энуклеация — это вылущивание опухоли вместе с капсулой. Метод щадящий, окружающие ткани не страдают, но применим только в случае несомненной доброкачественности процесса. Выполняется эндоскопическим способом (через проколы).
Резекция почки — это иссечение опухоли вместе с частью почки. Используется в том случае, если капсула неплотная, или опухоль проросла в соседние ткани, но остальная ткань почки здорова и нормально функционирует. Резекция может выполняться через классический доступ (рассечение тканей) или лапароскопический — через проколы передней брюшной стенки. В ЦЭЛТ в большинстве случаев применяется лапароскопическая резекция почки.
Нефрэктомия или удаление всей почки применяется, когда сохранить орган невозможно. Нефрэктомия применяется в случаях, когда в почке обнаруживается множество опухолей, и их изолированное удаление бесперспективно.
Эмболизация — это введение лекарственных веществ, которые приводят к слипанию стенок сосудов, питающих опухоль. Не получая питания, опухоль постепенно уменьшается в размерах.
Криоаблация — это воздействие на ткань опухоли жидким азотом, от чего патологическая ткань погибает. Такой метод возможен при единичной опухоли, общем хорошем уровне здоровья, высоких защитных силах организма.
Лечение
Методы лечения ангиомиолипомы урологи выбирают, учитывая размеры опухолевых узлов, их количество и локализацию.
При медленнорастущих новообразованиях небольших размеров (до 4 см), которые не дают осложнений, активные лечебные мероприятия не проводят.
В этом случае показана наблюдательная тактика. Один раз в год проводят контрольные исследования. При быстрорастущих новообразованиях, которые имеют 5 см или более, показана хирургическая тактика. Чаще всего выполняются хирургическая органосохраняющая операция (проводится резекция) – в случае нормального функционирования второго органа, эмболизация – в артерию, питающую опухоль, под рентгенконтролем специальным прибором вводят препарат, который способствует ее закупорке. Данная процедура может полностью заменить хирургическое вмешательство или же упростить его.
Нефросберегающая операция используется при множественном очаговом поражении обеих почек с целью сохранить их функцию. Энуклеация – вмешательство, при котором поврежденные участки отделяют от здоровых тканей, а потом удаляют. Еще такой способ имеет название «вылущивание». Криоаблация – малоинвазивный современный метод, который используется для терапии малых появлений. Его преимущество заключается в возможности минимального вмешательства в организм и повторения процедуры, коротком послеоперационном периоде, редких осложнениях. При данной патологии нельзя прибегать к использованию различных народных средств. Такое лечение малоэффективно и может привести к очень плачевным результатам. Потеря времени в данной ситуации грозит необратимыми осложнениями.
Диагностика
При раннем обращении к нефрологу, ангиолипому можно обнаружить еще вначале формирования. Врач проводит осмотр пациента и пальпацию области почек, большое новообразование можно нащупать.
Для постановки диагноза применяются следующие исследования в урологии:
- Ультразвуковая диагностика. Этот метод позволяет увидеть образование до семи сантиметров в диаметре, но понять, что это за образование, с помощью УЗИ нельзя.
- Компьютерная томография. Метод помогает определить точные размеры опухоли и увидеть, не прорастает ли она в окружающие органы.
- Магнитно-резонансная томография. Делаются послойные снимки ангиолипомы, что дает точное представление о ее структуре.
- Ангиография. Контрастный рентген дает возможность определить точные границы образования.
Для исключения наличия злокачественной опухоли берут частицу новообразования посредством биопсии. Биоматериал подвергается гистологическому и морфологическому исследованию, с помощью которого врач определяет точную структуру ангиолипомы.
Способы лечения
Терапия патологии почки зависит от размеров образования, его точной локализации, общего состояния больного
Во внимание также берутся другие болезни, которые есть у пациента, а также осложнения ангиолипомы, если они возникли
Самым эффективным методом избавления от новообразования является оперативное вмешательство. Также существуют и другие методы терапии – прием медикаментов, в том числе и гормональных, народная медицина, наблюдение.
Наблюдательная тактика
Небольшие новообразования в почке не нуждаются в терапии, так как протекают бессимптомно и растут очень медленно. Если опухоль имеет диаметр не более четырех сантиметров, врач назначает наблюдательную тактику. Динамика роста ангиолипомы отслеживается путем ежегодного проведения УЗИ и МРТ.
Хирургическое вмешательство
Врач назначает оперативное вмешательство, если опухоль имеет размер более пяти сантиметров. Необходимость хирургического лечения также возникает при быстром росте опухоли и выраженной симптоматике. При небольшом новообразовании, которое не сопровождается кровотечением, может быть проведена лапароскопия.
Хирургическое вмешательство может осуществляться двумя методами:
- Резекция – иссекается опухоль со здоровой частью почки.
- Энуклеация – вырезается только новообразование.
В ряде случаев проводится полостная операция для ампутации пораженной почки. Данный метод применяется, если размер новообразования превышает семь сантиметров, и орган перестал функционировать.
Удаление ангиолипомы также может проводиться при помощи такого метода, как эмболизация питающих сосудов. Для этого в кровеносное русло ангиолипомы вводятся блокирующие препараты, что приводит к прекращению кровотока в опухоли. При блокировании сосудов, ткани опухоли постепенно отмирают. Некоторые врачи относят к оперативному лечению абляцию, хотя она является малоинвазивным методом терапии, основанным на физическом воздействии. Рост опухоли на почке может быть остановлен посредством применения лазеротерапии, радиоволнового лечения, криодеструкции.
Медикаментозное лечение
Этот метод применяют, если новообразование меньше четырех сантиметров в диаметре, но сопровождается симптоматикой. Полностью избавиться от опухоли консервативным методом невозможно, но прием ингибиторов помогает приостановить рост новообразования, если у больного есть временные противопоказания к операции.
Для купирования болевого синдрома назначаются анальгезирующие средства. Если рост опухоли спровоцировало изменение гормонального фона, врач назначает гормональную терапию.
Народные средства
Лечение народными методами допустимо только при маленьком размере новообразования и бессимптомном течении болезни. Нетрадиционная терапия должна носить только вспомогательный характер.
При помощи рецептов народной медицины можно улучшить общее состояние здоровья, но не избавиться от опухоли в почке. Приверженцами нетрадиционного лечения применяются такие средства, как отвар шишек сосны, сок лопуха, а также чай из калины с календулой.
Ангиомиолипома. Клинический случай
06.07.2017
2965
0
Ангиомиолипома — доброкачественная опухоль, происходящая из мезенхимальной ткани, чаще всего локализующаяся в почках. Это достаточно редкое заболевание с распространенностью всего около 0,3-3% популяции. Еще реже встречаются внепочечные формы АМЛ: сегодня в медицинской литературе существуют упоминания всего о 40 случаях поражения печени, матки, головного мозга и других органов.
Как правило, болезнь развивается в постпубертатном периоде. Частое прогрессирование опухоли во время беременности наряду с частой экспрессией рецепторов прогестерона клетками опухоли позволяет ряду исследователей делать предположение о возможном гормональном происхождении АМЛ.
Термин «ангиомиолипома» ввел в употребление G.S. Morgan et al. 1951, а в СССР В.А. Самсонов в 1970 году и А. С. Переверзин в 1971 году. До этого времени подобные опухоли назывались гамартомами
Обычно развивается одиночная опухоль, но примерно в трети случаев АМЛ имеет множественный характер, а у 15% пациентов присутствует билатерально. Характерно, что правая почка поражается в 80% случаев. Опухоль может наблюдаться у пациентов практически любого возраста (от 27 до 72 лет на момент выявления, средний возраст 43 года), при этом у женщин встречается в 4 раза чаще. В 20% случаев АМЛ сопровождается туберозным склерозом (ТС). Средний возраст пациентов при выявлении в таком случае бывает ниже и составлять 2535 лет. В 30-40% случаев течение АМЛ бессмптомное (А.З. Винаров, УС, 2012г)
Происхождение, структура, особенности
Согласно наблюдениям чл-корр. РАН А.Д. Каприна и коллег, доступные на сегодня молекулярные, иммуногистохимические и ультраструктурные исследования говорят о возможном происхождении опухолей этой группы из одного клеточного типа.
Ангиомиолипома может быть следствием мутации генов комплекса туберозного склероза TSC1 или TSC2 , которые приводят к неконтролируемой активности mTOR. Все 3 компонента АМЛ (клетки сосудов, гладкомышечные и жировые клетки) содержат мутации генов TSC (Bissler et al. N Engl J Med., Davies et al. Clin Cancer Res).
Однако клиническая картина при АМЛ зависит, прежде всего, от того, присутствует или нет туберозный склероз. Если его нет, пациенты обычно испытывают ряд симптомов, к которым относятся слабость, артериальная гипертензия, боль сбоку живота, гематурия и наличие пальпируемых образований. Могут также возникать осложнения в виде сдавливания внутренних органов, разрыва опухолевого узла и развития некроза. В сочетании с ТС опухоль, как правило, не проявляет себя симптоматически и выявляется случайно при обследовании. Наличие или отсутствие симптомов, кроме того, зависит от размера опухоли. При крупных размерах более 4 см клинических проявлений не испытывают только 18% больных.
Туберозный склероз аутосомно-доминантное заболевание, встречающееся 1-9 на 100 тыс населения, относится к орфанным заболеваниям. 10-20% АМЛ почки ассоциированы с туберозным склерозом. И у 80% больных туберозным склерозом имеются АМЛ почки.
Как подчеркивают авторы, в процессе диагностики необходимо иметь в виду, что АМЛ может иметь место при симультанном присутствии нескольких состояний. Так, зафиксированы случаи ее сочетания с онкоцитомой и почечно-клеточным раком в одной почке. Кроме того, АМЛ может симулировать почечно-клеточную карциному: это происходит из-за наличия участков желтого цвета (жировых клеток) и кровоизлиянии (сосудов). АМЛ способна развиваться и в корковом веществе почек, и в мозговом. Визуально опухоль хорошо отграничена от ткани почки, но не имеет капсулы. В 25% случаев присутствует инвазия в капсулу почки. Также опухоль может распространяться во внутриорганную венозную систему, в околопочечную ткань, почечную и нижнюю полую вену. Признаками злокачественности являются множественный характер поражения и сосудистая инвазия. В ряде случаев может быть выявлено метастазирование в регионарные лимфатические узлы. В то же время, отдаленные метастазы выявляются крайне редко (всего 3 описанных случая до 2013 года).
Диагностика
Большинство АМЛ почки выявляются случайно при обследовании по поводу других заболеваний. Скрининговым методом диагностики является УЗ-исследо-вание, уточняющим методом компьютерная томография.
По мнению к.м.н., с.н.с. отделения урологии ФГБУ «РОНЦ им. Н.Н. Блохина» М. И. Волковой, в 15% случаев наблюдений точно установить диагноз АМЛ почки до операции оказывается невозможным (УС №4-2012).
Для диагностики АМЛ проводится тонкоигольная аспирационния биопсия, иногда дополняемая иммуногистохимическим исследованием. При нем наблюдается экспрессия меланоцитарных маркеров, а экспрессия маркеров гладкомышеч-нои дифференцировки вариабельна. Гистологически определяется пролиферация эпителиоидных клеток, образующих пласты; хорошо выражена гранулярная цитоплазма. Во многих случаях они могут группироваться вокруг сосудов. Опухолевые клетки округлой или полигональнои формы содержат крупное вакуолизированное ядро с выраженными ядрышками. Помимо этого, могут наблюдаться многоядерные и крупные ганглиоподобные клетки, ядерная анаплазия, сосудистая инвазия, высокая митотическая активность, участки некроза, кровоизлияния и инфильтрация паранефральнои клетчатки.
Лечение
Еще недавно при обнаружении АМЛ почки пациенту предлагалось только 3 метода лечения: выжидательная тактика, наблюдение (при опухолях небольших размеров до 5 см), резекция почки (также при небольших опухолях), нефрэктомия (при опухолях более 5 см, угрозе разрыва опухоли и кровотечении или уже состоявшемся разрыве и кровотечении, угрозе ТЭЛА, гипертермии, быстром росте и неясном диагнозе).
В настоящее время пациентам может быть предложено малоинвазивное лечение радиочастотная аблация, криоаблация, суперселективная ангиоэмболиза-ция. В любом случае при выборе хирургического лечения надо руководствоваться личным опытом хирурга в выполнении конкретного вида вмешательств и их результатами, опытом и оснащенностью лечебного учреждения, индивидуальным подходом к каждому пациенту.
Ценной находкой в лечении АМЛ почек стало применении препарата из группы ингибиторов mTOR при его применении в течение 12 месяцев отмечено уменьшение объема АМЛ на 40-50%, причем вне зависимости от генотипа опухоли. Возможно, в ближайшем будущем лечение АМЛ станет преимущественно медикаментозным.
Клинический случай
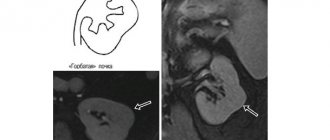
В качестве примера диагностики и лечения можно привести клинический случай пациентки 18 лет, поступившей в урологическую клинику московской ГКБ №20 с АМЛ правой почки («Онкоурология»№1-2013, А.Д. Каприн, А.А. Костин, Е.В. Федотов, А.В. Семин, Р.С. Глебушкин, П.В. Нестеров, В.В. Нечаи, Д.Г. Лупашко, кафедра урологии с курсом онкоурологии ФПК МР РУДН; ГКБ №20 г. Москвы). Пациентка жаловалась на боли в правой части живота, начавшиеся чуть менее, чем за месяц до госпитализации. До этого девушка проходила обследование в другом медицинском учреждении с подозрением на аппендицит, там же были проведены МРТ и КТ брюшной полости.
Согласно данным МРТ, расположение почек нормальное, форма обычная, размеры правой почки 10,2×4,0 х4,5 см, а левой 10,5×5,1×4,7 см. Корковое и мозговое вещество четко визуализированы. Чашечно-лоханочная система не деформирована и не расширена. В области нижнего полюса правои почки наблюдается образование неправильнои округлои формы и неоднородной структуры, тесно прилежащее к почке, с жировыми включениями и бугристыми контурами, отдавливающее правую почку. Размеры образования составили 6,35×7,2×7,95 см.
В то же время при нативном КТ в правои подвздошнои области определено образование размерами 80x57x75 мм, исходящее из нижнего полюса правои почки, неоднородной структуры с участками мягкотканнои и жировои плотности, разделенными тканевыми перегородками. При КТ со внутривенным контрастированием определяется интенсивное накопление контраста солидным компонентом в артериальную фазу с быстрым вымыванием контраста. Образование тесно прилежит к по-ясничнои мышце и забрюшиннои фасции, раздвигает петли толстого и тонкого кишечника. Выделение контраста почками не нарушено. Почка слева обычна по форме и размерам, структура и плотность паренхимы не изменена.
Согласно макроскопическому описанию, приводимому авторами, опухоль была представлена узлом мягкоэластичнои консистенции размером 8,0×7,5×5,0 см, покрыта снаружи тонкои полупрозрачнои капсулои до 0,1 см. В отдельных участках наблюдались разрывы капсулы с кровоизлияниями от капсулы до центральных отделов опухоли размерами до 3 см. На разрезе ткань опухоли имела желтовато-серый цвет с мелкими очаговыми кровоизлияниями до 0,3 см, а также серовато-белесыми прожилками и множественными мелкими сосудами с диаметром просвета до 0,7 см.
По гистологическому описанию, опухоль многокомпонентная, построена из кровеносных сосудов, гладкой мышечной и жировой ткани, с небольшими участками склероза. В опухоли выявлены два типа кровеносных сосудов: толстостенные и тонкостенные, с преобладанием первого типа.
Кроме того, как отметили А.Д. Каприн и соавторы, «в некоторых участках опухоли среди разрастания гладкой мускулатуры обнаруживались множественные мелкие примитивные сосудистые щели, выстланные эндотелием. В отдельных полях зрения опухоль приближалась по строению к гемангиоперицитоме. Обнаруживались клубки мелких сосудов, как в ветвистой ангиоме».
Соотношение гладкой мышечной и жировой ткани в опухоли колебалось незначительно, преобладал гладкомышечный компонент. Также присутствовали множественные кровоизлияния различных размеров. Данное строение, по мнению авторов, соответствовало АМЛ почки, осложненной кровоизлияниями.
После госпитализации пациентка продолжала испытывать боли в правой подвздошной опухоли, что позволило заподозрить спонтанный разрыв опухоли. Врачи сочли нужным провести резекцию правой почки с возможностью выполнения нефрэктомии справа по результатам интраоперационного решения.
В ходе операции наблюдалась опухоль диаметром до 9 см в нижнем полюсе, багрово-красного цвета, с диффузной кровоточивостью опухоли. Выполнена полная мобилизация почки вместе с опухолью. Для снижения кровотока в опухоли был наложен резиновый турникет, пережата зона предполагаемой резекции.
Были выполнены электрорезекция и отсечение опухоли в пределах здоровых тканей почки. На края почки наложены полоски-сетки и прошиты нитью PGA тремя П-образными швами, на зону резекции уложен фрагмент паранефрального жира.
Осложнений после операции не наблюдалось. Пациентке были назначены антибактериальные и обезболивающие препараты в рамках стандартной терапии, проводилось симптоматическое лечение. Девушка была выписана на 10 день после госпитализации, спустя день после снятия швов.
Из этого случая можно сделать вывод о том, что, несмотря на доброкачественность АМЛ, она может представлять угрозу жизни больного при спонтанном разрыве и связанном с ним кровотечении. Клинический случай, представленный в качестве примера, демонстрирует, по их словам, «своевременное и успешное применение хирургической тактики», позволившее предупредить кровотечение и добиться максимально возможного сохранения почки.
Материал подготовлен Ю.Г. Болдыревой
Дайджест урологии, выпуск № 2, апрель 2017
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться
Разновидности заболевания
Ангиомиолипома – доброкачественная опухоль в почке. Заболевание также получило и другое название — «почечная гамартома». Новообразование относится к категории мезенхимальных патологий, поражающих мягкие ткани.
Выделяется две формы патологии: первичный спорадический вид и генетическое заболевание.
В первом случае опухоль поражает организм сама по себе, без генетических факторов, а во втором случае ведущая роль отводится наследственности.
Также существует абсолютно отдельное заболевание Бурневилля-Прингла, или туберозный склероз. При нем отмечается поражение почек, но также отмечаются и другие симптомы.
В случае локализации опухоли в левой или правой почке диагностируется одностороннее поражение. Если же патология диагностируется в обеих почках, то врачи говорят о двустороннем виде. Односторонняя форма развивается в 75 % случаев.
Помимо этого ангиомиолипома может быть типичной и атипичной.
При типичном виде новообразование в большей мере содержит мышечную ткань или же жировую прослойку, что в медицинской практике встречается намного чаще.
При атипичном виде жировой ткани нет. Это затрудняет терапию. Ведь жировая ткань удаляется с минимальными последствиями. Также эта форма затрудняет диагностику. В этом случае велика вероятность ошибочного разграничения доброкачественного новообразования и злокачественной опухоли.
Лечебная тактика
Лечить новообразование начинают после исключения онкологического процесса. Лечение зависит от выраженности симптомов и размера доброкачественного узла. При опухоли до 40 мм без признаков нарушений в работе органа рекомендуемо наблюдение за динамикой роста узла с помощью ежегодного ультразвукового исследования и компьютерной томографии.
Остановить развитие опухоли позволяет таргетная терапия. Современный метод устраняет риск развития осложнений. Если узел превышает дозволенные размеры, таргетная терапия назначается в качестве подготовительного этапа к оперативному вмешательству. Препарат способен остановить рост и уменьшить ангиомиолипому до размера, позволяющего удалить очаг с помощью радиочастотной абляции. Возможно проведение криодеструкции или удаление опухоли лапароскопическим методом вместо полосной операции.
Таргетное лечение находится на экспериментальном уровне, поскольку зафиксировано токсическое влияние препаратов на организм.
Удаление новообразования без широко инвазивного вмешательства происходит с помощью селективной эмболизации сосудов доброкачественного узла. При этом сохраняется работоспособность почечной паренхимы. Техника проведения операции:
- В сосуд новообразования вставляют катетер;
- В опухоль вводится этиловый спирт;
- Сосуды опухоли склеиваются.
Манипуляция довольно болезненная, поэтому пациенту назначают анальгетические средства. Процедуру проводят только квалифицированные ангиохирурги, потому что техника выполнения достаточно сложная.
После эмболизации возникает риск развития осложнений, к примеру, попадание отмирающих клеток опухоли в кровоток. Развиваются острые симптомы:
- Быстрый рост температуры;
- Тошнота;
- Рвота;
- Боль в брюшине.
Если ангиомиолипома выражена крупным размером, она не сможет исчезнуть самостоятельно. Врачи проводят удаление новообразования с поражённой частью органа или с целой почкой.
Инновационные методы с применением роботизированной техники сохраняют почку и её функции. Малоинвазивный доступ сокращает риск развития осложнений.
В крайнем случае, проводят нефрэктомию. Опухоль удаляется вместе с повреждённой почкой при открытой операции через стенку брюшины. Увеличивается возможность развития вторичной гипертонии. Пациенту назначаются медикаменты для снижения артериального давления. Если удаление органа сопровождается нарастающей почечной недостаточностью, пациенту проводят гемодиализ.
При разрыве новообразования оперативное вмешательство проводится в ургентном порядке. Хирурги перевязывают сосуды, иссекают поражённую ткань и устраняют результаты перитонита.
Прогноз
Прогноз в большинстве случаев благоприятный, опухоль до 5 см не требует планового удаления, достаточно регулярного УЗИ-контроля и контроля функции почек. Пациентов с АМЛ рассматривают как больных с хронической болезнью почек. При этом прогноз определяется отсутствием/уровнем альбуминурии, сохранением скорости клубочковой фильтрации и контролем возможного роста/риска развития кровотечения. Ниже приведен схематический рисунок мониторинга больного с АМЛ.
Схема мониторинга больного с АМЛ
Симптомы липомы почки
На начальных стадиях развития липома почки никак себя не выдает. Более того, человек может прожить много лет, не зная о существующей в его организме опухоли. Тем не менее, липома, как и иные доброкачественные новообразования, имеет тенденцию к медленному росту, и по достижении определенных размеров она начинает давать определенный набор симптомов. Как правило, это происходит после того, когда в диаметре липома превышает 4 см .
В этом случае на характерные симптомы предъявляют жалобы до 80% пациентов:
Тупые боли в пояснице беспокоят до 44% из них. Боли обуславливаются давлением опухоли на нервные волокна, пронизывающие окружающие ткани.
Резкие, внезапно возникающие боли в животе и в поясничной области наблюдаются у 56% больных.
Если опухоль достигает внушительных размеров, ее можно пальпировать.
Возможно появление крови в моче. Чаще всего гематурия развивается по причине пережатия растущей опухолью мочеточника. В это же время человек начинает испытывать боли при опорожнении мочевого пузыря.
Повышение артериального давления. На фоне скачков артериального давления наблюдается головокружение, общая слабость, кратковременная потеря сознания. Стойкое повышение артериального давления обуславливается пережатием вен и артерий, питающих почечную ткань.
При разрыве опухоли наблюдается клиника острого живота с геморрагическим шоком (сильная боль, гематурия, комплекс гастроинтестинальных симптомов).
Острая нестерпимая боль может указывать на инфаркт почки или на кровоизлияние в липому.
Липома почки может осложняться разрывом ее сосудов. Это происходит по той причине, что мышцы растут быстрее кровеносных сосудов, хотя не исключено повреждение целостности капсулы новообразования даже при его небольших размерах.
Симптомы
В большинстве случаев (76%) при небольших опухолях (менее 4 см) обычно наблюдается бессимптомное течение АМЛ. При крупных новообразованиях (более 4 см) у большинства пациентов присутствует клиническая симптоматика. Прослеживается четкая взаимосвязь между размерами АМЛ и почечной симптоматикой: чем опухоль больше, тем чаще присутствует почечная симптоматика и тем больше она выражена.
Функция почек, в зависимости от размеров и количества ангиомиолипом, может практически оставаться интактной или постепенно и прогрессивно ухудшаться, приводя зачастую к развитию артериальной гипертензии. Наиболее распространенными жалобами являются: боль в животе, слабость, артериальная гипертензия, пальпирование опухоли, макро/микрогематурия. При разрыве ангиомиолипомы и развитии кровотечения — симптомы острого живота, шок.
Классификация
Код по МКБ-10 – D17 (доброкачественные образования жировой ткани).
С гистологической точки зрения делятся на:
- Узловатые липомы (узел может обладать капсулой, состоит из многочисленных долек, расположен внутри капсулы; 85% липом представлено узловой формой).
- Диффузные липомы (представляет собой жировик без капсулы, прорастает в соседние органы и ткани). Болезнь Деркума и шея Маделунга – аутоиммунные заболевания, для которых характерен диффузный тип.
Классическая жировая липома иногда затрагивает соседние ткани и органы, в зависимости от этого бывают:
- жировое образование;
- фибролипома (соединительнотканный процесс);
- ангиолипома (затрагивает кровеносные сосуды);
- миолипома (комбинация жировой и мышечной тканей, поражение молочных желез);
- миксолипома (клетка жировой ткани соединяется со слизистой оболочкой);
- миелолипома (образование в костном мозге);
- гибернома (образование характерно в период внутриутробного развития, главную роль играет бурый жир у плода).
По строению образования подразделяются на:
- капсулированные (капсула образуется внутри органа);
- кольцевидные (образует на шее «ожерелье» – шея Маделунга);
- древовидные (формирование в суставных полостях);
- петрифицированные (отложение солей кальция внутри липомы);
- кавернозные (с участием кровеносных сосудов).
Помимо общепринятых классификаций, используется ещё разделение образований по анатомическому расположению. Встречаются опухоли подкожные, забрюшинные, расположенные внутри органов. Образуются в молочной железе, в спинномозговом канале, мышцах, растут вблизи потовых желёз.
Клинический случай разрыва ангиомиолипомы почки при беременности
Спонтанный разрыв почки при беременности — редко встречающаяся патология, которая может иметь летальные последствия как для матери, так и для ребенка. Трудности в лечении усугубляются тем, что первоначально почка не рассматривается как вероятный источник кровотечения, диагноз разрыва почки, как правило, ставится несвоевременно. Ведение женщины с болевым синдромом чаще осуществляют с диагнозом острого пиелонефрита, почечной колики. Сочетание болевого синдрома и геморрагического шока связывают с отслойкой плаценты, разрывом матки.
Основной причиной внезапного разрыва почки являются ее опухоли (по данным разных авторов, такие случаи составляют до 63%), из них реже всего встречается ангиомиолипома (на нее приходятся 3–5% от всех новообразований почек и при этом 90–95% от всех доброкачественных опухолей почек). Среди населения заболеваемость ангиомиолипомой варьирует от 0,3 до 3%.
Ангиомиолипома — доброкачественная мезенхимальная опухоль, состоящая из кровеносных сосудов, гладкомышечных клеток и зрелой жировой ткани в разном соотношении [1, 2]. Причины ее развития в настоящее время до конца не ясны. Есть данные о высоком содержании в опухоли рецепторов к эстрогену, прогестерону [3]. Видимо, поэтому ангиомиолипома в 2,6–10 раз чаще поражает женщин, этим же объясняются быстрый рост опухоли во время беременности и высокая вероятность ее разрыва в этот период, причем нет корреляции между размерами и вероятностью разрыва опухоли [3]. Полагаем, что наличием прогестероновых рецепторов в ангиомиолипоме обусловлена также невозможность использовать препараты прогестерона, которые рекомендуются для сохранения беременности и широко назначаются на различных сроках гестации, — применение этих препаратов может стать причиной роста еще не диагностированной опухоли.
Ангиомиолипомы почек чаще бывают односторонними и единичными; есть данные, что множественные опухоли составляют до 30% случаев, двусторонние — 15%. Размеры образования могут варьировать от 5 мм до 20 см и более. В 40% случаев заболевание протекает бессимптомно и является случайной находкой при проведении УЗИ. До 50% случаев выявляют при жалобах пациенток, обусловленных разрывом опухоли и кровотечением, для такого образования характерны также болевой синдром, сдавление соседних органов и тканей. Механизм кровотечения связан с разрывом сосудов при несоответствии роста сосудистого и мышечно-жирового компонентов опухоли.
В мировой литературе описано около 200 случаев ангиомиолипом во время беременности [4]. Основной риск гестационных осложнений у данного контингента беременных представляет спонтанный разрыв опухоли с клиническими признаками кровопотери. В силу редкой встречаемости этой патологии о правильной дифференциальной диагностике ее акушеры-гинекологи могут подумать в последнюю очередь.
81% разрывов ангиомиолипом почек происходит именно во время беременности [3, 5]. За последние 30 лет в литературе были представлены описания 25 клинических случаев кровоизлияния ангиомиолипомы почки во время беременности. Четыре женщины были пролечены консервативно, у 12 была проведена нефрэктомия, в 9 случаях выполнялась ангиоэмболизация (в том числе у 2 женщин с дальнейшей нефрэктомией, у 2 — как следующий этап после консервативного лечения). У 15 пациенток была проведена операция кесарева сечения (у 10 женщин в сроке доношенной беременности, у 5 — в сроке недоношенной беременности), 5 женщин были родоразрешены путем вагинальных родов (о сроке гестации на момент родов не сообщается). В одном случае произошла антенатальная гибель плода, одной женщине был произведен медицинский аборт (заболевание дебютировало в 9 недель беременности, размер опухоли — 21 см, выполнена нефрэктомия), в трех случаях исход беременности авторами не указан.
Основным методом диагностики ангиомиолипом во время беременности является МРТ. В качестве скрининга на наличие новообразования почки применяют УЗИ. Оба метода не имеют противопоказаний для использования во время беременности (но МРТ разрешена только со второго триместра), безопасны для женщины и плода. МРТ может быть выполнена с использованием контраста, что позволяет получить информацию о распространении опухоли, выбрать дальнейшую тактику лечения.
Вопрос о хирургическом лечении чаще всего ставится при больших (> 4 см в диаметре) размерах опухоли, развитии осложнений, клинических признаках злокачественной опухоли [1, 6]. Теми же факторами обусловлен выбор объема оперативного вмешательства — от органосохраняющего до нефрэктомии. Беременность в случае диагностики ангиомиолипомы может быть пролонгирована [7]. Хотя при беременности приоритетом является сохранение здоровья женщины, выбор тактики лечения ангиомиолипомы осуществляется также с учетом гестационного возраста плода. Таких пациенток ведут коллегиально акушеры-гинекологи и урологи.
В ряде случаев особенностью хирургического лечения при беременности является проведение симультантной операции — родоразрешение посредством кесарева сечения с последующим урологическим лечением, которое может быть проведено в различном объеме. Возможно урологическое лечение на фоне гестации с последующим родоразрешением в сроке доношенной или ближе к доношенной беременности. Описаны также случаи консервативного наблюдения пациентки в стабильном состоянии с дальнейшим лечением в послеродовом периоде, при этом надо отметить, что в настоящее время вопрос о том, как долго можно консервативно наблюдать женщину с диагностированной ангиомиолипомой почки на фоне беременности, учитывая высокий риск разрыва, не решен [3].
Принимая во внимание высокий риск спонтанного разрыва опухоли при беременности, вероятно, следует отрицательно относиться к назначению таким беременным низкомолекулярных гепаринов, часто используемых в последнее время для профилактики гестационных и послеродовых осложнений. Сама по себе гепаринотерапия не вызовет кровотечение, но, она может повысить вероятность большей кровопотери в случае произошедшего спонтанного разрыва.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
17 апреля 2021 г. в Рязанский областной клинический перинатальный центр (ОКПЦ) поступила пациентка Н., 30 лет, с жалобами на боли в левой поясничной области.
Боль в поясничной области впервые появилась 12 апреля 2021 г. С диагнозом «обострение хронического пиелонефрита слева при беременности 33–34 недели» пациентка была госпитализирована в районный многопрофильный медицинский центр, где находилась с 12 по 15 апреля. Далее в связи с усилением болевого синдрома для дальнейшего обследования, наблюдения и лечения переведена в Рязанскую областную клиническую больницу (ОКБ) — многопрофильный стационар 3-го уровня, госпитализирована в урологическое отделение.
При госпитализации проведено УЗИ брюшной полости и почек. Из особенностей: левая почка размерами 144 × 61 мм, толщина слоя паренхимы — 64 мм, лоханка — 20 × 12 мм, чашечки не расширены. Нижний полюс левой почки занимает образование 68 × 58 мм нечеткого контура с единичными сосудистыми локусами. Паранефрально по задне-боковой поверхности почки определяется неоднородное жидкостное образование 133 × 44 мм.
Выполнено МРТ забрюшинного пространства: в области нижнего полюса левой почки отмечено образование 134 × 63 × 71 мм, распространяющееся в задние отделы паранефральной клетчатки. Заключение: объемное образование левой почки (возможно, сосудистая опухоль с элементами кровоизлияния).
17 апреля бригадой дистанционного акушерского консультативного центра пациентка переведена из урологического отделения ОКБ в ОКПЦ с диагнозом: Опухоль левой почки. Беременность четвертая, 34 недели. Роды вторые. Рубец на матке после двух операций кесарева сечения. Анемия средней степени. Миопия высокой степени.
Из анамнеза: со слов женщины, 10 лет назад, во время первой беременности, у нее была диагностирована гемангиома левой почки, по данному поводу в дальнейшем не обследовалась, не наблюдалась. Вредные привычки: курит по 5–7 сигарет в день. Гинекологический анамнез: эктопия шейки матки. Акушерский анамнез: первая беременность в 2009 г. завершилась плановым кесаревым сечением в связи с миопией высокой степени, родилась живая, доношенная девочка весом 2670 г, послеоперационный период протекал гладко; вторая беременность в 2013 г. завершилась малым кесаревым сечением в сроке 21 недели по поводу преждевременной отслойки плаценты и кровотечения, послеоперационный период протекал гладко; третья беременность в 2015 г. закончилась медицинским абортом на малом сроке. Данная беременность четвертая.
Течение данной беременности. В малом сроке — токсикоз легкой степени, стационарное лечение по поводу угрозы выкидыша. С 20 недель — анемия легкой степени, проводилась коррекция железосодержащими препаратами. В сроке 23 недель с диагнозом ОРВИ находилась на стационарном лечении в инфекционном отделении районного многопрофильного медицинского центра, отмечалось повышение температуры тела до 40 °С, была проведена терапия антибактериальными, противовирусными препаратами.
При поступлении в ОКПЦ пациентка предъявляла жалобы на боли в поясничной области слева, общую слабость. Состояние средней тяжести. АД — 130/90 мм рт. ст. на обеих руках, пульс — 78 уд/мин, температура тела — 36,6 °С. Зрение не изменено, головной боли нет. Кожные покровы и видимые слизистые бледные, чистые. Симптомы раздражения брюшины отсутствуют. В левой подвздошной области пальпируется объемное образование 10 × 14 см, безболезненное при пальпации. Матка в нормотонусе, безболезненная. Область рубца на матке пальпаторно также безболезненная. Положение плода продольное, головка плода предлежит над входом в малый таз. Сердцебиение плода ясное, ритмичное, до 140 уд/мин. Симптом поколачивания отрицательный справа, положительный слева. Физиологические отправления в норме. Отеков нет. Выделения из влагалища светлые.
17 апреля проведено УЗИ почек. Из особенностей: левая почка размерами 140 × 59 мм, из нижнего полюса исходит образование повышенной эхоплотности, неоднородной внутренней структуры размерами 62 × 47 × 58 мм, контуры четкие, в режиме цветного доплеровского картирования с зонами диффузного кровотока. Заключение: объемное образование левой почки.
В общем анализе крови: снижение гемоглобина до 78 г/л, тромбоциты — 107 × 109/л. В общем анализе мочи: протеинурия — 0,02 г/л, ацетон ++++, лейкоциты — 15–20–25 в п/зр., простой плоский эпителий — 10–15 в п/зр., эритроциты — 2–4 в п/зр. В мазке на флору обнаружены грибы рода Candida.
УЗИ плода: беременность акушерским сроком 34 недели 4 дня. Задержка роста плода I степени, симметричная форма.
17 апреля состоялся консилиум с приглашением главного внештатного специалиста — уролога Минздрава Рязанской области, выставлен диагноз: Разрыв опухоли левой почки с образованием обширной урогематомы при четвертой беременности в сроке 34 недель. Роды вторые. Рубец на матке после двух кесаревых сечений. Плацентарные нарушения. Задержка роста плода I степени. Анемия средней степени тяжести. Гестационная тромбоцитопения. Миопия высокой степени. Вагинальный кандидоз.
18 апреля проведено оперативное лечение в объеме кесарева сечения в нижнем маточном сегменте, стерилизации, левосторонней нефрэктомии, спленэктомии.
Объем кровопотери во время операции кесарева сечения составил 700 мл. Операция проведена типично. Извлечена живая недоношенная девочка весом 2010 г., ростом 45 см, с оценкой по шкале Апгар 6/7 баллов. С учетом третьего кесарева сечения и желания пациентки была проведена стерилизация.
Вторым этапом операции являлось урологическое вмешательство в виде левосторонней нефрэктомии и спленэктомии. При осмотре левой почки определено, что последняя декапсулирована гематомой, в области ее нижнего полюса расположен опухолевый узел около 5 см в диаметре с участком разрыва. Левая почка удалена с участком мочеточника около 7 см. Отдельно удалены паранефральная клетчатка с почечной капсулой и сгустки крови. Примерный объем гематомы составил 800 мл. При ревизии раны выявлено кровотечение в области ворот селезенки. Остановка кровотечения прошиванием эффекта не дала. Визуально в селезенке, размеры которой соответствовали 15 × 10 × 8 см, по краю имелся участок кистозной ткани. С учетом продолжавшегося кровотечения, неэффективности стандартных мер гемостаза была произведена спленэктомия. По ходу аорты определялась цепочка лимфоузлов размерами 1,5 × 1 см, один из которых был взят на гистологическое исследование. В ложе левой почки были оставлены трубчатые дренажи. Кровопотеря при урологической операции составила 1500 мл, общая кровопотеря — 2200 мл. Интраоперационно использовался аппарат Cell Saver 5+ (Haemonetics Corp., США) c дальнейшей реинфузией аутокрови.
В послеоперационном периоде проводились трансфузии свежезамороженной плазмы, антибактериальная профилактика, сокращающая, обезболивающая, антисекреторная терапия, профилактика тромбоэмболических осложнений, терапия препаратами железа. Дренажи были удалены на 3-и сутки. На 7-е сутки послеоперационного периода для дальнейшего лечения пациентка была переведена в гинекологическое отделение ОКПЦ. Выписана на 13-е сутки послеоперационного периода в удовлетворительном состоянии под наблюдение врача — акушера-гинеколога, уролога по месту жительства.
Гистологическое заключение: Ангиомиолипома почки с преобладанием сосудистого компонента и прорастанием за пределы фиброзной капсулы. Разрыв опухоли в зоне массивных инфильтрирующих кровоизлияний, распространяющихся на паранефральную клетчатку. Кавернозная лимфангиома селезенки. Лимфоузел с сохранным фолликулярным рисунком, умеренным расширением и гистиоцитозом синусов.
Ребенок выписан домой из отделения патологии новорожденных и недоношенных детей на 15-е сутки жизни в удовлетворительном состоянии.
ОБСУЖДЕНИЕ
В статье представлено клиническое наблюдение разрыва ангиомиолипомы почки при беременности. Частота встречаемости данной опухоли почки низка в общей популяции, и, соответственно, эта патология редко встречается при беременности. При этом, согласно данным литературы, разрыв опухоли чаще происходит именно во время беременности, являясь жизнеугрожающим состоянием как для женщины, так и для плода.
Болевой синдром редко ассоциируют с разрывом ангиомиолипомы почки, и медицинские работники при первичном обращении, как правило, ставят диагноз других, более распространенных гестационных осложнений. Основным методом диагностики данной патологии почки является УЗИ с последующим проведением МРТ.
ЗАКЛЮЧЕНИЕ
Ангиомиолипома почки — редкое заболевание, которое чаще всего бывает случайной находкой при ультразвуковом обследовании. Являясь гормонозависимым, рост опухоли происходит в основном при беременности. Включение оценки состояния мочевыделительной системы в протокол одного из скрининговых пренатальных УЗИ позволит предупредить развитие вышеописанных экстренных осложнений беременности.
Благодарности: авторы выражают благодарность за помощь в подготовке статьи главному внештатному урологу Министерства здравоохранения Рязанской области к. м. н. Котансу С.Я., врачу-урологу Караушеву А.Ю.
Поступила: 24.03.2020
Принята к публикации: 18.06.2020
Диагностика ангиомиолипомы почки
компьютерная томография ангиомиолипомы левой почки
Диагностика ангиомиолипомы, проведенная вовремя, дает возможность урологам предупредить развитие серьезных осложнений данного заболевания у пациента. Потому даже при незначительных проблемах с мочеобразовательной системой больному следует обратиться в клинику для проведения обследования на наличие почечных АМЛ или других похожих болезней. Кроме консультации терапевта и уролога, назначают:
- Анализ крови и мочи. Лабораторное исследование образцов выявляет уровень креатина и мочевины, по которым устанавливают степень поражения и функциональность почек.
- УЗИ. Ультразвуковое исследование позволяет определить размеры и локализацию опухоли.
- Антиография. Исследование дает возможность получить представление о состоянии сосудов почек пациента. Для этого в крупные сосуды пораженного органа вводят контрастное вещество (йод) и наблюдают результаты на серии рентгеновских снимков.
- МСК- томография. Поперечные изображения (срезы) почек, полученные с помощью рентгеновской установки, позволяют точно определить структуру и места локализации новообразования.
- МРТ. Неинвазивный метод помогает наглядно увидеть внутреннее устройство опухоли с помощью 3D-изображений.
- Биопсия. Гистологическое исследование тканей почки является завершающим и подтверждает диагноз.
Диагностика почечных АМЛ позволяет урологам установить, на какой стадии находится заболевание и назначить соответствующее лечение.
Как диагностируют ангиомиолипому почки?
Как уже упоминалось, чаще всего заболевание выявляют случайно: в процессе проведения профилактического осмотра или диагностики по поводу другого заболевания. Для того, чтобы уточнить диагноз, определить размеры опухоли, её нахождение и влияние, которого она оказывает на соседние ткани, применяют следующие методики:
- пальпация почек — позволяет выявить новообразование, если его диаметр превышает пять сантиметров;
- УЗ-сканирование — визуалазирует ангиомиолипому как однородное формирование в почках;
- Биопсия и гистология — прижизненный забор образцов ткани для исследования позволяет определить природу опухоли и точно поставить диагноз;
- МСКТ почек проводится с применением контрастного вещества и даёт возможность точно определить расположение новообразования и её диаметр. Данный метод, также, применяют в рамках подготовки к операции.
Что такое ангиомиолипома почки
почка с ангиомиолипомой
Ангиомиолипома — доброкачественная мезенхимальная (развивающаяся из мягких тканей органа) опухоль. Новообразование относится к разряду органоидных гемартом (опухолевидных образований, возникающих из тканевых компонентов органа) и состоит одновременно из кровеносных сосудов, гладких мышц и жировой ткани почки. Из-за этого опухоль получила название ангиомиолипома. Кроме почек, новообразование иногда локализуется в надпочечниках и поджелудочной железе.
Различают 2 типа данной патологии
- приобретенный;
- врожденный.
Первый тип заболевания встречается чаще всего (в 80 — 90% случаев). Второй развивается на фоне туберозного склероза — наследственного заболевания, характеризующегося появлением в различных органах и тканях доброкачественных опухолей. В этом случае новообразования небольших размеров формируются в обеих почках сразу и в больших количествах. При этом злокачественного перерождения клеток и метастазирования не происходит.
Несмотря на то, что ангиомиолипома левой почки (или правой) имеет доброкачественный характер, в 90% наблюдаемых врачами случаев болезни, происходит разрастание опухоли за пределы фиброзной оболочки органа, а также отмечается проникающий рост в расположенные рядом лимфоузлы и нижнюю полую вену. Другие органы и ткани ангиомиолипома не затрагивает и не переходит в рак.
Размеры ангиомиолипомы варьируются в широком диапазоне — от 1 мм и до 2000 мм, но чаще всего не превышают 40 мм. При этом характерные признаки заболевания выражены слабо или вовсе отсутствуют. При запущенности процесса, гемартома разрастается, охватывает весь объем почек и нередко лопается. Разрыв осложняется обширным внутренним кровотечением, что может привести к смерти человека.
Общие сведения
Ангиомиолипома (АМЛ) относится к относительно редким видам доброкачественных опухолей из мезенхимальной ткани. Код ангиомиолипомы почки по МКБ-10: D30.0. Ангиомиолипома в большинстве случаев (80-85%) является самостоятельным спорадическим заболеванием, и реже — ассоциирована с лимфангиолейомиоматозом и туберозным склерозом (15-20%).
Наиболее типичным для этого вида опухоли является поражение почек, значительно реже поражаются ткани печени, поджелудочной железы, надпочечников. Соответственно, ангиомиолипома печени, надпочечников и поджелудочной железы встречаются редко. Агиомиолипома почки представляет из себя высокоактивную сосудистую доброкачественную опухоль, состоящую из клеток эндотелия кровеносных сосудов, жировой ткани и гладкомышечных клеток. Опухоль может развиваться как в мозговом, так и в корковом веществе почек. Чаще происходит из почечной лоханки/почечного синуса, при этом, соотношение эндотелия, жирового компонента и гладкомышечной ткани в рамках одной опухоли может варьировать в различных соотношениях.
Заболеваемость АМЛ почки относительно низкая и варьирует в пределах 0,3-3%, а без связи с туберозным склерозом еще ниже (0,1% у мужчин/0,2% у женщин). Чаще обнаруживается в процессе прохождения профилактических осмотров или является «случайной находкой» при УЗИ почек. Тенденция к озлокачествлению незначительна. Почти в 85% случаев опухоль прорастает в фиброзную капсулу почки и выходит за ее пределы, реже — инвазивный рост происходит в нижнюю полую/почечную вену или в периренальные лимфоузлы. Встречается у лиц любого возраста, но чаще у взрослых 40-50 лет и старше. В группе повышенного риска развития ангиомиолипомы — женщины в возрасте 45-70 лет.
В большинстве случаев ангиомиолипома правой почки также, как и ангиомиолипома левой почки — это одностороннее единичное образование. И лишь в 10-20% случаях встречаются билатеральные опухоли (левой почки и правой почки) и только в 5-7% случаев не единичные, а множественные опухоли. Ангиомиолипома почки часто сочетается с другими заболеваниями почек.
Поскольку АМЛ относится к редко встречаемым опухолям, среди запросов в поисковых системах инета часто можно встретить такие как «ангиомиолипома левой почки — что это такое» или ангиомиолипома почки — опасна ли она для жизни». Действительно общедоступной информации об этой опухоли мало, что объясняется ее редкой встречаемостью. Что представляет собой эта опухоль мы уже разобрали, а что касается ее угрозы для жизни, то нужно от отметить, что АМЛ небольших размеров, как правило опасности для жизни не представляют, однако такие пациенты должны находится под постоянным динамическим УЗИ-наблюдением.
Ангиолипома больших размеров опасна для жизни, поскольку имеет относительно хрупкую структуру (слабость сосудистой стенки) и может разорваться из-за незначительной травмы или минимального физического воздействия с развитием забрюшинных и внутрипочечных гематом и жизнеугрожающих кровотечений.